Papel de las partes blandas en el tratamiento quirúrgico
Introducción
Recientemente, se han producido importantes cambios en lo que se refiere a la etiopatogenia, el concepto y la clasificación del pie plano adquirido del adulto, siendo reemplazado por la denominación “deformidad colapsante progresiva del pie” (DCPP)(1,2).
Con el tiempo, se ha hecho evidente que las deformidades del pie plano del adulto no siempre evolucionan de forma secuencial y que distintos compartimentos del pie y del tobillo pueden verse afectados de manera simultánea o independiente. La antigua interpretación centrada exclusivamente en la disfunción del tendón tibial posterior (TTP) ha quedado superada, pues se ha demostrado que la alteración de este tendón es solo uno de los componentes del proceso deformante y no necesariamente el primero en fallar(3).
Las observaciones clínicas y biomecánicas han puesto de manifiesto que la deformidad no siempre progresa siguiendo los estadios establecidos por las primeras clasificaciones. Distintas estructuras pueden verse afectadas simultáneamente o avanzar por vías independientes. En este contexto, el papel de los tejidos blandos mediales ha adquirido un gran protagonismo y ha dado lugar a nuevas teorías etiológicas sobre la DCPP(4,5).
En la práctica quirúrgica contemporánea, esta visión ha situado nuevamente las partes blandas en un pilar de tratamiento, ya que la reconstrucción de las partes blandas combinada con osteotomías ofrece resultados prometedores(1).
Tibial posterior
Descripción anatómica
El músculo tibial posterior se origina en la región posterior de la tibia y el peroné, así como en la membrana interósea, desciende por el compartimento posterior profundo de la pierna hasta el surco retromaleolar medial y se inserta mayoritariamente en el tubérculo del escafoides. Su vaina sinovial comienza aproximadamente 6 cm proximal al maléolo medial y presenta una longitud de entre 7 y 9 cm. Se ha descrito una víncula tendinosa que conecta el TTP con la pared posterior de su vaina, situada unos 4 cm proximal al maléolo medial y vascularizada por ramas de la arteria tibial posterior. En la región retromaleolar, el tendón modifica su trayecto curvándose 80-90°, se aplana y aumenta su contenido de fibrocartílago como respuesta al estímulo repetitivo de fuerzas de compresión y cizallamiento, lo que lo hace especialmente susceptible a sufrir roturas longitudinales en esta región(6,7,8,9).
Desde el punto de vista biomecánico, el TTP es el principal inversor y estabilizador dinámico del arco medial del pie. En la primera fase de la marcha el tendón se somete a tensión para permitir la pronación subastragalina. Durante la segunda fase estabiliza la articulación transversa del tarso centrando el astrágalo sobre el escafoides, contribuyendo así al mantenimiento del arco medial, y en la tercera fase induce una flexión plantar y supinación subtalar que facilita el bloqueo de la columna medial del pie(7,8,10).
Indicaciones
Cuándo hacer una tenoscopia
La tenoscopia del TTP fue descrita inicialmente por Wertheimer en 1995 y posteriormente desarrollada por Van Dijk(11), quien describió su utilidad para la sinovectomía, la liberación de adherencias y la resección de la víncula tendinosa hipertrófica. Desde entonces, la tenoscopia se ha considerado una alternativa menos invasiva a la cirugía abierta del TTP en pacientes en los que el tratamiento conservador ha fracasado(7,11).
En sus primeras aplicaciones, la técnica se empleó en pacientes con disfunción del TTP de grado I según la clasificación de Johnson y Strom, caracterizada por la presencia de tenosinovitis con una longitud tendinosa conservada y sin deformidad estructural del pie. Diversos autores han comunicado resultados favorables en este estadio. Chow et al.(12) describieron una mejoría completa del dolor en 6 pacientes, sin complicaciones ni progresión clínica. El estudio de Bulstra(13) reportó 33 procedimientos con resultados satisfactorios en cuanto a la mejoría del dolor al año de la intervención y Khazen et al.(14) observaron un alivio sintomático en 8 de 9 pacientes con un único caso de progresión a estadio II tras 3 años de seguimiento.
En el estadio II, correspondiente a una deformidad flexible en valgo del retropié con abducción del antepié, Bernasconi et al.(15) publicaron una serie retrospectiva de 16 pacientes tratados mediante tenoscopia aislada sin otros gestos quirúrgicos asociados, con una mejoría del dolor en el 80% de los casos y ausencia de complicaciones mayores. Los autores consideraron contraindicaciones para este abordaje la rotura crónica del TTP y la presencia de un escafoides accesorio, debido a que estos pacientes precisaron una reintervención.
Más recientemente, en el contexto de la nueva clasificación de consenso de 2020 sobre la DCPP, donde no se contempla la lesión aislada del TTP sin deformidad en el pie, Saraiva et al.(16) describieron la asociación de la tenoscopia del TTP con la osteotomía medializadora de calcáneo en pacientes con deformidad flexible de tipo 1A, logrando resultados satisfactorios en el 90% de los casos y registrándose como única complicación una neuroapraxia transitoria del nervio tibial posterior que se resolvió a las 6 semanas.
La tenoscopia del TTP ofrece ventajas respecto a los abordajes abiertos al requerir incisiones menores, ocasionar menor agresión a los tejidos blandos y favorecer una recuperación funcional más rápida. Además, permite una evaluación directa del tendón y de las estructuras peritendinosas, posibilitando un abordaje diagnóstico y terapéutico simultáneo. Sin embargo, pese a los resultados clínicos prometedores, la evidencia disponible proviene mayoritariamente de investigaciones retrospectivas con escaso tamaño muestral y nivel de evidencia IV–V, por lo que son necesarios estudios prospectivos y comparativos que definan con mayor precisión las indicaciones, los resultados a largo plazo y el papel definitivo de esta técnica en el manejo de la DCPP(14,15,16,17).
Técnica quirúrgica y postoperatorio
Este procedimiento se realiza con el paciente en decúbito supino y con manguito de isquemia en el muslo. Las referencias anatómicas principales son el escafoides, el maléolo medial y el trayecto tendinoso del TTP. Puede emplearse un artroscopio de 2,7 o 4 mm con una angulación de 30°. El portal distal se realiza en primer lugar mediante una incisión cutánea de aproximadamente 1 cm, orientada en el eje longitudinal del tendón y localizada 2 cm distal y anterior al maléolo medial, proximal a la inserción del TTP en el escafoides. Se efectúa una disección subcutánea y una apertura perpendicular de la vaina tendinosa para evitar su desgarro longitudinal y se introduce el artroscopio con un trocar romo para realizar una inspección inicial en seco; posteriormente, tras llenar la vaina con solución salina y con el pie en inversión, se avanza cuidadosamente el artroscopio para inspeccionar el TTP completo hasta visualizar la víncula, situada aproximadamente 4 cm proximal a la punta del maléolo medial. Bajo control endoscópico directo, se crea el segundo portal, localizado entre 2 y 4 cm proximal a la punta del maléolo medial, desde el que se puede realizar la sinovectomía o el desbridamiento de roturas parciales tendinosas. Roussignol et al. describieron un tercer portal accesorio, situado unos 7 cm proximal al maléolo medial, que permite explorar el TTP desde la unión miotendinosa hasta el surco retromaleolar(7,9,16,17).
Tras el cierre de los portales, se aplica un vendaje compresivo durante las primeras 24 horas. Se recomienda la carga parcial inmediata con ortesis de tipo Aircast® o bota ortopédica inicial durante aproximadamente 2-3 semanas, seguida de carga progresiva con el uso de una plantilla con cuña varizante del retropié y soporte del arco medial. Desde el inicio se fomentan ejercicios activos de movilidad del tobillo, especialmente de inversión y eversión, con el objetivo de prevenir rigideces y preservar la función del tendón. La recuperación funcional suele ser rápida, permitiendo el retorno gradual a las actividades diarias entre 6 y 8 semanas tras la intervención(14,15,17).
Spring ligament
Anatomía básica del ligamento spring
El ligamento calcaneonavicular (LCN) o spring ligament es una estructura anatómica esencial para la estabilidad del arco longitudinal medial del pie(18). Nace en el sustentaculum tali del calcáneo y llega a la cara inferomedial del navicular, sosteniendo la cabeza del astrágalo. Lejos de ser una banda simple, está compuesto por varios fascículos que constituyen un complejo ligamentoso:
- Banda superomedial (supramedial calcaneonavicular ligament –SMCLN–): es la más robusta y biomecánicamente relevante. Se origina en la cara anterior del sustentaculum tali y se inserta en la parte superomedial del navicular(5). Su disposición crea un bolsillo para albergar la cabeza del astrágalo. Esta banda superomedial contiene el complejo fibrocartilaginoso (spring ligament articular facet –SLAF–), una superficie triangular que resiste la zona de mayor sobrecarga y presión, que actúa de faceta articular para la cabeza del astrágalo. En estudios histológicos, esta zona fibrocartilaginosa es la zona menos vascularizada (hipovascularizada)(18,19).
- Banda inferior, que se encuentra constituida por el ligamento medioplantar oblicuo (medioplantar oblique ligament –MPOL–) y el ligamento longitudinal inferoplantar (inferoplantar longitudinal ligament –IPLL–). Son más delgadas y débiles. Su función es constituir la hamaca en la cual descansará la cabeza astragalina. Tiene un papel fundamental, resistiendo la eversión y generando contención plantar(5,20). La lesión de estas estructuras anatómicas provoca la pérdida progresiva del soporte medial, permitiendo que la cabeza del astrágalo migre plantar y medialmente(3).
Relaciones anatómicas
El LCN se integra estrechamente con la cápsula articular de la articulación talonavicular, la vaina tendinosa del TTP y del flexor común de los dedos (FCD), y mantienen relaciones anatómicas directas con el ligamento deltoideo superficial, formando el complejo tibiocalcaneonavicular (CTCN)(5).
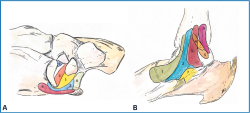
El ligamento deltoideo se dispone en forma de abanico desde el maléolo medial y consta de dos capas: una superficial constituida por los fascículos tibionavicular, tibio-spring (TSL), tibiocalcáneo y tibiotalar superficial posterior. La región profunda consta de los fascículos tibiotalar anterior y posterior. La banda superomedial del LCN se conecta de forma constante con los fascículos superficiales del deltoideo. Esta unión crea una continuidad directa entre tibia, calcáneo y navicular, la cual hace de soporte para la cabeza astragalina y mantiene la estabilidad estática del arco medial(5,21,22) (Figura 1). Es fundamental considerar el TSL y, cuando esté indicado, su reparación mediante acortamiento, ya que es un elemento clave para prevenir la progresión del colapso hacia el tobillo. Por ello, como recomendación de los autores, debe revaluarse sistemáticamente al realizar reparaciones o aumentaciones del complejo spring, con el fin de asegurar la estabilidad del tobillo.
mact.1801.fs2603008-figura1.png
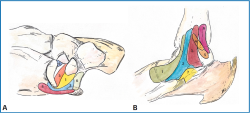
Figura 1. A: el ligamento calcaneonavicular consta de la banda superomedial del ligamento calcaneonavicular (SMCNL, 1), tibio-spring (TSL, 2), calcaneonavicular medioplantar oblicuo (MPOCNL, 3), calcaneonavicular nferior (ICNL, 4), ligamento tibionavicular (TNL) (5) y el tibiocalcáneo (TCL) (6); B: esquema de la anatomía del ligamento deltoideo. El ligamento deltoideo superficial: TNL (1), TSL (2), TCL (3) y tibiotalar superficial posterior (STTL, 4); ligamento deltoideo profundo: tibiotalar anterior (ATTL) profundo (5) y posterior (PTTL, 6). El TSL conecta con el ligamento calcaneonavicular (SMCNL, 7).
Los fascículos profundos del deltoideo completan esta integración al limitar la rotación externa y la eversión, reforzando la función de las partes bandas superficiales del deltoideo y del LCN. Todas estas estructuras no actúan de manera aislada, sino como un sistema ligamentoso continuo. Actualmente, por todo lo ya mencionado, el CTCN se entiende como un complejo único, capaz de estabilizar simultáneamente el tobillo, la articulación subastragalina y la talonavicular, garantizando un soporte eficaz durante la marcha(5,21,22).
Indicaciones quirúrgicas
El tratamiento quirúrgico de las lesiones del LCN de forma aislada es muy poco frecuente, la experiencia de los autores es asociada a reconstrucciones óseas (al menos el alargamiento de la columna lateral), individualizando cada caso. Como toda cirugía, se reserva para casos sintomáticos en los que ha fracasado el tratamiento conservador.
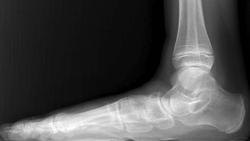
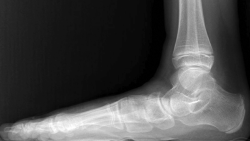
De forma general, las indicaciones del tratamiento de las partes blandas en la DCPP incluyen este conjunto de factores: estadios flexibles de clase 1ABC (es decir, flexible la reducción del valgo, el abducto y la supinación del antepié) dolor medial persistente (sin dolor lateral) asociado a insuficiencia del arco medial, inestabilidad talonavicular y hallazgos de rotura o elongación significativa en la exploración clínica y por imagen –confirmación diagnóstica cuando vemos en la radiografía lateral una plantarización de la cabeza del astrágalo (sag plantar) (Figura 2) o una descobertura en la radiografía anteroposterior de más del 50%–.
La reconstrucción del LCN aporta una estabilidad adicional cuando el núcleo del colapso se localiza en la descubertura astragalonavicular. Esto permite realizar alargamientos o traslaciones óseas de menor magnitud, reduciendo así la rigidez asociada a las osteotomías. El objetivo es usar las partes blandas para devolver el equilibrio natural al pie, permitiendo menos traslación en las osteotomías al aportar estabilidad al ligamento spring. Por lo tanto, al requerir menor traslación ósea, se obtiene un resultado final con menor rigidez estructural y una biomecánica más natural.
El papel de las partes blandas no debe entenderse como un gesto primario aislado, sino como un complemento en casos de grandes descoberturas astragaloescafoideas, siempre asociado a procedimientos óseos correctivos. En este sentido, la reparación o reconstrucción del LCN debe plantearse dentro de un abordaje combinado, ya que las reparaciones ligamentosas aisladas o las transferencias tendinosas aisladas suelen fracasar. La combinación de varios procedimientos correctivos constituye, por tanto, una estrategia quirúrgica más eficaz y reproducible(20,23).
La decisión de optar por una reparación simple, una aumentación interna o una reconstrucción con transferencia tendinosa depende en gran medida de la calidad del tejido y del tiempo de evolución de la lesión. En las lesiones crónicas con elongación marcada o deterioro estructural del spring, se requieren técnicas más avanzadas que la simple reparación directa(4,23).
Evolución de las técnicas de reparación del ligamento calcaneonavicular
Históricamente, los primeros procedimientos consistían en suturar directamente el ligamento lesionado con la esperanza de que este recuperara su función original. No obstante, la experiencia clínica y los estudios biomecánicos demostraron que estas reparaciones aisladas rara vez proporcionaban estabilidad suficiente(20). La indicación de una reparación directa del LCN depende de la localización de la rotura. La reparación en la zona avascular central presenta una baja tasa de éxito (da igual que se realice de forma abierta o artroscópica). En cambio, en la zona vascular (donde es menos frecuente que se produzca la lesión), sí tendría más éxito la reparación directa(18,19).
Las técnicas han evolucionado hacia procedimientos de reconstrucción empleando injertos tendinosos (transferencia del FCD), las cuales permiten reproducir la orientación anatómica del ligamento y aportan un soporte dinámico.
Sin embargo, la necesidad de mayor resistencia y estabilidad en algunos casos ha llevado a la aparición de aumentaciones internas con cintas de alta resistencia. Estas cintas imitan la dirección anatómica del fascículo principal del LCN y proporcionan un refuerzo inmediato que facilita la recuperación de la congruencia talonavicular(4,20).
En lesiones avanzadas o cuando el LCN nativo carece de capacidad funcional, la transferencia FCD se convierte en una herramienta útil para complementar la reconstrucción, actuando como soporte dinámico adicional. Esta combinación de reparación, aumentación con bandas y refuerzo tendinoso constituye hoy en día un enfoque híbrido que ha mostrado resultados biomecánicos y clínicos superiores(4).
Recordamos que como tratamiento aislado de la DCPP no se recomienda, sino asociado a osteotomías. Y la combinación de ambas permite preservar la movilidad, restaurar el arco medial y estabilizar el acetabulum pedis sin llevar al extremo la osteotomía de alargamiento de columna externa (no más de 8 mm) pues reduce la capacidad de pronar, además de sobrecargar, la columna externa. Por tanto, el abordaje terapéutico actual busca reconstruir de manera integral tanto el soporte ligamentoso estático como el equilibrio tendinoso dinámico(1).
Principios técnicos de la aumentación del ligamento calcaneonavicular y transferencia del flexor común de los dedos
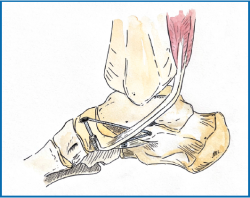
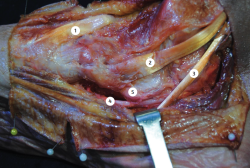
La técnica de aumentación que describimos se basa en un abordaje medial que permite identificar y evaluar las estructuras implicadas (Figura 3).
mact.1801.fs2603008-figura3.png
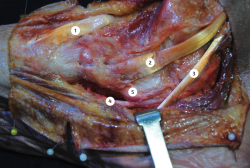
Figura 3. Detalle centrado en la articulación talonavicular. Se observa el punto de inserción del tibial posterior a nivel del hueso navicular, el flexor común de los dedos y, al fondo, el flexor largo del dedo gordo. 1: tibial anterior; 2: tibial posterior; 3: flexor común de los dedos; 4: flexor largo del dedo gordo; 5: ligamento calcaneonavicular.
Tras la reparación del LCN con suturas de alta resistencia, se realiza un túnel en el calcáneo donde insertamos el implante que nos provee los hilos. A continuación, se realiza un túnel completo (en sentido dorsoplantar) en el navicular para alojar la cinta de aumentación y el tendón que vamos a transferir. El grosor del túnel puede variar entre aproximadamente 5 o 6 mm (según el grosor tendinoso del FCD). La banda o tape se puede transferir a través del orificio completo hecho en el escafoides de forma cruzada (un extremo desde plantar a dorsal y el otro extremo en sentido contrario)(22), o los dos extremos de la cinta desde abajo hacia arriba.
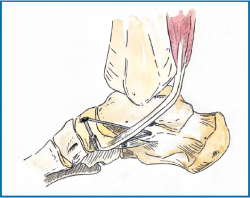
Una vez pasadas las bandas, se efectúa la transferencia del FCD, este se introduce a través del túnel del navicular (desde la región plantar hacia la región dorsal) y se fija con un tornillo de biotenodesis (Figura 4).
El montaje resultante distribuye la tensión de manera equilibrada y favorece una reducción talonavicular estable y anatómica(4,20,22) (Figura 5).
mact.1801.fs2603008-figura5.png
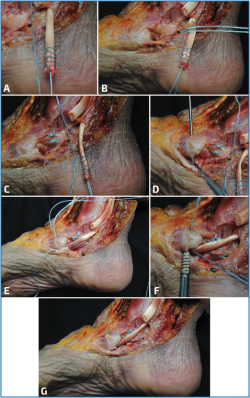
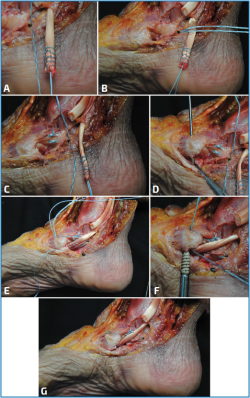
Figura 5. Técnica de transferencia del flexor común de los dedos (FCD) paso a paso. A: preparación del FDC con sutura de tipo Krackow; B: preparación de túnel ciego a nivel del sustentaculum tali; C: sutura simple del ligamento calcaneonavicular (LCN) y fijación del implante en el calcáneo con cinta de sutura; D: realización de túnel a nivel del navicular; E: paso de la cinta de craneal a caudal y de caudal a craneal junto con el FCD; F: fijación con tornillo de biotenodesis a nivel del navicular; G: imagen final tras la reparación, aumentación y transferencia del FCD.
Alargamiento del gemelo en el pie plano
Descripción breve anatómica
El tríceps sural está formado por el gastrocnemio con sus vientres medial y lateral y el sóleo, y constituye el principal complejo flexor plantar del tobillo, insertándose en el calcáneo a través del tendón de Aquiles. La contractura aislada del gastrocnemio limita la dorsiflexión con la rodilla extendida (test de Silfverskiöld positivo), actuando como fuerza deformante que favorece la pronación subtalar en el colapso medial del arco plantar(24,25).
El acortamiento gemelar induce a un despegue precoz del talón, un aumento de la pronación subtalar compensatoria con sobrecarga del ligamento spring y del TTP, completando el círculo patogénico del pie plano adquirido(26). Por otro lado, el colapso del arco plantar conduce a una deformidad en abducción y flexión plantar del retropié con eversión calcánea y flexión plantar talar, que en pacientes con un complejo gastrosóleo normal va a predisponer al acortamiento adaptativo del tríceps sural, que en este caso sería consecuencia, y no causa, del pie plano. Independientemente de si la relación entre el tríceps sural y el pie plano es primaria o secundaria, la realidad es que conforman un círculo continuo que se autoperpetúa(25,26).
¿Por qué no alargar el tríceps?
Aunque el acortamiento del tríceps sural desempeña un papel biomecánico clave en la génesis de la DCPP, el alargamiento sistemático del gemelo medial o del Aquiles no está exento de riesgos y debe indicarse con cautela.
Los argumentos principales que desaconsejan su uso indiscriminado son los que se presentan a continuación.
Pérdida de la potencia flexora plantar y alteración de la fase propulsiva
El alargamiento excesivo del complejo gastrosóleo, en especial mediante procedimientos distales, puede producir una disminución permanente de la fuerza de flexión plantar de entre el 20 y el 30%, afectando a la capacidad de impulsión y de control del tobillo durante la marcha, provocando una marcha calcánea o propulsión deficiente que puede interferir en actividades básicas de la vida diaria como ponerse de puntillas o subir escaleras(27,28,29).
Riesgo de sobrecorrección e inestabilidad
La hipercorrección secundaria al sobrealargamiento puede provocar una alteración del equilibrio tibiotarsiano y sobrecarga del compartimento anterior, pudiendo dar lugar a una inestabilidad subtalar y una marcha antiálgica. Este fenómeno puede tener especiales repercusiones funcionales en pacientes que requieren potencia para la fase propulsiva, como trabajadores físicos y determinados deportistas(30,31).
Pérdida de control biomecánico del sóleo
El alargamiento del tríceps sural completo compromete también al sóleo, que es un músculo estabilizador primario del tobillo en apoyo monopodal. Su debilitamiento favorece la hiperpronación persistente incluso tras una correcta realineación ósea, anulando parte del beneficio de la cirugía reconstructiva(25,26).
¿Qué técnica quirúrgica usar?
Dentro de las técnicas quirúrgicas que podemos utilizar tenemos las que se detallan a continuación.
Alargamiento proximal del gastrocnemio medial (Barouk-de los Santos)
Procedimiento en decúbito prono mediante el cual se realiza una liberación controlada de la aponeurosis y las fibras blancas proximales del gastrocnemio medial. Según García Paños et al.(25) ofrece selectividad y estabilidad biomecánica superiores, preserva la unión miotendinosa y permite la carga precoz; sin embargo, su uso en el pie plano es escaso por la necesidad de reposicionar al paciente de prono a supino para completar las osteotomías o artrodesis asociadas.
Strayer
Se trata de la resección aponeurótica distal del gastrocnemio.
- Strayer clásico: se realiza una incisión posteromedial y una resección transversal de la aponeurosis del gastrocnemio en el plano de unión con el sóleo. Es la técnica más usada asociada a la DCPP, su ventaja es la de poder realizarla en decúbito supino, junto al resto de los procedimientos correctores(30,31). Complicaciones: lesión sural y cicatriz adherente.
- Endoscópico o ecoguiado: Villanueva et al.(32,33) describieron abordajes mínimamente invasivos con resultados comparables en ganancia de dorsiflexión, con menor morbilidad cutánea y recuperación más rápida.
Alargamiento en Z del tendón de Aquiles
Se trata de una técnica distal realizada en el tendón de Aquiles que permite mayor ganancia de longitud, pero con más riesgo de sobrecorrección y debilidad de flexión plantar(27).
En la Tabla 1 se muestra una comparativa de las diferentes técnicas con sus indicaciones, ventajas y desventajas.
Indicaciones
El equino no está presente en todas las DCPP y, cuando existe, puede ser secundario o compensatorio. Diversos autores recomiendan evaluar la dorsiflexión intraoperatoria tras las osteotomías correctoras, antes de decidir el alargamiento. García Paños et al.(25) subrayan que el alargamiento proximal del gastrocnemio medial debe reservarse para contracturas gastrodependientes, no debiendo realizarse de manera rutinaria en toda reconstrucción de un pie plano.
Según García Paños et al.(25), el 70% de los cirujanos estadounidenses tratan quirúrgicamente la deformidad en equino asociada a la DCPP y la realización del alargamiento en un primer tiempo facilita la reducción de las osteotomías y las artrodesis. Si bien, en casos de equinos < 10° puede diferirse hasta evaluar intraoperatoriamente el test de Silfverskiöld tras la corrección ósea. Del mismo modo, afirman que los alargamientos proximales son más estables y selectivos; los distales logran mayor longitud, pero a costa de mayor inmovilización y con mayor riesgo de debilidad de la flexión plantar.
La revisión sistemática de Chang et al.(27) confirma la mejora significativa en parámetros radiográficos (ángulo astrágalo-calcáneo y de Meary) al asociar alargamiento del gastrocnemio o el tríceps sural en la reconstrucción de la DCPP, con pérdidas medias de fuerza plantar del 10% en casos de alargamiento del gastrocnemio y del 25% en casos de alargamiento del Aquíleo.
En resumen, no se debe realizar alargamiento del gastrocnemio medial o del tríceps sural de forma sistemática en la DCPP. La indicación debe basarse en la demostración clínica de equino significativo (test de Silfverskiöld positivo), la valoración funcional preoperatoria y el objetivo reconstructivo del caso. La evidencia actual apoya la corrección selectiva anatómica, evitando procedimientos excesivamente distales o amplios que comprometan la función plantar flexora del pie(24,25,27,28).
Conclusiones de los autores
- La tenoscopia del TTP se ha consolidado como una alternativa menos invasiva a la cirugía abierta, con resultados clínicos favorables y recuperación funcional más rápida; sin embargo, la evidencia disponible es aún limitada y se requieren estudios prospectivos y comparativos que definan con mayor precisión sus indicaciones y su papel definitivo en el manejo de la DCPP.
- La mayor parte de los pies planos sintomáticos que no responden al tratamiento conservador se pueden resolver con osteotomías sin reparación de las partes blandas, evitando gestos innecesarios.
- Solo cuando hay una descobertura mayor del 50% o una plantarización de la cabeza del astrágalo, con dolor medial y sin dolor lateral, las osteotomías asociadas a la reconstrucción de las partes blandas podrían mantener la pronación, evitar una rigidez no deseada y, sobre todo, evitar sobrecargar la columna lateral.
- Tener en cuenta el ligamento tibio-spring. Su reparación con acortamiento de este es clave para evitar la progresión del colapso del tobillo. Se recomienda su revaluación al realizar reparaciones o aumentaciones del LCN o spring ligament.
- El alargamiento gastrocnemio-sóleo en DCPP debe indicarse solo ante un equino clínicamente demostrado, evitando procedimientos amplios que comprometan la función flexora plantar.
Figuras
Figura 1. A: el ligamento calcaneonavicular consta de la banda superomedial del ligamento calcaneonavicular (SMCNL, 1), tibio-spring (TSL, 2), calcaneonavicular medioplantar oblicuo (MPOCNL, 3), calcaneonavicular nferior (ICNL, 4), ligamento tibionavicular (TNL) (5) y el tibiocalcáneo (TCL) (6); B: esquema de la anatomía del ligamento deltoideo. El ligamento deltoideo superficial: TNL (1), TSL (2), TCL (3) y tibiotalar superficial posterior (STTL, 4); ligamento deltoideo profundo: tibiotalar anterior (ATTL) profundo (5) y posterior (PTTL, 6). El TSL conecta con el ligamento calcaneonavicular (SMCNL, 7).
Figura 3. Detalle centrado en la articulación talonavicular. Se observa el punto de inserción del tibial posterior a nivel del hueso navicular, el flexor común de los dedos y, al fondo, el flexor largo del dedo gordo. 1: tibial anterior; 2: tibial posterior; 3: flexor común de los dedos; 4: flexor largo del dedo gordo; 5: ligamento calcaneonavicular.
Figura 4. Esquema de la transferencia del flexor común de los dedos más la reparación y el refuerzo previos.
Figura 5. Técnica de transferencia del flexor común de los dedos (FCD) paso a paso. A: preparación del FDC con sutura de tipo Krackow; B: preparación de túnel ciego a nivel del sustentaculum tali; C: sutura simple del ligamento calcaneonavicular (LCN) y fijación del implante en el calcáneo con cinta de sutura; D: realización de túnel a nivel del navicular; E: paso de la cinta de craneal a caudal y de caudal a craneal junto con el FCD; F: fijación con tornillo de biotenodesis a nivel del navicular; G: imagen final tras la reparación, aumentación y transferencia del FCD.
Cita bibliográfica
Autores
María Álvarez Postigo
Unidad de Pie y Tobillo. Hospital Universitario de Getafe. Madrid.
Complejo Hospitalario Ruber. Juan Bravo – Quirónsalud. Madrid
María Ángela Mellado Romero
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario 12 de Octubre. Madrid
María Muñoz de la Espada López
Hospital Universitario de Móstoles. Madrid
Eva Serrano Gil
Área de Cirugía Ortopédica y Traumatología. Hospital Universitario de Getafe. Madrid
Sergio Tejero
Departamento de Cirugía. Universidad de Sevilla
Coordinador de la Unidad de Pie y Tobillo del Hospital Universitario Virgen del Rocío de Sevilla
Profesor asociado en la Universidad de Sevilla
Vocal de Docencia e Investigación de la SEMCPT
Referencias bibliográficas
-
1Thordarson DB, Schon LC, de César Netto C, Deland JT, Ellis SJ, Johnson JE, et al. Consensus for the Indication of Lateral Column Lengthening in the Treatment of Progressive Collapsing Foot Deformity. Foot Ankle Int. 2020;41(10):1286-8.
-
2Dressler HB, Carvalho KAM, Zambelli R, Mansur NSB, César Netto C. Acquired Pes Planovalgus: Current Concepts - "From Adult Acquired Pes Planovalgus to Progressive Collapsing Foot Deformity". Rev Bras Ortop (Sao Paulo). 2024;59(6):e809-e814.
-
3Malakoutikhah H, Madenci E, Latt LD. The contribution of the ligaments in progressive collapsing foot deformity: A comprehensive computational study. J Orthop Res. 2022;40(9):2209-21.
-
4Chien BY, Greisberg JK, Arciero E. Spring Ligament Reconstruction for Progressive Collapsing Foot Deformity: Contemporary Review. Foot Ankle Int. 2023;44(8):796-809.
-
5Cain JD, Dalmau-Pastor M. Anatomy of the Deltoid-Spring Ligament Complex. Foot Ankle Clin. 2021;26(2):237-47.
-
6Giai Via A, Oliva F, Spoliti M, Maffulli N. Anatomy, pathophysiology and classification of posterior tibial tendon dysfunction. Eur Rev Med Pharmacol Sci. 2017;21:13-9.
-
7Maffulli N, Oliva F. Posterior tibial tendoscopy. Foot Ankle Clin. 2015;20:147-56.
-
8Maceira E, Monteagudo M. Progressive collapsing foot deformity. Is there really a Johnson and Strom stage I? Foot Ankle Clin. 2021;26:249-65.
-
9Vega J, Dalmau-Pastor M, Malagelada F, Fargues D, Rabat E. Posterior tibial tendoscopy: description of an accessory proximal portal and assessment of tendon vascularization lesion according to portal. Foot Ankle Surg. 2013;19:159-63.
-
10Gallo RA, Hsu AR, Phisitkul P. Tendon disorders of the foot and ankle, part 3: the posterior tibial tendon. Am J Sports Med. 2010;38:1223-34.
-
11Van Dijk CN, Kort N, Scholten PE. Tendoscopy of the posterior tibial tendon. Arthroscopy. 1997;13:692-8.
-
12Chow HT, Chan KB, Lui TH. Tendoscopic debridement for stage I posterior tibial tendon dysfunction. Knee Surg Sports Traumatol Arthrosc. 2005;13:695-9.
-
13Bluman EM, Myerson MS, van Dijk CN. Tendoscopy of the posterior tibial tendon. Foot Ankle Clin. 2006;11:419-30.
-
14Khazen G, Khazen C. Tendoscopy in stage I posterior tibial tendon dysfunction. Foot Ankle Clin. 2012;17:207-18.
-
15Bernasconi A, Sadile F, Welck M, Mehdi N, Laborde J, Lintz F. Role of tendoscopy in treating stage II posterior tibial tendon dysfunction. Foot Ankle Int. 2018;39:433-42.
-
16Saraiva D, Knupp M, Rodrigues AS, Tulha J, Gomes TM, Oliva XM, et al. Outcomes of combined posterior tibial tendon tendoscopy and medializing calcaneal osteotomy for stage IA progressive collapsing foot deformity. Foot Ankle Int. 2023;44:629-36.
-
17Monteagudo M, Maceira E, Martínez de Albornoz P. Foot and ankle tendoscopies: current concepts review. EFORT Open Rev. 2016;1:440-7.
-
18Sawah A, Kasture S, Bond A, Fisher L, Fisher A, Philpott M, Mason L, Molloy A. Anatomical Description of the Spring Ligament Articular Facet. Foot Ankle Orthop. 2024;9(3):24730114241270207.
-
19Davis WH, Sobel M, DiCarlo EF, Torzilli PA, Deng X, Geppert MJ, et al. Gross, histological, and microvascular anatomy and biomechanical testing of the spring ligament complex. Foot Ankle Int. 1996;17(2):95-102.
-
20Aynardi MC, Saloky K, Roush EP, Juliano P, Lewis GS. Biomechanical Evaluation of Spring Ligament Augmentation With the FiberTape Device in a Cadaveric Flatfoot Model. Foot Ankle Int. 2019;40(5):596-602.
-
21Bilyy A, Win Mar WW, Al Abdeen Al Zuabi Z, Frimpong-Manso HB, Famure S, et al. The Deltoid-Spring Ligament Complex: A Scoping Review and New Segmental Classification. Cureus. 2025;17(4):e81715.
-
22Muñoz de la Espada López M, Mellado Romero MÁ, Abarquero-Diezhandino A, Núñez García A, Salvador González EJ, Palermo Buzón I, et al. Cadaveric biomechanical study of the calcaneonavicular ligament in midfoot medial column collapse comparing two surgical techniques. Rev Esp Cir Ortop Traumatol. 2026;70(1):T70-T77.
-
23Bastias GF, Dalmau-Pastor M, Astudillo C, Pellegrini MJ. Spring Ligament Instability. Foot Ankle Clin. 2018;23(4):659-78.
-
24DiGiovanni CW, Kuo R, Tejwani N, Price R, Hansen ST Jr, Cziernecki J, et al. Isolated gastrocnemius tightness. J Bone Joint Surg Am. 2002;84:962-70.
-
25García-Paños JP, Carrillo-Piñero FJ, López-Antón M, Navío-Serrano C. Alargamiento proximal del gastrocnemio medial en el tratamiento del pie plano infantil/adulto. Mon Act Soc Esp Med Cir Pie Tobillo. 2024:43-50.
-
26DiGiovanni CW, Langer P. The role of isolated gastrocnemius and combined Achilles contractures in the flatfoot. Foot Ankle Clin. 2007;12:363-79.
-
27Chang SH, Abdelatif NMN, Netto CC, Hagemeijer NC, Guss D, DiGiovanni CW. The effect of gastrocnemius recession and tendo-Achilles lengthening on adult acquired flatfoot deformity surgery: a systematic review. J Foot Ankle Surg. 2020;59:1248-53.
-
28Firth GB, McMullan M, Chin T, Ma F, Selber P, Eizenberg N, et al. Lengthening of the gastrocnemius-soleus complex: an anatomical and biomechanical study in human cadavers. J Bone Joint Surg Am. 2013;95:1489-96.
-
29Cychosz CC, Phisitkul P, Belatti DA, Glazebrook MA, DiGiovanni CW. Gastrocnemius recession for foot and ankle conditions in adults: evidence-based recommendations. Foot Ankle Surg. 2015;21:77-85.
-
30Hoefnagels EM, Belkoff SM, Swierstra BA. Gastrocnemius recession: a cadaveric study of surgical safety and effectiveness. Acta Orthop. 2017;88:411-5.
-
31Pinney SJ, Sangeorzan BJ, Hansen ST Jr. Surgical anatomy of the gastrocnemius recession (Strayer procedure). Foot Ankle Int. 2004;25:247-50.
-
32Villanueva M, Iborra Á, Ruiz MM, Sanz-Ruiz P. Proximal ultrasound-guided gastrocnemius recession: a new ultra-minimally invasive surgical technique. J Foot Ankle Surg. 2019;58:870-6.
-
33Villanueva M, Iborra Á, Rodríguez G, Sanz-Ruiz P. Ultrasound-guided gastrocnemius recession: a new ultra-minimally invasive surgical technique. BMC Musculoskelet Disord. 2016;17:409.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Prefacio
- Introducción y clasificación
- Etiología y Patomecánica
- Exploración física con enfoque práctico
- Diagnóstico e imágenes con enfoque práctico
- Tratamiento conservador
- Tratamiento quirúrgico desde el punto de vista de la preservación articular
- Papel de las partes blandas en el tratamiento quirúrgico
- Artrodesis en el tratamiento de la deformidad colapsante progresiva del pie
- Tratamiento en estadio avanzado con afectación del tobillo
- Relación entre el <em>hallux valgus</em> y la deformidad colapsante progresiva del pie
- Conclusiones. Tratamiento a la carta del pie plano (deformidad colapsante progresiva del pie)
Más en PUBMED
Más en Google Scholar
Más en ORCID


La Monografía de Actualización de la SEMCPT está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.