Tratamiento conservador
El tratamiento inicial de la deformidad colapsante progresiva del pie debe ser, en la mayoría de los casos, conservador antes de plantearse la reconstrucción quirúrgica. La elección del tratamiento dependerá del estadio de la deformidad y, aunque no existe un protocolo estandarizado sobre el manejo de esta patología, suele responder en su mayoría a estrategias conservadoras combinadas: reducción de la carga ponderal, fisioterapia específica, ortesis, infiltraciones, reposo relativo, crioterapia y antiinflamatorios no esteroideos (AINE).
Aunque no hay consenso sobre su duración, la literatura aconseja mantener dicho tratamiento un mínimo de 6 meses antes de considerar la cirugía. El tratamiento conservador es aplicable a todos los estadios de la deformidad colapsante progresiva del pie (DCPP), aunque, en función de la fase en la que se encuentre, se deberá centrar en la opción más adecuada según el objetivo terapéutico deseado.
Reposo
El reposo es especialmente efectivo en las fases en las que se requiere alivio sintomático de la tenosinovitis aguda del tendón tibial posterior asociada a la DCPP. Debe ser relativo y no absoluto, ya que el reposo absoluto puede asociarse a complicaciones como atrofia muscular y trombosis venosa profunda, descritas con mayor frecuencia en inmovilizaciones con yeso cerrado.
El reposo relativo puede favorecerse por el uso de una bota de tipo walker, que proporciona la ventaja de restringir la movilidad en el plano sagital, favoreciendo una rehabilitación funcional y permitiendo su retirada para las actividades de higiene personal. El momento de iniciar el apoyo posterior al periodo de reposo debe determinarse en función de la sintomatología del paciente y la evolución del dolor. Habitualmente, se recomienda mantener la descarga durante un periodo de 4-6 semanas, lo que permite la reparación tisular y la resolución del proceso inflamatorio del tendón tibial posterior. Periodos de inmovilización excesivamente prolongados pueden afectar de manera adversa a la musculatura, favoreciendo su atrofia y dificultando la recuperación funcional(1).
Antiinflamatorios no esteroideos
Indicados para controlar el dolor en fases sintomáticas agudas o reagudizaciones. Se recomiendan pautas a demanda o cortas (5-10 días) con gastroprotección según el riesgo. Evitar su uso prolongado en mayores, pacientes pluripatológicos, polimedicados, con patología concomitante o riesgo gastrointestinal/cardiovascular elevado. Combinarlos con medidas locales como la crioterapia y el reposo relativo.
Crioterapia
La aplicación de frío local (10-15 minutos, 2-3 veces/día) reduce el dolor y la inflamación en fases agudas. Debe aplicarse con barrera cutánea para evitar criolesiones. Puede asociarse con masaje con hielo tras los ejercicios de fisioterapia.
Medidas ponderales
El sobrepeso incrementa las cargas en el mediopié y empeora los síntomas de la DCPP(1). Un programa estructurado de pérdida ponderal (déficit calórico moderado, aumento de la actividad de bajo impacto, como bicicleta estática o natación) mejora el dolor y la función. Se recomienda reducir ≥ 5-10% del peso corporal en 3-6 meses en pacientes con un índice de masa corporal (IMC) ≥ 27 kg/m².
La obesidad, junto con la laxitud, favorece la progresión más rápida de la enfermedad(2).
Ortesis y plantillas
El uso de ortesis, plantillas y dispositivos de inmovilización externa se ha convertido en un punto importante en el manejo conservador del pie plano adquirido de adulto. Es necesaria una adecuada exploración física para poder determinar si estamos ante una deformidad rígida o flexible a la hora de seleccionar la ortesis más adecuada.
Plantillas
En pacientes con patología flexible y deformidades más leves, los dispositivos ortopédicos semirrígidos con cuña varizante en el retropié y soporte de la columna medial pueden ofrecer buenos resultados (Figura 1A).
La cuña varizante o supinadora debe adaptarse a medida con el objetivo de corregir la angulación en valgo del retropié, manteniéndolo en una posición neutra. Esto sitúa la articulación subastragalina en inversión y, por lo tanto, las articulaciones calcaneocuboidea y astragalonavicular quedarán divergentes, proporcionando una mayor estabilidad al mediopié y permitiendo que el arco longitudinal actúe como una estructura rígida durante las fases de apoyo y de despegue de la marcha. El valgo persistente del retropié conlleva la compensación por parte del antepié en varo, lo que agrava la deformidad(3).
El soporte medial de la plantilla corrige la caída de las articulaciones astragalonavicular y escafocuneana, consiguiendo un efecto de supinación del pie. Este debe controlarse para evitar incomodidad y queratosis dolorosas en el borde lateral. La plantilla ideal debe ejercer un efecto supinador en el retropié y controlar la pronación del antepié. Esto se logra disminuyendo la altura del soporte medial justo distal a la articulación escafocuneana, evitando así la elevación del primer radio y la sobrecarga del antepié.
En las deformidades rígidas, las ortesis no tienen como finalidad corregir la deformidad, sino adaptarse in situ para disminuir el dolor y proporcionar comodidad al paciente.
Se ha revisado el efecto del uso de plantillas como tratamiento para la DCPP. Un estudio realizado por Masamitsu et al. (2014)(4) comparó los resultados in vivo sobre el efecto rotacional de las articulaciones del tarso de la columna medial durante la carga, con y sin el uso de plantillas con soporte del arco medial y cuña varizante. Para las mediciones, se empleó la tomografía computarizada (TC) 3D y se encontraron diferencias estadísticamente significativas en la disminución de la eversión del astrágalo en la articulación astragalocalcánea en las mediciones realizadas con plantillas terapéuticas. Los autores señalaron como limitación de su estudio el hecho de que los datos se obtuvieron de forma estática, lo que impidió extraer conclusiones sobre el efecto terapéutico durante las distintas fases del ciclo de la marcha.
Ortesis UCBL
La ortesis del University of California Biomechanics Laboratory (UCBL) consiste en una ortesis de termoplástico preconformada para limitar la eversión subastragalina. Incorpora un soporte del arco interno y se extiende proximalmente hasta las regiones inframaleolares y distalmente hasta la mitad de la diáfisis del quinto metatarsiano (Figura 1B) Chao et al. evaluaron su efectividad en deformidades moderadas (supinación de antepié < 10°), mientras que deformidades mayores se trataron con ortesis de tipo ankle-foot orthoses (AFO), obteniendo resultados buenos o excelentes en el 82% de los pacientes(5).
Ortesis AFO
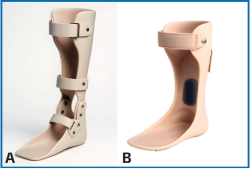
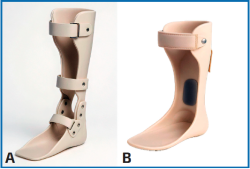
En deformidades más avanzadas y con tendencia a cambios degenerativos, pueden ser necesarias ortesis de tipo AFO con efecto antiálgico. Estas permiten la movilidad en el plano sagital, limitando los movimientos de pronación y supinación sin capacidad correctora. También se han descrito ortesis articuladas (de tipo Marzano) que permiten la flexoextensión del tobillo y se adaptan mejor a pacientes con mayor deformidad (Figura 2A). En casos de cambios degenerativos del tobillo, pueden emplearse sistemas más rígidos de termoplástico, siempre adaptados a la deformidad, sin intentar correcciones y protegiendo las prominencias óseas para evitar lesiones cutáneas y úlceras(6) (Figura 2B).
Se ha descrito una relación estrecha entre los hallazgos clínicos y radiológicos que reflejan la progresión de la deformidad y la obtención de peores resultados con el tratamiento conservador con plantilla. Desde el punto de vista clínico, esto se manifiesta con un aumento del dolor a lo largo de la columna medial, desgaste externo del calzado y la aparición de queratosis(7).
Rehabilitación
En el mantenimiento del arco longitudinal medial del pie durante la carga estática y la actividad, participan no solo las estructuras ligamentosas (como el ligamento deltoideo, el ligamento en hamaca y la fascia plantar), sino también la musculatura.
La musculatura extrínseca, compuesta por los tendones tibial anterior y posterior y el peroneo largo, contribuye a la estabilización de las articulaciones mediotarsianas y proporciona soporte dinámico al arco longitudinal medial durante la fase del segundo rocker de la marcha.
Por su parte, la musculatura intrínseca o corta del pie, integrada por el abductor del hallux, el flexor corto de los dedos y los músculos interóseos, actúa como estabilizadora durante la fase propulsiva y contribuye a la propiocepción plantar a lo largo de la marcha.
La musculatura glútea desempeña un papel fundamental en el mantenimiento de la correcta alineación de la extremidad inferior, evitando su rotación interna y aducción. La debilidad glútea provoca una rotación interna de la cadera, que se compensa con la rotación externa y la pronación del pie, agravando aún más la deformidad.
Considerar todas estas estructuras como contribuyentes al mantenimiento del arco longitudinal medial del pie implica desarrollar nuevos protocolos de tratamiento de fisioterapia y adoptar una visión más moderna en el abordaje del tratamiento conservador(8). La evidencia científica actual sugiere la realización de protocolos que incluyan ejercicios de fortalecimiento del tendón tibial posterior y la musculatura plantar, combinados con entrenamientos propioceptivos y de fortalecimiento de la musculatura glútea. Estos implican una mejora estructural del arco plantar. Asimismo, los ejercicios excéntricos del tendón tibial posterior han demostrado contribuir a la mejoría funcional en el pie plano(9).
Tendón tibial posterior
El tratamiento del tibial posterior debe incluir dos tipos de ejercicios: ejercicios excéntricos e isométricos.
Los ejercicios excéntricos han demostrado ser beneficiosos en otras tendinopatías crónicas, como las del tendón de Aquiles y el rotuliano. Este beneficio se basa en dos teorías(10). La primera plantea que mejoran la estructura del tendón, ya que las contracciones excéntricas pueden favorecer la síntesis de colágeno de tipo 1 y, por lo tanto, la calidad muscular. La segunda teoría sostiene que la fuerza fluctuante generada por las contracciones excéntricas estimula la remodelación del músculo.
Los ejercicios excéntricos dinámicos, enfocados en fortalecer el tendón y mejorar la resistencia, incluyen el ejercicio descendente en escalón y los ejercicios sentado con banda elástica, en los que se contrae forzando la flexión plantar y la inversión. Este es el ejercicio que demuestra mayor activación del tibial posterior (Figura 3).
Los ejercicios isométricos o estáticos tienen un efecto analgésico y están enfocados a mejorar la estabilidad. Estos ejercicios consisten en la contracción sostenida del músculo sin generar movimiento articular. Algunos ejemplos de ejercicios isométricos serían la elevación del talón invertida (que se realiza apoyando el peso sobre los dedos cuarto y quinto, alzándose de puntillas, con el talón en inversión y manteniendo esa posición), la presión lateral sobre superficie fija (el ejercicio más básico para aislar el músculo) y el heel squeeze (presionar el talón hacia adentro intentando aplastar un objeto) (Figura 4).
Musculatura intrínseca del pie
Dentro de la musculatura corta o intrínseca del pie se incluyen ejercicios como la extensión de los dedos contra resistencia, la separación de los dedos, el toe-doming (levantar y arquear la planta del pie creando un arco bajo este sin mover los dedos ni el talón del suelo) y la extensión del hallux(15) (Figura 5).
Varias publicaciones recientes incluyen protocolos de tratamiento mediante fisioterapia en la DCPP. Un estudio aleatorizado demostró el beneficio de un protocolo de 6 semanas que incorporaba ejercicios de dorsiflexión y flexión plantar activa, fortalecimiento de la musculatura corta del pie, ejercicios de la musculatura glútea y estiramientos del gemelo, en comparación con un programa limitado únicamente al trabajo del tibial posterior. Los pacientes del primer grupo mostraron una mejoría tanto clínica como radiológica, evidenciada por un aumento del ángulo del arco medial del pie y una disminución de la distancia navicular drop(11).
Infiltraciones
Las infiltraciones se reservan para casos refractarios al tratamiento de base y pueden ser útiles para aliviar la sintomatología asociada.
Las infiltraciones guiadas por ecografía han demostrado, en varios estudios, una mayor eficacia y fiabilidad(12). Por el contrario, las no guiadas o realizadas a “manos libres” deben evitarse en casos con deformidades importantes, en los que resulta más adecuado realizarlas bajo control fluoroscópico.
Las infiltraciones han demostrado mayor efectividad cuando se integran dentro de un plan de rehabilitación, en lugar de utilizarse como terapia aislada(13).
Corticoides
Tradicionalmente, las infiltraciones con corticoides se han empleado tanto para el tratamiento de la sintomatología de las partes blandas como para el manejo intraarticular.
Las infiltraciones realizadas en la vaina tendinosa incluyen con mayor frecuencia ambos tendones peroneos, el flexor largo del hallux, junto con el flexor común de los dedos en el nudo de Henry y el tibial anterior.
En el caso del tendón tibial posterior, las infiltraciones no están recomendadas de forma general en la literatura debido al riesgo de rotura. Un estudio retrospectivo sobre la eficacia de la infiltración ecoguiada de corticoides intravaina en dicho tendón concluyó que, si bien es un método seguro y con baja tasa de complicaciones, los resultados son variables, obteniéndose resultados buenos o satisfactorios en solo el 47% de los casos. Se observaron mejores resultados, tanto en duración como en alivio del dolor, en pacientes con obesidad, posiblemente por su menor nivel de actividad física(14).
Las infiltraciones en la fascia plantar también pueden ser útiles para mejorar la sintomatología relacionada con el acortamiento del eje sagital.
Las infiltraciones intratendón y de repetición están contraindicadas. La administración de corticoides en estructuras ligamentosas del tobillo ha demostrado pérdida de fuerza de estos hasta por un año.
Por otro lado, las infiltraciones intraarticulares con corticoides a bajas dosis pueden ofrecer un alivio temporal, aunque con un potencial efecto degenerativo sobre el cartílago.
Un estudio retrospectivo sobre infiltraciones intraarticulares guiadas por escopia en pacientes con cambios degenerativos en pie y tobillo concluyó una mejoría completa del dolor en un 85% de los casos y parcial en el 32%, siendo más efectivas en las articulaciones tarsometatarsianas (97%) y tibioastragalina (90%). Más del 30% de los pacientes presentó recurrencia del dolor, con un pico de incidencia a los 6 meses. La mejoría fue más notable tras la primera infiltración y disminuyó las posteriores, lo que sugiere una reducción progresiva de la efectividad de este tratamiento con el tiempo(15).
Ácido hialurónico
El ácido hialurónico presenta efectos beneficiosos, con acción antiinflamatoria, mediada por la supresión de moléculas proinflamatorias, además de favorecer la calidad de los tenocitos y de los tejidos(16). Estos hallazgos fueron demostrados por Yoshida et al.(17) en un estudio en animales sobre la tendinopatía rotuliana.
Sin embargo, el ácido hialurónico carece aún de evidencia suficiente para su uso rutinario en pie y tobillo. A pesar de su uso en la patología degenerativa de diferentes articulaciones, aún no existen protocolos sobre qué dosis utilizar ni sobre los pacientes que podrían obtener mayor beneficio.
Un metaanálisis sobre el uso de ácido hialurónico en el pie y tobillo concluye, con mayor evidencia, que existe una mejoría significativa del dolor en pacientes tratados con esguinces de tobillo y que no presenta efectos adversos significativos, pero no ha demostrado superioridad con respecto a otros tipos de infiltraciones en diferentes patologías(18).
Ozono
El mecanismo de acción fundamental del ozono se basa en mejorar la oxigenación y de las condiciones metabólicas de los tejidos, lo que favorece su reparación. Este proceso contribuye a disminuir el estrés oxidativo, responsable de alteraciones en el sistema inmunológico y en los procesos inflamatorios. Además, el ozono estimula la producción de factores de crecimiento y determinadas proteínas como el colágeno de tipo 1, promoviendo así la actividad de los fibroblastos(19). Desde el punto de vista clínico, se han observado resultados favorables en el control del dolor, especialmente en casos de tendinopatías y en la fascitis plantar, las cuales pueden presentarse en la DCPP, con una eficacia comparable a la de las infiltraciones con corticoides. De manera similar, el ozono ha demostrado una eficacia equivalente a las infiltraciones con ácido hialurónico en la patología degenerativa articular, incluyendo el tobillo(20).
Conclusiones
En conclusión, el tratamiento conservador del pie plano continúa siendo una estrategia eficaz y ampliamente respaldada para mejorar la función, reducir el dolor y optimizar la calidad de vida en los pacientes. La evidencia disponible señala que la combinación de ejercicios específicos y el uso adecuado de ortesis plantares permite obtener resultados favorables en la mayoría de los casos. Es necesario ampliar nuestra experiencia con estudios de rigor científico que nos permitan definir protocolos de tratamiento y respaldar algunos tratamientos.
Figuras
Figura 1. A: dispositivos ortopédicos semirrígidos con cuña varizante en el retropié y soporte de la columna medial; B: ortesis del University of California Biomechanics Laboratory (UCBL).
Figura 3. Ejercicios excéntricos dinámicos. A: ejercicio descendente en escalón; B: ejercicios sentado con banda elástica.
Figura 4. Ejercicios isométricos o estáticos. A: elevación del talón invertida; B: presión lateral sobre superficie fija; C: heel squeeze.
Cita bibliográfica
Autores
Ana González Jiménez
Unidad de Pie y Tobillo. Servicio de Traumatología y Cirugía Ortopédica, Miembro Inferior. Hospital Central de la Defensa Gómez Ulla. Madrid
Irene Portellano Pascual
Unidad de Pie y Tobillo. Servicio de Traumatología y Cirugía Ortopédica, Miembro Inferior. Hospital Central de la Defensa Gómez Ulla. Madrid
María Jesús Carreño Felices
Unidad de Pie y Tobillo. Servicio de Traumatología y Cirugía Ortopédica, Miembro Inferior. Hospital Central de la Defensa Gómez Ulla. Madrid
José Luis Sopesen Veramendi
Unidad de Pie y Tobillo. Servicio de Traumatología y Cirugía Ortopédica, Miembro Inferior. Hospital Central de la Defensa Gómez Ulla. Madrid
Referencias bibliográficas
-
1Coughlin MJ, Mann RA, Saltzman CL. Coughlin pie y tobillo. Elsevier; 2011.
-
2Monteagudo M, Martínez-de-Albornoz P. Progressive Collapsing Foot Deformity. Is There Really a Johnson and Strom Stage I? Foot Ankle Clin. 2021;26(3):443-63.
-
3Wapner KL, Chao W. Nonoperative treatment of posterior tibial tendon dysfunction. Clin Orthop Relat Res. 1999;(365):39-45.
-
4Kido M, Ikoma K, Hara Y, Imai K, Maki M, Ikeda T, et al. Effect of therapeutic insoles on the medial longitudinal arch in patients with flatfoot deformity: a three-dimensional loading computed tomography study. Clin Biomech (Bristol). 2014;29(10):1095-8.
-
5Chao W, Wapner KL, Lee TH, Adams J, Hecht PJ. Nonoperative management of posterior tibial tendon dysfunction. Foot Ankle Int. 1996;17(12):736-41.
-
6Herchenröder M, Wilfling D, Steinhäuser J. Evidence for foot orthoses for adults with flatfoot: a systematic review. J Foot Ankle Res. 2021;14(1):57.
-
7Krause F, Bosshard A, Lehmann O, Weber M. Shell brace for stage II posterior tibial tendon insufficiency. Foot Ankle Int. 2008;29(11):1095-100.
-
8Álvarez RG, Marini A, Schmitt C, Saltzman CL. Stage I and II posterior tibial tendon dysfunction treated by a structured nonoperative management protocol: an orthosis and exercise program. Foot Ankle Int. 2006;27(1):2-8.
-
9Brijwasi T, Borkar P. A comprehensive exercise program improves foot alignment in people with flexible flat foot: a randomised trial. J Physiother. 2023;69(1):42-6.Kulig K, Lederhaus ES, Reischl S, Arya S, Bashford G. Effect of eccentric exercise program for early tibialis posterior tendinopathy. Foot Ankle Int. 2009;30(9):877-85.
-
10Kulig K, Lederhaus ES, Reischl S, Arya S, Bashford G. Effect of eccentric exercise program for early tibialis posterior tendinopathy. Foot Ankle Int. 2009;30(9):877-85.
-
11Hara S, Kitano M, Kudo S. The effects of short foot exercises to treat flat foot deformity: A systematic review. J Back Musculoskelet Rehabil. 2023;36(1):21-33.
-
12Henning PT. Ultrasound-Guided Foot and Ankle Procedures. Phys Med Rehabil Clin N Am. 2016;27(3):649-71.
-
13De César Netto C, da Fonseca LF, Simeone Nascimento F, O'Daley AE, Tan EW, Dein EJ, et al. Diagnostic and therapeutic injections of the foot and ankle-An overview. Foot Ankle Surg. 2018;24(2):99-106.
-
14Spencer M, Hall M, Schafer A, Geaney LE. Clinical outcomes of posterior tibial tendon sheath ultrasound-guided corticosteroid injections. Australas J Ultrasound Med. 2023;26(3):169-74.
-
15Johnson JE, Klein SE, Putnam RM. Corticosteroid injections in the treatment of foot & ankle disorders: an AOFAS survey. Foot Ankle Int. 2011;32(4):394-9.
-
16Crimaldi S, Liguori S, Tamburrino P, Moretti A, Paoletta M, Toro G, Iolascon G. The Role of Hyaluronic Acid in Sport-Related Tendinopathies: A Narrative Review. Medicina (Kaunas). 2021;57(10):1088.
-
17Yoshida M, Funasaki H, Kubota M, Marumo K. Therapeutic effects of high molecular weight hyaluronan injections for tendinopathy in a rat model. J Orthop Sci. 2015;20(1):186-95.
-
18Khan M, Shanmugaraj A, Prada C, Patel A, Babins E, Bhandari M. The Role of Hyaluronic Acid for Soft Tissue Indications: A Systematic Review and Meta-Analysis. Sports Health. 2023;15(1):86-96.
-
19Jeyaraman M, Jeyaraman N, Ramasubramanian S, Balaji S, Nallakumarasamy A, Patro BP, Migliorini F. Ozone therapy in musculoskeletal medicine: a comprehensive review. Eur J Med Res. 2024;29(1):398.
-
20Bahrami MH, Raeissadat SA, Barchinejad M, Elyaspour D, Rahimi-Dehgolan S. Local ozone (O2-O3) versus corticosteroid injection efficacy in plantar fasciitis treatment: a double-blinded RCT. J Pain Res. 2019;12:2251-9.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Prefacio
- Introducción y clasificación
- Etiología y Patomecánica
- Exploración física con enfoque práctico
- Diagnóstico e imágenes con enfoque práctico
- Tratamiento conservador
- Tratamiento quirúrgico desde el punto de vista de la preservación articular
- Papel de las partes blandas en el tratamiento quirúrgico
- Artrodesis en el tratamiento de la deformidad colapsante progresiva del pie
- Tratamiento en estadio avanzado con afectación del tobillo
- Relación entre el <em>hallux valgus</em> y la deformidad colapsante progresiva del pie
- Conclusiones. Tratamiento a la carta del pie plano (deformidad colapsante progresiva del pie)
Más en Google Scholar


La Monografía de Actualización de la SEMCPT está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.