Reflexiones y controversias sobre el hallux valgus. Actualización de conceptos
Reflections and controversies about the hallux valgus. Update of concepts
Resumen:
Objetivo: el hallux valgus es la deformidad más frecuente del aparato locomotor. A pesar de las numerosas técnicas quirúrgicas propuestas, hay un número significativo de casos en los que los resultados son mediocres o malos. Ello explica que el hallux valgus siga siendo objeto de estudio, por lo que de manera constante aparecen nuevas publicaciones al respecto.
Definición: el hallux valgus es una deformidad tridimensional, por lo que no puede ser valorada únicamente en el plano transversal, sino además en el plano sagital y coronal. El plano frontal o coronal tiene gran importancia, ya que nos indica si hay una alteración rotatoria del primer radio, que se traduce en una pronación del primer metatarsiano. La ubicación de los sesamoideos está en gran medida condicionada por esta circunstancia y deberá ser tenida en cuenta al analizar los malos resultados.
Etiopatogenia: las características del antepié de los primates, como el aumento del ángulo entre I-II metatarsianos, pronación del primer metatarsiano, hipermovilidad del primer radio, carilla articular cuneometatarsiana oblicua, son semejantes a las de muchos antepiés con hallux valgus que vemos en la especie humana. Ello sugiere la hipótesis de que una de las causas primarias del hallux valgus podría ser un factor atávico.
Tratamiento quirúrgico: tratándose de una deformidad tridimensional, la estrategia quirúrgica debe realizarse mediante osteotomías o artrodesis en los 3 planos del espacio.
Abstract:
Objective: hallux valgus is the most frequent deformity of the locomotor system. Despite the numerous works published on literature, it is still under study and new publications are constantly appearing in this regard. The objective of this work is to carry out an update on various aspects of it.
Definition: hallux valgus is a three-dimensional deformity, so it cannot be assessed only in the transverse plane. The frontal or coronal plane is of great importance, since it indicates whether there is a rotational alteration of the first radius, which results in a pronation of the first metatarsal. The location of the sesamoids is largely conditioned by this circumstance.
Etiopathogenesis: the characteristics of the primate forefoot, hypermobility of the first radius, oblique wedge-metatarsal facet, pronation of the first metatarsal, are similar to those of many hallux valgus of the human species. This typology suggests the hypothesis that one of the primary causes of the genesis of hallux valgus could be an atavistic factor.
Surgical treatment: in the case of a three-dimensional deformity, the surgical strategy must be performed through osteotomies or arthrodesis in the three planes of space on many occasions.
Introducción
El hallux valgus (HV) es la deformidad más frecuente del aparato locomotor. Al contrario de lo que pueda parecer, dada su prevalencia en la población actual, el HV es una patología muy antigua. El primer caso del que se tiene referencia pertenece al individuo H9 de la necrópolis de Qafzeh (Israel), datado en el periodo Musteriense con una antigüedad aproximada de 35.000 años(1). Al ensamblar las piezas de los restos óseos del pie observaron que el individuo en cuestión tenía una deformidad compatible con un HV.
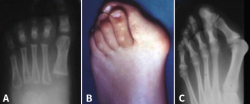
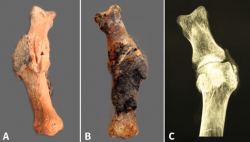
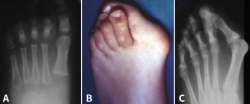
El año 2017 A. Isidro y A. Malgosa(2) publicaron un caso de gran interés perteneciente a la necrópolis de Sharuna (Egipto Medio); correspondía al HV de una momia con la cápsula articular y el complejo ligamentoso asociado preservados. En esta misma necrópolis, de un total de 631 individuos estudiados, se pudieron observar 3 casos de HV. Los 3 individuos fueron datados a finales de la VI Dinastía (Reino Antiguo; aprox. 2.200 a. C.). En la necrópolis copta inicial de Qarara (ss. IV al VII d. C.), situada a unos escasos 20 km al norte del anterior yacimiento, se pudo objetivar mediante una radiografía de un pie, en proyección dorsoplantar, la presencia de un HV en un primer radio parcialmente momificado (Figura 1).
figura1.png

Figura 1. Hallux valgus de un individuo procedente de la necrópolis de Qarara (Egipto Medio, periodo copto inicial, ss. IV a VII d. C.). A: visión plantar donde se aprecian los sesamoideos y restos del tendón flexor hallucis longus; B: visión dorsal; C: radiografía en proyección dorsoplantar tomada in situ en la cual puede verse el complejo periarticular preservado, así como la deformidad en hallux valgus.
A pesar de que el HV es un tema muy estudiado, encontramos numerosas publicaciones actuales sobre diversos aspectos del mismo, como su etiopatogenia y especialmente sobre el tratamiento.
Se estima que en aproximadamente un 20% de los casos, aun cuando los porcentajes varían según diferentes autores(3,4,5,6,7), el resultado tras el tratamiento quirúrgico es desfavorable o mediocre, por diferentes causas como la hipocorrección, la hipercorrección, el déficit del apoyo anterointerno durante la marcha, la metatarsalgia, infecciones, etc. En todos estos fracasos siempre debe valorarse, por su importancia, la ubicación de los sesamoideos, debido a que su emplazamiento está en gran medida relacionado con el grado de rotación del primer metatarsiano por un movimiento de pronación. Esta situación hasta hace unos años no la valorábamos suficientemente.
Una posición incorrecta de los sesamoideos provocará un defecto del apoyo anterointerno a nivel del antepié, que a su vez producirá una insuficiencia del primer metatarsiano y secundariamente una metatarsalgia por transferencia.
El objetivo de este trabajo es revisar y actualizar algunos aspectos de esta deformidad y de su tratamiento, con el fin de que podamos tener un mejor conocimiento de la misma.
Definición
Carl Hueter en 1877 fue el primero en definir esta entidad clínica con el nombre de hallux abductus valgus(8). Posteriormente, se conoció como metatarsus primus varus y, más actualmente, ha sido definida como: “deformidad del antepié caracterizada por un aumento del ángulo entre I y II metatarsianos y una desviación en valgo del primer dedo”.
Según nuestro criterio, esta definición no tiene en cuenta todas las desviaciones presentes en el HV. Es muy simplista y no se ajusta totalmente a la realidad.
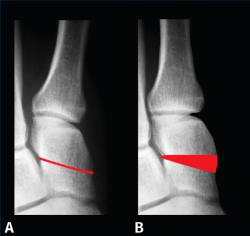
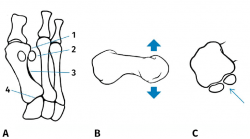
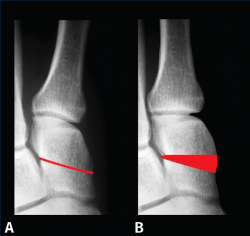
El HV es una deformidad tridimensional y, por ello, hay que tener en cuenta los 3 planos del espacio. En el plano transversal (Figura 2A), en una radiografía dorsoplantar de antepié en carga, podremos valorar: el ángulo entre I y II metatarsianos, el ángulo metatarsofalángico, el PASA (proximal articular set angle) o DMAA (distal articular metatarsal angle), el DASA (distal articular set angle), el redondeo lateral de la cabeza del primer metatarsiano, la concavidad o “arqueamiento” de la cortical externa del primer metatarsiano y el punto CORA (center of rotation of angulation); el plano sagital (Figura 2B) nos informará sobre el ascenso y descenso de la cabeza del primer metatarsiano; el plano coronal (Figura 2C), mediante una proyección radiológica axial de los sesamoideos, será fundamental para valorar el componente de rotación del primer radio y la ubicación de estos. La tomografía axial en carga es una alternativa a las radiografías convencionales y nos permitirá valorar mejor si la articulación metatarsosesamoidea presenta signos de degeneración articular. La pronación del primer dedo estaría en relación con la alteración rotatoria del primer metatarsiano.
figura2.png
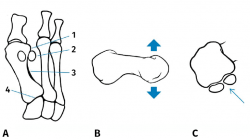
Figura 2. Anatomía Patológica del hallux valgus con un componente torsional del primer radio. A: plano transversal: 1) redondeo lateral de la cabeza, 2) deslizamiento lateral de los sesamoideos (real o aparente), 3) aumento de la concavidad y engrosamiento de la cortical lateral del primer metatarsiano, 4) CORA (center of rotation of angulation); B: plano sagital, movilidad de la cabeza del primer metatarsiano en el plano sagital; C: plano coronal, posición de los sesamoideos.
Podemos afirmar que hay una pronación del primer metatarsiano cuando en la radiografía dorsoplantar encontramos: un redondeo o esfericidad de la cabeza, desplazamiento lateral de los sesamoideos, aumento de la concavidad o arqueamiento, junto con un engrosamiento de la cortical externa, y en la proyección axial de los sesamoideos, rotación del primer metatarsiano.
No hay consenso sobre hasta qué punto un cierto grado de pronación puede considerarse fisiológico, así como el método para cuantificar el grado de esta. La medida intraoperatoria es la que habitualmente se utiliza y el promedio de supinación que debe darse al primer metatarsiano para corregir la pronación se estima en unos 22° aproximadamente.
S. Mizuno et al.(9), en el año 1965, fueron los primeros en analizar la pronación del primer radio en el HV. Posteriormente, varios autores se han ocupado de este tema(10,11,12,13,14). Prueba del interés que despierta este aspecto del HV fue la celebración de una mesa redonda moderada por D. Poggio en el Congreso on-line de la Sociedad Española de Medicina y Cirugía de Pie y Tobillo (SEMCPT) 2020, bajo el título: ¿Es necesario controlar la rotación del primer radio para tener buenos resultados en el tratamiento del HV?
Creemos que este enfoque del problema, en muchos casos, nos puede hacer variar la estrategia quirúrgica, en la que debe buscarse, como veremos más adelante, una corrección triplanar, debido a que estamos tratando una deformidad tridimensional.
Etiopatogenia
Debemos distinguir entre la causa primaria que origina la deformidad, que en la mayoría de los casos es una predisposición congénita, y los factores desencadenantes intrínsecos (tipo de antepié, hipermovilidad del primer radio, oblicuidad de la carilla articular cuneometatarsiana, factor atávico, etc.), así como los factores extrínsecos, especialmente el calzado(15,16).
Genética
La genética individual o, incluso, poblacional con toda seguridad desempeña un papel en el desarrollo de la deformidad, aunque sus marcadores genéticos todavía no han sido hallados. Como prueba de esta relación, se ha descrito una prevalencia de hasta un 94% en madres con hijos con HV(17). La idea más generalizada es que en el HV hay una predisposición congénita de tipo familiar, con una afectación mucho más frecuente en mujeres que en hombres(18).
Aspectos anatómicos
El HV se puede presentar en cualquier tipo de antepié, sea cual sea la fórmula metatarsiana y digital. Ello se constata en la práctica diaria. Sin embargo, una fórmula digital de tipo egipcio, con un primer dedo largo, podría favorecer la aparición de un HV, junto con una fórmula metatarsiana index minus(19).
La relación del pie plano asociado con el HV también es un punto de controversia. Hay autores que afirman que el pie plano favorece la presencia de un HV(20), mientras que otros opinan que no tiene ninguna relación(21). Según nuestro criterio, el pie plano con un aplanamiento del arco medial deriva secundariamente en un antepié abducto y pronado, que se asocia en muchas ocasiones con un HV.
A nivel de la articulación cuneometatarsiana, se distinguen 3 morfologías: interlínea horizontal, redondeada y en forma de “S” itálica(22,23). Sin embargo, la morfología de dicha articulación viene condicionada en gran medida por la proyección radiológica. En un mismo pie podemos encontrar diferentes formas de carillas articulares según la incidencia utilizada para hacer las radiografías(24). No creemos que la morfología de dicha articulación tenga importancia en cuanto a la movilidad de la misma. Por el contrario, la oblicuidad de la carilla articular de esta articulación sí tiene un papel significativo en los HV con una deformidad importante.
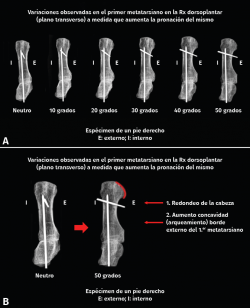
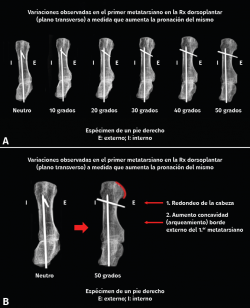
M. Ferreyra ha realizado un trabajo muy interesante sobre un espécimen, formado por la primera cuña y el primer metatarsiano. A medida que vamos aumentando la pronación del primer metatarsiano de 10° a 50° se hace más evidente la esfericidad lateral de la cabeza y el aumento de la concavidad o “arqueamiento” de la cortical externa (Figura 3).
Recordemos que la articulación entre el primer metatarsiano y los sesamoideos es de tipo troclear y se opone a los movimientos de lateralidad cuando los ligamentos están en tensión y las superficies articulares tienen un buen contacto. Los sesamoideos constituyen una superficie móvil que se adapta con facilidad al terreno y a las variaciones normales de rotación del primer metatarsiano. El complejo glenosesamoideo constituye un estabilizador fundamental de la primera articulación metatarsofalángica. Por esta razón, cuando los sesamoideos no están bien ubicados, como sucede en el HV, en que están desplazados lateralmente con relación a la cabeza del primer metatarsiano, se produce una alteración del apoyo anterointerno del pie y, secundariamente, se desarrolla una metatarsalgia mecánica por transferencia de la carga.
Es lo mismo que sucede con las técnicas de resección-artroplastia de tipo Keller, en las que, después de la cirugía, se produce un retraso de los sesamoideos, es decir, no están en una posición correcta, ello es la causa de una insuficiencia del primer metatarsiano, que provoca una metatarsalgia.
Sexo y edad
Numerosos trabajos y la propia experiencia nos confirman un claro predominio del sexo femenino en la incidencia del HV. La edad parece también ser un factor importante: a mayor edad es más frecuente la incidencia de HV.
A este respecto, queremos señalar 2 trabajos. En un metaanálisis publicado por N. Shere et al.(25) las estimaciones de prevalencia agrupadas para el HV fueron del 23% en mujeres de 18 a 65 años y llegaba hasta el 35,7% en mayores de 65 años. Es decir, de cada 3 mujeres de edad avanzada, una tenía un HV. La prevalencia aumenta pues con la edad y es mayor en el sexo femenino en una proporción de 9 a 1.
En otra publicación, E. Roddy et al.(26) encuentran que la deformidad tiene una incidencia en la población de más de 35 años del 28,4%, teniendo también relación con la edad, el sexo y patologías asociadas como la artritis reumatoide.
Hipermovilidad del primer radio y ángulo de inclinación cuneometatarsiana
La hipermovilidad del primer radio a nivel de la articulación cuneometatarsiana, a la que se asocia generalmente una carilla articular oblicua, tiene gran importancia(27,28,29,30). Según nuestro criterio, son factores determinantes en la desviación medial del primer metatarsiano y ambos producen una inestabilidad metatarsofalángica y del complejo glenosesamoideo.
Esta situación, debido a la tracción del abductor del hallux, conduciría secundariamente a una desviación en valgo del primer dedo y a una insuficiencia de la cápsula del complejo ligamentoso metatarsofalángico, así como de los músculos del primer dedo, incluyendo el flexor largo, el flexor corto y el extensor largo del hallux.
La hipermovilidad del primer radio se presenta especialmente en casos severos asociada a un importante aumento del ángulo entre I y II metatarsianos, una oblicuidad de la articulación cuneometatarsiana y una pronación del primer metatarsiano.
Estudio estadístico
M. Ferreyra ha realizado para esta publicación un estudio sobre 30 casos de HV con una muestra aleatoria, descartando aquellos pacientes que presentaban un reumatismo inflamatorio como la artritis reumatoide, los HV por secuelas traumáticas y los pies neurológicos. En este estudio se analizaron las siguientes variables: en el plano transversal el ángulo entre I y II metatarsianos, esfericidad o redondeo lateral de la cabeza de primer metatarsiano, ángulo de inclinación articular cuneometatarsiana y la posición del sesamoideo interno. En el plano coronal, la pronación del primer metatarsiano y la posición de los sesamoideos.
El objetivo del trabajo era valorar: 1) en cuántos casos había una pronación del primer metatarsiano; 2) si los casos con pronación se correspondían a ángulos I-II metatarsianos elevados; 3) cómo se comportaban los sesamoideos en casos de ángulos I-II metatarsianos elevados; y 4) qué papel representaba la oblicuidad de la carilla articular cuneometatarsiana en el aumento del ángulo I-II metatarsianos.
La metodología utilizada fue la siguiente: para las variables ángulo entre I y II metatarsianos, redondeo de la cabeza y la inclinación de la articulación cuneometatarsiana, se recogieron los datos de los ángulos correspondientes, medidos en una radiografía dorsoplantar en carga del antepié.
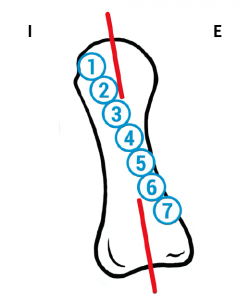
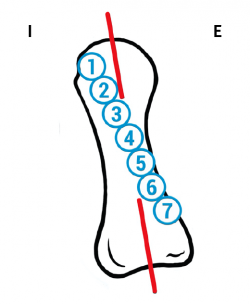
La posición del sesamoideo interno se valoró según el método propuesto por R. H. Hardy y J. C. R. Clapham(31), en una proyección radiológica dorsoplantar (Figura 4). Estos autores clasifican de 1 a 7 la posición del sesamoideo interno con relación al eje axial del primer metatarsiano, siendo 1 la posición correcta y colocándose más lateral progresivamente de la posición 1 a la 7.
Para estudiar la variable pronación del primer metatarsiano y la situación de los sesamoideos se realizó, asimismo, una proyección radiológica axial en carga de los sesamoideos para valorar el desplazamiento y la estabilidad de ambos.
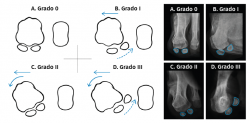
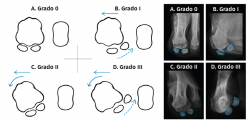
Proponemos una clasificación práctica derivada de las propuestas por D. J. Hatch et al.(32) y de J. S. Kim y K. W. Young(33) para determinar la situación de los sesamoideos en la proyección axial, que exponemos a continuación, utilizada en este trabajo y que puede ser de ayuda para realizar el tratamiento quirúrgico más adecuado. En ella se valora “la relación espacial” del rodete con la cara articular plantar del primer metatarsiano:
- Grado 0: normal. No pronación. No desplazamiento medial del primer metatarsiano. Sesamoideos estables (Figura 5A).
- Grado I: no pronación. Desplazamiento medial del primer metatarsiano. Sesamoideos subluxados. Osteotomía del primer metatarsiano + cerclaje fibroso (Figura 5B).
- Grado II: pronación. Desplazamiento medial del primer metatarsiano. Los sesamoideos están en su lugar, pero en las radiografías parecen luxados. Osteotomía desrotatoria triplanar del primer metatarsiano vs. artrodesis cuneometatarsiana triplanar (Figura 5C).
- Grado III: pronación + desplazamiento medial del primer metatarsiano. Sesamoideos subluxados. Osteotomía desrotatoria triplanar de primer metatarsiano vs. artrodesis cuneometatarsiana triplanar + cerclaje fibroso (Figura 5D).
Los resultados de este estudio fueron los siguientes:
- De los 30 HV, se encontró una pronación del primer metatarsiano en 25 casos (85%). La pronación se valoró por los datos obtenidos de la proyección axial en carga de los sesamoideos y por el redondeo lateral de la cabeza del primer metatarsiano.
- El valor medio del ángulo I-II metatarsianos fue de 15,88°.
- Los sesamoideos se situaban en una posición más lateral al aumentar el ángulo I-II metatarsianos.
- Según el método de Hardy y Clapham, la situación del sesamoideo interno tenía una posición media de 5,7.
- La mayor o menor oblicuidad de la articulación cuneometatarsiana tenía un valor angular medio de 21,54°. Sin embargo, no tenía relación con el valor angular entre I y II metatarsianos.
Estos resultados son semejantes a los publicados por P. Dayton y M. Feilmeier(34) sobre 21 HV entre los que encontraron 17 casos con pronación, es decir, un 81%.
Las conclusiones de este estudio fueron las siguientes:
- La pronación del primer metatarsiano es muy frecuente, superior a un 80%, y en su movimiento arrastra a los sesamoideos.
- Los sesamoideos también están implicados en los movimientos de desplazamiento interno; la posición media del sesamoideo interno fue de 5,7 siguiendo el esquema de Hardy y Clapham. Sin embargo, la radiografía dorsoplantar puede dar el aspecto de una falsa subluxación de estos, no así la radiografía axial de los sesamoideos, donde podemos objetivar su verdadera ubicación.
- Una posición incorrecta de los sesamoideos provoca una insuficiencia del primer metatarsiano, con el correspondiente déficit en el apoyo anterointerno del antepié y la aparición de una metatarsalgia.
- En muchas ocasiones a la pronación se asocia un ángulo I-II metatarsianos elevado, que fue de 15,88° en nuestra serie.
- Otro aspecto es la oblicuidad de la articulación cuneometatarsiana, que tenía un valor medio de 21,54°. Esta oblicuidad facilita probablemente la hipermovilidad del primer radio, pero no influye en aumentar o disminuir el valor del ángulo intermetatarsal I-II.
Factor atávico
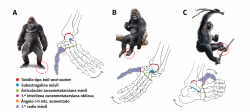
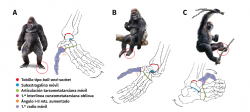
Según nuestra opinión, uno de los factores desencadenantes del HV, independientemente de la predisposición congénita, tendría un carácter atávico, entendiendo como tal: “La reaparición en los seres vivos de caracteres regresivos propios de sus ascendientes dentro de la línea evolutiva”. Nuestros parientes lejanos en la escala filogenética –simios, gorilas, chimpancés, etc.– presentan en sus antepiés una estructura tridimensional bastante similar a la de nuestras manos, donde el primer radio se separa del resto y se encuentra pronado.
A partir de este punto, nacen los conceptos de Lapidus(35), que realiza una comparación del antepié humano con el de los primates y aproxima el primer metatarsiano al segundo mediante una artrodesis cuneometatarsiana que lleva su nombre. Su defecto radica, en relación con la cirugía, en que no tiene en cuenta los 3 planos del espacio y en especial el plano rotacional.
Volviendo la vista hacia atrás, recordemos que los primates arborícolas tienen un pie plano manifiesto (Figura 6A). El tobillo, debido a su configuración anatómica, junto al papel que juegan las partes blandas intraarticulares(36,37,38), se comporta desde un punto de vista biomecánico como un tobillo ball and socket. La articulación subastragalina es mucho más móvil que en la especie humana, debido a que las articulaciones posterior y anterior presentan un eje de movimiento que no resta capacidad rotatoria a este nivel. Estas características facilitan el paso de la pronación a la supinación en el pie sin perder en este tránsito la estabilidad articular (Figura 6B).
En la articulación tarsometatarsiana los primates no tienen un tope óseo, que sí aparece en la especie humana, al tener encajada la base del segundo metatarsiano en la mortaja que forman las 3 cuñas (diartrodia) y que constituye la llave de la estabilidad de dicha articulación al adquirir la bipedestación y perder con ello parte de la capacidad de prensión del pie(39). Podría decirse que la interlínea de la articulación tarsometatarsiana en el primate es más homogénea o menos quebrada y más móvil.
A nivel del antepié, el primer radio es muy móvil, siendo desde un punto de vista biomecánico bastante similar la articulación cuneometatarsiana a la articulación trapeciometacarpiana, ya que tiene como esta 2 ejes de movimiento(40). A. Isidro y J. C. González Casanova publicaron un trabajo sobre la evolución de la articulación cuneometatarsiana en las distintas especies animales(41). En el primer radio se produce secundariamente una rotación en sentido contrario, es decir, en pronación, lo que le permite la prensión en las ramas de los árboles (grasping foot) (Figura 6C).
En los primates arborícolas, existen pues a nivel del antepié una serie de características anatómicas también presentes en el HV en la especie humana: pronación del primer metatarsiano, ángulo I-II muy aumentado, hipermovilidad del primer radio y oblicuidad de la articulación cuneometatarsiana. Todas estas características son la justificación de la hipótesis de un factor atávico en muchos casos de HV.
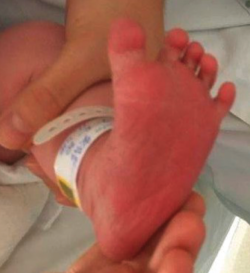
A medio camino entre el pie del primate y el del hombre actual (Homo sapiens sapiens) debemos considerar el pie ancestral o Neanderthal foot, que fue descrito por D. J. Morton(42) (Figura 7). Se caracteriza por que el dedo gordo, en general pequeño, está dirigido hacia dentro. El segundo metatarsiano es mucho más grande y grueso que el primero, pues el apoyo predomina en ese radio. Este tipo de pie podemos verlo en niños de hasta 3 meses de edad y se conoce como “pie en abanico” (Figura 8); se trata de pies planos, flexibles, con gran movilidad y carácter prensil. En algunas enfermedades óseas generalizadas como el síndrome de Apert es bastante frecuente también la existencia de un primer metatarsiano atávico(43,44).
Calzado
El calzado con la parte anterior estrecha, en “V”, y tacón elevado puede actuar como factor extrínseco destacado en la aparición del HV. Hay varios trabajos publicados que abogan en este sentido(45,46). En el Congreso de la Academia Americana de Cirujanos Ortopédicos celebrado en Nueva Orleans el año 1994, la American Orthopaedic Foot and Ankle Society (AOFAS) organizó una mesa redonda bajo el título Sexy shoes, painful feet: the women’s shoe-wear problem, basada en un estudio sobre 356 mujeres.
En el 80% de los casos el contorno del pie era más grande, 1,2 cm por término medio, que el contorno del calzado que utilizaban (Figura 9). Se encontraron deformidades en el antepié en un 76%, especialmente HV. Concluyeron que la patología del antepié era un 80-90% más frecuente en mujeres que en hombres, hecho sobradamente contrastado en la actualidad.
N. Armentano et al.(47) estudiaron los restos momificados de la Reina Blanca d’Anjou que murió el año 1310 conservados en el monasterio de Santes Creus, Tarragona. Tras la reconstrucción del cuerpo, en el análisis macroscópico y radiológico se observó que la Reina presentaba un antepié triangular con un HV, una posible luxación metatarsofalángica del segundo radio, un quintus varus infraductus y los dedos 2.º, 3.º y 4.º en martillo. Probablemente, esta deformidad del antepié estaba en relación con el calzado que utilizaba, calzado que fue reconstruido por J. Bagot del Museo Textil de Tarrasa-Barcelona (Figura 10). Como podemos ver, la relación entre calzado y HV se remonta a muchos siglos atrás.
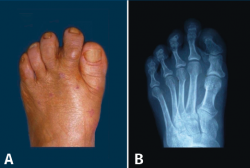
R. Miralles y N. A. Barnicot en un estudio llevado a cabo en Mozambique y Nigeria, en poblaciones que habitualmente no llevan ningún tipo de calzado(48,49), no encontraron HV. En Japón, las primeras publicaciones sobre HV aparecen después de la segunda guerra mundial, cuando las mujeres japonesas empiezan a utilizar calzado occidental(50). Recordemos también que existen HV congénitos aislados o que forman parte de una enfermedad generalizada como la fibrodisplasia osificante progresiva(51). En ocasiones, también podemos ver HV juveniles en adolescentes que nunca han llevado calzado estrecho por su parte anterior (Figura 11).
Clínica
Habitualmente, se presenta sin ningún antecedente o bien formando parte de una deformidad compleja del antepié, asociada la mayoría de las veces a la presencia de dedos en martillo, quintus varus, luxaciones o subluxaciones a nivel de las articulaciones metatarsofalángicas y alteraciones de la bóveda plantar, como es el caso del pie plano del adulto, etc. El paciente suele acudir a la consulta por diferentes motivos: dolor en el hallux, deformidad, metatarsalgia, problemas para calzarse, motivos estéticos, un dedo en martillo o un quintus varus doloroso, etc.
Conceptualmente, se debe valorar el antepié en su conjunto. Como decía el Prof. A. Viladot(52): “en la patología del HV en ocasiones lo menos importante es el HV”. Por esto, debemos tener en consideración hacer siempre una exploración completa: si el pie es plano, cavo, cómo camina y si presenta defectos de alineación del miembro inferior, etc.
En España, C. González Martín et al.(53) realizaron un trabajo para estudiar si el HV influía en la calidad de vida en una población de 1.837 individuos. La conclusión a la que llegaron fue que: “el HV reduce la calidad de vida, incrementa el dolor en el pie y es la causa de una limitación funcional en las actividades de la vida diaria”.
Existe un porcentaje relativamente significativo de mujeres que acuden al especialista por un motivo estético. Constituyen un reto para el cirujano y es difícil a veces tomar una decisión. Recordamos a L. S. Barouk(54), que afirmaba: “operar a las damas para que tengan unos bonitos pies y puedan utilizar unos zapatos elegantes”, aunque ello es muy discutible si la paciente no tiene dolor y su única preocupación es llevar un calzado con tacones muy altos y con una parte anterior en “V” muy pronunciada; esta situación debe ser considerada detenidamente. A este respecto, K. A. Johnson(55), en su libro Surgery of the Foot and Ankle”, hace una referencia a la frase atribuida a Osler, que dice: “Es más importante conocer al paciente que tiene la enfermedad que saber la enfermedad que tiene el paciente”.
Tratamiento
Con referencia al tratamiento quirúrgico, hay múltiples técnicas quirúrgicas propuestas para corregir la deformidad: sobre partes blandas, cerclajes fibrosos capsulares y sobre la estructura ósea, resección-artroplastia, osteotomías a nivel del metatarsiano y la falange, y artrodesis de las articulaciones cuneometatarsiana y metatarsofalángica.
A este respecto, existen en la literatura diferentes algoritmos de tratamiento como el de la American Academy of Orthopaedic Surgeons(56). R. Viladot y F. Álvarez el año 2002 publicaron en la revista de la Sociedad Española de Cirugía Ortopédica y Traumatología (SECOT)(57) una propuesta de tratamiento, que nos ha servido de guía durante muchos años.
Sin embargo, a pesar de los algoritmos y del gran número de técnicas utilizadas, sigue habiendo un porcentaje de casos intervenidos en los que encontramos recidivas, hipercorrecciones y complicaciones de diversos tipos, como ya se ha expuesto anteriormente. Esto puede ser debido a múltiples causas, como una mala indicación, defectos de técnica, etc., pero principalmente a que hay una mala planificación preoperatoria.
Habitualmente, esta se realiza en general sobre una placa radiológica dorsoplantar hecha en carga, es decir, exclusivamente sobre un plano transversal. Se valoran: el ángulo entre I y II metatarsianos (normal inferior a 9°), considerando leves los ángulos de 9-11°, medianos de 11-16° y severos por encima de 16°.
El término de severidad o de gravedad del HV no puede referirse solo a un aumento del ángulo entre I y II metatarsianos por encima de los 16°, se debe también tener en cuenta el componente de pronación, la hipermovilidad del primer radio, la oblicuidad de la carilla articular cuneometatarsiana y la posición de los sesamoideos.
En la proyección radiológica dorsoplantar se mide también el ángulo metatarsofalángico, siendo normal por debajo de los 15°(58).
También se debe medir el ángulo PASA o DMAA, cuyo valor normal es inferior a 9°, y el DASA, cuyo valor normal es inferior a 10°. El PASA, al que en su momento se dio gran importancia, valora la orientación de la cabeza del primer metatarsiano, no la congruencia. Este ángulo viene muy condicionado por la pronación del primer metatarsiano; prueba de ello es el redondeo de la cabeza que aparece con dicha pronación.
Actualmente, ha adquirido gran relevancia el punto CORA, referencia para hacer correcciones de ejes, que se utiliza para medida de las angulaciones de las extremidades en general(59) y también en la planificación operatoria del HV(60). El punto CORA se puede definir como el punto de intersección del eje proximal y el eje distal de un hueso deformado. Es el punto sobre el cual se debe actuar para corregir los grados necesarios y lograr la corrección de la deformidad.
Al hacer la planificación, hay que recordar que el HV es una deformidad tridimensional, por lo que hay que tener en consideración los 3 planos del espacio, especialmente el plano coronal o frontal, que evalúa fundamentalmente el componente de rotación del primer radio. Esto puede objetivarse en una radiografía axial de los sesamoideos, donde se aprecia la posición de estos. Parece lógico pensar que, si estamos tratando una deformidad tridimensional, realicemos una corrección triplanar, sobre todo en aquellos casos en los que la alteración rotatoria es evidente, aunque hay estudios que refieren que solo con la corrección de un plano se modifican los otros dos.
En nuestra opinión, algunos de los resultados mediocres que encontramos son debidos a que no se ha valorado suficientemente el componente rotacional del primer radio.
En el estudio preoperatorio, además de las radiografías dorsoplantar en carga de antepié y de perfil en carga, se debería solicitar una proyección axial de sesamoideos(61). En la actualidad, encontramos publicaciones que abogan en este sentido(62,63), ya que la estrategia quirúrgica debe ser diferente según la posición de los sesamoideos, por lo que el tiempo del cerclaje fibroso probablemente no siempre es necesario.
En las deformidades importantes debemos actuar al nivel de la base del primer metatarsiano, ya que a este nivel es donde podemos conseguir una mayor corrección. Para eso es determinante localizar el punto CORA, que nos permite planificar el tratamiento quirúrgico.
Para los casos de HV graves disponemos de 2 opciones de tratamiento: las osteotomías y las artrodesis.
En relación con las osteotomías, hay muchos tipos de técnicas descritas, siendo las más comunes las de adición, las de sustracción y las osteotomías de tipo curvilíneo o “arciforme”. Por lo general, en todas ellas es recomendable realizar un tiempo complementario de partes blandas de tipo “cerclaje fibroso”(64), para recentrar los sesamoideos y estabilizar la articulación.
C. Jones et al.(65) publicaron hace unos años un trabajo en pies de cadáver en el que se demostraba que la osteotomía proximal curvilínea del primer metatarsiano por sí sola hacía disminuir la movilidad del mismo al conseguir una correcta alineación.
Cuando la carilla articular cuneometatarsiana es oblicua, A. Viladot Voegeli propone una osteotomía de adición en la cuña(66) colocando a dicho nivel el fragmento del bunion resecado durante la intervención. Con ello, se consigue colocar a plano la superficie articular, lo que proporciona una mayor estabilidad y previene la aparición de recidivas (Figura 12).
La artrodesis cuneometatarsiana de tipo Lapidus(67) se indica en los casos de gran hipermovilidad del primer metatarsiano, en la artrosis de la articulación cuneometatarsiana y cuando la carilla articular es muy oblicua.
Sin embargo, ni con la osteotomía curvilínea proximal del metatarsiano, ni con la osteotomía de adición en la primera cuña, ni con la artrodesis clásica de Lapidus, se tiene en cuenta el componente rotacional del primer radio. Con estas técnicas se actúa en el plano transversal, sin tener en cuenta que el HV es una deformidad tridimensional.
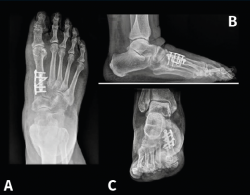
Es por ello que en la actualidad autores como E. y P. Wagner(68) realizan una osteotomía tridimensional, no solo en el plano transversal, a la que denominan PROMO. En el caso de la artrodesis cuneometatarsiana sucede lo mismo y una de las tendencias actuales es realizar un Lapidus modificado tridimensional(69,70), como puede verse en el caso de M. Ferreyra (Figuras 13 a 15), en el que la estabilización con 2 placas permite una carga precoz.
El acortamiento del primer metatarsiano que se produce tanto con la osteotomía como con la artrodesis puede solucionarse, si ello fuera necesario, actuando a nivel del plano sagital haciendo descender la cabeza del primer metatarsiano.
Se ha puesto como inconveniente a la técnica de artrodesis que, al perderse la movilidad en la articulación cuneometatarsiana, el pie puede tener dificultades para adaptarse a las irregularidades del terreno cuando se camina descalzo. A este respecto, recordemos que la articulación cuneometatarsiana tiene una movilidad de apenas 3-4° de flexión plantar, necesarios para mantener el hallux en contacto firme con el suelo durante la fase propulsiva de la marcha. Sin embargo, al nivel de la articulación naviculocuneiforme(71) se compensa esta falta de movilidad provocada por la artrodesis.
Para asegurarnos de que la posición de los sesamoideos es correcta después de la cirugía, podemos ayudarnos de las imágenes que nos proporciona un fluoroscopio al realizar la supinación del primer metatarsiano.
De estas 2 opciones, osteotomías proximales o artrodesis, creemos que la artrodesis triplanar es más segura, ya que no son infrecuentes las recidivas en las osteotomías por la importante movilidad del primer metatarsiano y con frecuencia se presentan signos degenerativos articulares en la articulación cuneometatarsiana del primer radio que nos inclinan a escoger la artrodesis.
Consideraciones finales
A pesar de ser una entidad clínica tan frecuente, el HV sigue siendo motivo de estudio y controversia. Los avances en su conocimiento hacen que nos replanteemos toda una serie de cuestiones:
- El HV es una deformidad tridimensional. Hay que valorar en la exploración no solo el plano transversal, sino también los planos sagital y, especialmente, el frontal o coronal.
- Es importante la posición de los sesamoideos en el HV. Si después de la cirugía no están en su lugar, ello puede ser uno de los motivos de resultados poco satisfactorios y de las recidivas.
- En muchos casos el antepié de los humanos tiene unas características comunes al antepié de los primates; es por ello que puede haber un factor atávico, además de la predisposición congénita, en la etiopatogenia del HV.
- Es importante en la planificación quirúrgica solicitar de manera sistemática una radiografía axial de los sesamoideos para valorar la pronación del primer radio, además de las que habitualmente se solicitan.
- El enfoque quirúrgico debe abordarse con una visión en tridimensional, realizando en determinados casos de HV osteotomías proximales o artrodesis cuneometatarsianas, buscando en ambos casos una corrección en los 3 planos del espacio.
Figuras
Figura 1. Hallux valgus de un individuo procedente de la necrópolis de Qarara (Egipto Medio, periodo copto inicial, ss. IV a VII d. C.). A: visión plantar donde se aprecian los sesamoideos y restos del tendón flexor hallucis longus; B: visión dorsal; C: radiografía en proyección dorsoplantar tomada in situ en la cual puede verse el complejo periarticular preservado, así como la deformidad en hallux valgus.
Figura 2. Anatomía Patológica del hallux valgus con un componente torsional del primer radio. A: plano transversal: 1) redondeo lateral de la cabeza, 2) deslizamiento lateral de los sesamoideos (real o aparente), 3) aumento de la concavidad y engrosamiento de la cortical lateral del primer metatarsiano, 4) CORA (center of rotation of angulation); B: plano sagital, movilidad de la cabeza del primer metatarsiano en el plano sagital; C: plano coronal, posición de los sesamoideos.
Figura 3. Al efectuar una pronación progresiva del primer metatarsiano se observa un redondeo de la parte lateral de la cabeza del metatarsiano y una mayor concavidad o “arqueamiento” de la cortical externa. Rx: radiografía.
Figura 4. Posición del sesamoideo tibial tomando como referencia el eje del primer metatarsiano (Hardy y Clapham).
Figura 6. A: pie plano en bipedestación; B: paso de la pronación a la supinación; C: pie supinado. Primer radio pronado. Grasping foot.
Figura 7. Neanderthal foot o pie ancestral de Dudley Morton. A: aspecto clínico; B: imagen radiológica.
Figura 10. A: aspecto del pie momificado de la Reina Blanca d’Anjou; B: reconstrucción del zapato de la Reina.
Figura 11. Hallux valgus en una adolescente. A: radiografía del pie de la niña cuando tenía 4 años; B y C: aspecto clínico y radiológico a los 12 años de edad.
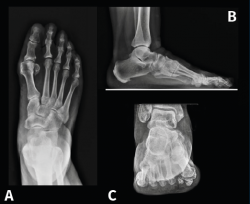
Figura 13. Caso del Dr. Martín Ferreyra. Imágenes radiológicas preoperatorias. A: dorsoplantar; B: perfil; C: axial de los sesamoideos.
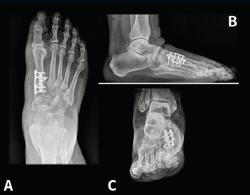
Figura 14. Caso del Dr. Martín Ferreyra. Imágenes radiológicas postoperatorias. A: dorsoplantar; B: perfil; C: axial de los sesamoideos. Obsérvese la corrección obtenida y la ubicación de los sesamoideos antes y después de la cirugía.
Información del artículo
Cita bibliográfica
Autores
Ramón Viladot Pericé
Servicio de Cirugía Ortopédica y Traumatología. Clínica Tres Torres. Barcelona. España.
Expresidente de la SEMCPT. Expresidente del CIP-IFFAS
Mariano Núñez-Samper Pizarroso
Servicio de Cirugía Ortopédica y Traumatología. Hospital Virgen del Mar. Madrid
Servicio de Traumatología. Hospital Central de la Cruz Roja. Madrid
Expresidente de la SEMCPT. Presidente del Senado de la SEMCPT
Martín Luis Ferreyra
Instituto Oulton. Córdoba, Argentina
Albert Isidro Llorens
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitari Sagrat Cor. Barcelona
Unidad de Antropología Biológica. Facultad de Ciencias. U.A.B. Bellaterra. Barcelona
Unidad de Neuroortopedia. Institut Guttmann. Barcelona
Institut de Paleontología M. Crusafont. Sabadell. Barcelona
Javier Ruiz Escobar
Clínica Tres Torres. Barcelona
Pie y Salud. Centro de Especialidades. La Vall d´Uixó, Castellón
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Dastuge J. Pieces pathologiques de la ‘‘necropole’’ mousterienne de Qafzeh. Paleorient. 1981;7:135.
-
2Isidro A, Malgosa A. Oldest Mummified Case of Hallux Valgus from Ancient Egypt. J Am Podiatr Med Assoc. 2017;107(3):261-3.
-
3Lee KT, Park YU, Jergal H, Lee TH. Deceptions in hallux valgus: What to look tor to limit failures. Foot Ankle Clin. 2014;19:361-70.
-
4Monteagudo M, Martínez de Albornoz P. Management of complications after hallux valgus reconstruction. Foot Ankle Clin. 2020;25(1):151-67.
-
5Wagner E, Wagner P. Hallux valgus en el adulto: conceptos actuales y revisión del tema. Rev Chil Ortop Traumatol. 2016 Sept-Dic;57(3):89-94.
-
6Núñez-Samper M, Viladot R, Ponce SJ, Lao E, Souki F. Secuelas graves de la cirugía del hallux valgus: opciones quirúrgicas para su tratamiento. Rev Esp Cir Ortop Traumatol. 2016;60(4):234-42.
-
7Núñez-Samper M. Complicaciones y Secuelas en Cirugía del Antepié. Rev Ortop Traumatol. 2007;51:73-102.
-
8Hueter C. Hallux Abducto Valgus. En: Klinik der Hundekrankheiten. 2.ª ed. Lepzig; 1877.
-
9Mizuno S, Sina Y, Yamarabi K. Detorsion osteotomy of the first metatarsal bone in hallux valgus. J Jpn Assoc. 1965;30:813-9.
-
10Wagner P, Wagner E. Role of Coronal Plane Malalignment in Hallux valgus correction. Foot Ankle Clin. 2020 Mar;25(1):69-77.
-
11Dayton P, Cifaldi A, Medford OR. Why Frontal Plane Correction Is a Vital Component of Bunion Surgery. Podiatry Today. 2017;20(7):28-34.
-
12Mortier JP, Bernard JL, Maestro M. Axial rotation of the first metatarsal head in a normal population and hallux valgus patients. Orthop Traumatol Surg Res. 2012 Oct;98(6):677-83.
-
13Lee WC (ed.). Hallux Valgus Deformity. A Three-Dimensional Approach. Foot and Ankle Clinics of North America. Mark S. Myerson (cons. ed.); June 2018.
-
14Dayton P, Kauwe M, Feilmeier M. Clarification of the Anatomic Definition of the Bunion Deformity. J Foot Ankle Surg. 2014;53:160-3.
-
15Núñez-Samper M. Etiopatogenia del hallux valgus. Educación médica continuada en traumatología. Deformidades del primer radio. Rev Jano. 1999;5:56.
-
16Mann RA, Coughlin MJ. Hallux valgus: etiology, anatomy, treatment and surgical considerations. Clin Orthop Relat Res. 1981 Jun;(157):31-41.
-
17Choi JH, Zide JR, Coleman SC, Brodsky JW. Prospective study of the treatment of adult primary hallux valgus with scarf osteotomy and soft tissue realignment. Foot Ankle Int. 2013;34:684-90.
-
18Joseph TN, Mroczek KJ. Decision making in the treatment of hallux valgus. Bull NYU Hosp Jt Dis. 2007;65(1):19-23.
-
19Viladot R, Martín X. Lección VII. Hallux valgus. En: Viladot A, Viladot R. 25 Lecciones sobre Patología del Pie. Sevilla: Editorial Punto Rojo Libros; 2020.
-
20Kalen V, Brecher A. Relationship Between Adolescent Bunions and Flatfeet. Foot Ankle. 1988 Jun;8(6)6:331-6.
-
21Kim HW, Park KB, Kwak YH, Jin S, Park H. Radiographic Assessment of Foot Alignment in Juvenile Hallux Valgus and Its Relationship to Flatfoot. Foot Ankle Int. 2019 Sep;40(9):1079-86.
-
22Viladot R, Rohera R, Alvarez F, Pasarín A. Die Resektionsarthroplastik zur Behandlung des Hallux valgus. Orthopäde. 1996;25:324-31.
-
23González Casanova JC, Isidro A, Viladot R. Considérations sur la première articulation cuneo-metatarsienne. Congres de la Société Française de Medicine et Chirurgie du Pied (SFMCP). París; 1999.
-
24Viladot R. Estudio radiológico de la cabeza del primer metatarsiano y de la articulación cuneo-metatarsiana. Interés clínico. Curso básico Fundación SECOT. Patología del Pie y Tobillo en el Adulto. Santander, 7, 8 y 9 de junio de 2007. pp. 301-4.
-
25Sheree N, Smith M, Vicenzino B. Prevalence of hallux valgus in the General Population: a Systematic Review an Meta-Analysis. J Foot Ankle Res. 2010 Sep 27;3:21.
-
26Roddy E, Zhang W, Doherty M. Prevalence and associations of hallux valgus in a primary care population. Arthritis Rheum. 2008 Jun 15;59(6):857-62.
-
27Morton DJ. Hypermobility of the first metatarsal bone: the interlinking factor between metatarsalgia and longitudinal arch strains. J Bone Joint Surg. 1928;10:187-96.
-
28Johnson KA, Kite TA. Hallux valgus due to cuneiform-metatarsal instability. J South Orthop Assoc. 1994 Winter;3(4):273-82.
-
29Myerson MS, Badekas A. Hypermobility of the first ray. Foot Ankle Clin. 2000 Sep;5(3):469-84.
-
30Coughlin MJ, Jones CP, Viladot R, Golanó P, Grebing BR, Kennedy MJ, et al. Hallux valgus and first ray mobility: a cadaveric study. Foot Ankle Int. 2004 Aug;25(8):537-44.
-
31Hardy RH, Clapham JCR. Observations on hallux valgus; based on a controlled series. J Bone Joint Surg (Br). 195;33-B(3):376-91.
-
32Hatch DJ, Santrock RD, Smith B, Dayton P, Weil L Jr. Triplane Hallux Abducto Valgus Classification. J Foot Ankle Surg. 2018;57(5):972-81.
-
33Kim JS, Young KW. Sesamoid Position in Hallux Valgus in Relation to the Coronal Rotation of the First Metatarsal. Foot Ankle Clin. 2018;23(2):219-30.
-
34Dayton P, Feilmeier M. Comparison of Tibial Sesamoid Position on Anteroposterior and Axial Radiographs Before and After Triplane Tarsal Metatarsal Joint Arthrodesis. J Foot Ankle Surg. 2017; 56(5):1041-6.
-
35Lapidus PW. Operative Correction of the Metatarsus Varus Primus in Hallux Valgus. Surg Gynecol Obstet. 1934;58:183-91.
-
36Pappas AM, Miller JT. Congenital ball-and-socket ankle joints and related lower-extremity malformations. J Bone Joint Surg (Am). 1982 Jun;64(5):672-9.
-
37Lewis OJ. The joints of the evolving foot. Part I. The ankle joint. J Anat. 1980 May;130(Pt 3):527-43.
-
38Lewis OJ. The evolutionary emergence and refinement of the mammalian pattern of foot architecture. J Anat. 1983 Aug;137(Pt 1):21-45.
-
39Isidro Llorens A. Puntos evolutivos clave en el diseño del pie humano. Rev Med Cir Pie. 1997;XI(1):61-70.
-
40Lapidus PW. A quarter of a century of experience with the operative correction of the metatarsus varus primus in hallux valgus. Bull Hosp Joint Dis. 1956;17(2):404-21.
-
41Isidro A, González Casanova JC. A glimpse into the evolution of the hallucial tarso-metatarsal joint. Foot Ankle Surg. 2002;8:169-74.
-
42Morton DJ. Significant characteristics of the Neanderthal foot. Nat Hist. 1926;26:310-4.
-
43Bada JL, Álvarez F, Viladot R. Lesiones del pie en el síndrome de Apert. A propósito de un caso. Rev Med Cir Pie. 1995;IX(1):59-65.
-
44Mash J, Kisser J, Upton J. The foot in Apert syndrome. Clin Plast Surg. 1991;18(2):391-7.
-
45Coughlin MJ, Thompson FM. The high price of high-fashion footwear. Instr Course Lect. 1995;44:371-7.
-
46Hoffmann P. Conclusions drawn from a comparative study of the feet or barefooted and shoe-wearing peoples. J Bone Joint Surg. 1905;2-3:105-36.
-
47Armentano N, Isidro A, Viladot R, Malgosa A, Subirana M. Pie de reina. En: González Casanova JC, Viladot Perica R. Notas con Buen Pie y Otros Relatos. Sevilla: Editorial Punto Rojo Libros; 2020. pp. 177-83.
-
48Miralles RC, Carballedo J, Amilibia A. Patología del pie descalzo. Tema monográfico: el Calzado y la Salud. Rev Jano. 1995;XLIX(1129):1219-21.
-
49Barnicot NA, Hardy RH. The position of the hallux in west Africans. J Anat. 1955;89(Pt3):355-61.
-
50Kato T, Watanabe S. The etiology of hallux valgus in Japan. Clin Orthop Relat Res. 1981;(157):78-81.
-
51Ubierna MT, Rabat E, Viladot R, Ribalta T. Fibrodisplasia Osificante Progresiva. A propósito de un caso. Rev Ortop Traum. 1984;28 IB(3):343-52.
-
52Viladot A. Patología del antepié. 4.ª ed. Barcelona: Springer-Verlag Ibérica; 2001.
-
53González Martín C, Alonso Tajes F, Pérez García S, Seoane Pillado MT, Pértega Díaz S, Couceiro Sánchez E, et al. Hallux Valgus in a Random Population in Spain and Its Impact on Quality o Life and Funcionality. Rheumatol Int. 2017 Nov;37(11):1899-907.
-
54Barouk LS. Forefoot Reconstruction. Springer; 2003.
-
55Johnson KA. Dissatisfaction following hallux valgus surgery. Surgery of the Foot and Ankle. New York: Raven Press; 1989. pp. 35-68.
-
56Coughlin MJ. Hallux valgus. Instructional Course Lectures. The American Academy of Orthopaedic Surgeons. J Bone Joint Surg (Am). 1996;78(6):932-66.
-
57Viladot R, Álvarez F. Propuesta de algoritmo en cirugía de hallux valgus. Rev Esp Cir Ortop Traumatol. 2002;46(6):487-9.
-
58Coughlin MJ, Saltzman CL, Nunley JA. Angular measurements in the evolution of the Hallux Valgus Deformities: a Report of the Ad Hoc committee of the American Orthopedic Foot and Ankle Society on Angular Measurements. Foot Ankle Int. 2002;23(1):68-74.
-
59Paley D. Frontal plane mechanical and anatomical axis. En: Paley D (ed.). Principles of deformity correction. New York: Springer; 2002. pp. 99-154.
-
60Mashima N, Yamamoto H, Tsuboi I, Tsuchiya H, Tanaka Y, Watanabe S. Correction of hallux valgus deformity using the center of rotation of angulation method. J Orthop Sci. 2009;14(4):377-84.
-
61De Cesar Netto C, Richter M. Use of advanced weight bearing imaging in evaluation of Hallux Valgus. Foot Ankle Clin N Am. 2020;25:31-45.
-
62Lamo Espinosa JM, Flórez B, Villas C, Pons Villanueva J, Bondía JM, Dámaso Aquerreta J, Alfonso M. The Relationship Between the Sesamoid Complex and the First Metatarsal After Hallux Valgus Surgery Without Lateral Soft-Tissue Release: a Prospective Study. J Foot Ankle Surg. 2015;54:1111-5.
-
63Catanese D, Popowitz D, Gladstein AZ. Measuring Sesamoid Position in Hallux Valgus: When Is the Sesamoid Axial View Necessary? Foot Ankle Spec. 2014 Dec;7(6):457-9.
-
64Mann RA, Rudicel S, Graves SC. Repair of hallux valgus with a distal soft-tissue procedure and proximal metatarsal osteotomy. A long-term follow-up. J Bone Joint Surg (Am). 1992 Jan;74(1):124-9.
-
65Jones CP, Coughlin MJ, Grebing BR, Kennedy MP, Shurnas PS, Viladot R, Golanó P. First Metatarsophalangeal Joint Motion After Hallux Valgus Correction: a Cadaver Study. Foot Ankle Int. 2005 Aug;26(8):614-9.
-
66Lincoln CK, Wood KE, Bugg EI Jr. Metatarsus varus corrected by open wedge osteotomy of the first cuneiform bone. Orthop Clin North Am. 1976;7(4):795-8.
-
67Lapidus PW. The Author’s bunion operation from 1931 to 1959. Clin Orthop. 1960;16:119-35.
-
68Wagner P, Ortiz C, Wagner E. Rotational osteotomy for hallux valgus. A new technique for primary and revision cases. Tech Foot Ankle Surg. 2017 Mar;16(1):3-10.
-
69DiDomenico LA, Fahim R, Rollandini J, Thomas MZ. Correction of frontal plane rotation of sesamoid apparatus during the Lapidus Procedure: a novel Approach. Jour Foot Ankle Surg. 2014;(53):248-51.
-
70Dayton P, Kauwe M, Didomenico L, Feilmeier M, Reimer R. Quantitative Analysis of the Degree of frontal Rotation Required to Anatomically Align the First Metatarsal Phalangeal Joint During Modified Arthrodesis Without Capsular Balancing. J Foot Ankle Surg. 2016;(55):220-5.
-
71Ripstein PF, Park YU, Naal FD. Combination of First Metatarsophalangeal Arthrodesis and Proximal Correction for Severe Hallux Valgus Deformity. Foot Ankle Int. 2012;33(5):400-5.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Acuerdo de la Junta Directiva sobre el Congreso SEMCPT 2021
- Reflexiones y controversias sobre el <em>hallux valgus</em>. Actualización de conceptos
- Lesión sutil de Lisfranc tratada mediante fijación flexible con sutura intraósea con botón
- Osteotomía proximal del primer metatarsiano para <em>hallux valgus</em>, severos. Nuestra experiencia
- Lesiones de la articulación de Lisfranc: experiencia en el tratamiento quirúrgico
- Enfermedad de Müller–Weiss, ¿cómo hemos cambiado?
- Osteotomía del calcáneo percutánea: técnica quirúrgica y repaso de la bibliografía
- Comentario a “Osteotomía del calcáneo percutánea: técnica quirúrgica y repaso de la bibliografía”
- Protocolo diagnóstico y terapéutico de la SEMCPT para las complicaciones del pie diabético (1.ª parte)
- Memoria de actividad de estancia formativa en la Unidad de Pie y Tobillo del Consorci Sanitari Integral (L’Hospitalet de Llobregat, Barcelona)
- Revista de revistas
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.