Introducción
Las lesiones del complejo tarsometatarsiano (TMT) presentan un amplio espectro anatomopatológico, desde las lesiones ligamentosas puras, fracturas articulares o subluxaciones hasta fracturas-luxaciones complejas. Las secuelas postraumáticas evolucionan con gran frecuencia a artrosis precoz, con el consiguiente dolor e impotencia funcional.
La incidencia de la artrosis de la primera articulación tarsometatarsiana (1.ª ATMT) está aumentando; esto es debido, por un lado, al incremento de los accidentes de tráfico, unido a que todavía con cierta frecuencia son lesiones que pasan sin diagnosticar. Es de gran importancia entender los signos patognomónicos de dichas lesiones, como son el arrancamiento óseo de la base del segundo metatarsiano (M2) o fleck sign, la presencia de equimosis plantar o la existencia de fracturas aisladas de las bases de los metatarsianos o del cuboides. Hay que recordar que las lesiones ligamentosas puras sutiles o subtle Lisfranc son lesiones de difícil diagnóstico y tratamiento, y que evolucionan a artrosis con gran frecuencia(1).
Es de gran importancia un correcto diagnóstico y tratamiento inicial de las lesiones de Lisfranc, siendo la técnica de elección la fijación interna y osteosíntesis o las artrodesis parciales, si bien la artrodesis completa primaria puede estar indicada en graves lesiones, lesiones ligamentosas puras o pacientes politraumatizados(2). Actualmente, existe un auge del empleo de placas puente y sistemas de fijación dinámica frente al empleo de tornillos transarticulares, por las ventajas en lo que se refiere a la estabilidad y la prevención de lesiones condrales y desarrollo de artrosis(3,4).
La incidencia de la artrosis de la ATMT es desconocida.
Clasificación
Recientemente, Zwipp y Rammelt publican una clasificación de la artrosis postraumática del complejo de Lisfranc(5) (Tabla 1).
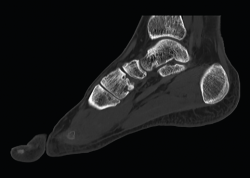
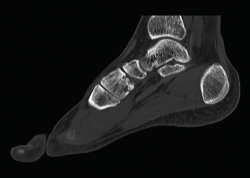
La artrosis postraumática del complejo TMT suele evolucionar a un pie plano valgo adquirido, con una deformidad en abducción. La artrosis del complejo articular de Lisfranc también puede producirse por la asociación de un pie index minus con acortamiento del gastrocnemio medial (test de Silfverskiöld positivo) ,por la consiguiente sobrecarga crónica de M2. Se desarrolla una artrosis localizada en M2-cuneiforme intermedio (CI), que puede evolucionar a la afectación de M3-cuneiforme lateral con dorsiflexión y abducción del antepié, en una morfología similar a la de la artrosis postraumática.
Clínica
La artrosis del complejo articular TMT cursa con dolor localizado en el mediopié, que empeora con la deambulación y el apoyo monopodal. En los casos de lesiones desapercibidas, el paciente puede referir antecedente de traumatismo previo en el pie doloroso.
Las manifestaciones clínicas son superponibles a los pacientes con pie plano adquirido del adulto (PPVAA): colapso del arco plantar en carga, con abducción del antepié y valgo del retropié. En raras ocasiones, la deformidad resultante es un pie cavo con aducción en antepié. La palpación selectiva del complejo articular TMT reproduce el dolor y se puede apreciar una prominencia dorsal TMT(6).
En los casos idiopáticos, puede existir una contractura en equino con un test de Silfverskiöld positivo y hallux valgus asociado.
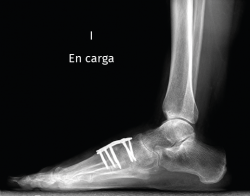
El estudio radiológico en carga permite identificar un patrón variable de artrosis cuneometatarsiana, donde se pueden identificar secuelas de fracturas antiguas.
Tratamiento
El tratamiento inicial pasa por controlar el dolor con analgésicos y acomodar el calzado; el uso de ortesis rígidas a medida con soporte del arco plantar puede adaptarse a deformidades fijas y disminuir el movimiento doloroso de la artrosis(7). El tratamiento conservador como tratamiento definitivo está especialmente indicado en pacientes ancianos y de baja demanda funcional.
El tratamiento quirúrgico debe ser individualizado, con el objetivo de restaurar la anatomía y la alineación normales, eliminando el dolor, siendo lo más frecuentemente empleado la artrodesis de las articulaciones primera, segunda y tercera cuneometatarsianas. La fusión del cuboides con el cuarto o quinto metatarsiano suele resultar en una rigidez de la columna lateral, con la subsiguiente repercusión funcional, por lo que debe evitarse. Para las lesiones de grado I, con inestabilidad y cambios artrósicos mínimos, se han descrito distintas técnicas de reconstrucción, basadas en los mismos principios que en el caso de lesiones agudas(4,8).
Habitualmente, se realiza una incisión longitudinal en el intervalo entre el primer y el segundo metatarsiano con extensión proximal para visualizar de manera correcta el cuneiforme medial (CM) y el CI; si es preciso abordar otros radios, realizamos una segunda incisión en el tercer espacio intermetatarsiano o sobre el cuarto metatarsiano. Es importante cruentar cuidadosamente las superficies articulares para poder corregir las deformidades en los planos sagital y transverso, y mantener la longitud relativa de los metatarsianos, debido al acortamiento del M1 en las secuelas postraumáticas. Habitualmente, esto se consigue mediante acortamiento de M2 y M3. La reconstrucción empieza en M2, considerado la “llave del Lisfranc”. En estos casos de reconstrucciones complejas puede ser de gran utilidad el empleo de impresiones en 3D.
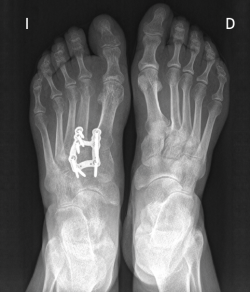
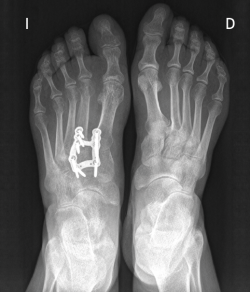
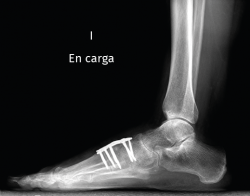
Existen distintas opciones de osteosíntesis con tornillos y/o placas. Actualmente, disponemos de diferentes diseños de placas: placas de tipo “Pi” que fijan CMM1-CMM2, placas plantares, mediales, medioplantares o dorsales. Recomendamos el empleo de placas “Pi” si es preciso artrodesar CM-M2 y el uso de placas medioplantares o plantares para la artrodesis aislada de CM-M1, que desde el punto de vista biomecánico son más apropiadas (Figuras 1 a 3). Otro tema de debate es el empleo de injerto óseo esponjoso autólogo o de sustitutivos óseos como la matriz ósea desmineralizada o trifosfatos cálcicos. Recomendamos, especialmente en pacientes menores de 50 años, el empleo de injerto autólogo de cresta ilíaca.
Es importante corregir cuidadosamente las deformidades y evitar la elevación de M1. Otras posibles complicaciones son la no consolidación, pseudoartrosis, problemas de partes blandas e infección superficial y/o profunda.
Conclusiones
Los resultados son satisfactorios tras el tratamiento quirúrgico con artrodesis, mejorando el dolor y los resultados funcionales en la mayoría de los pacientes(8); la corrección de la alineación del complejo articular TMT es fundamental para alcanzar un resultado satisfactorio(9).