El sistema de fijación de doble botón cortical con guía posterior para bloque óseo artroscópico anterior logra posiciones precisas del injerto
The cortical double button fixation system with posterior guide for anterior arthroscopic bone block allows precise graft positioning
Resumen:
Objetivo: evaluar la posición del injerto óseo en pacientes con inestabilidad glenohumeral anteroinferior intervenidos con un sistema de fijación de doble botón cortical con guía posterior para bloque óseo artroscópico anterior.
Método: estudio longitudinal prospectivo, multicéntrico, de pacientes con inestabilidad glenohumeral anteroinferior y defecto óseo glenoideo, operados mediante la técnica de bloque óseo artroscópico con injerto de cresta ilíaca, autólogo o alogénico, estabilizado mediante sistema de doble botón. Se analizó mediante tomografía computarizada (TC) 2D la posición del injerto en el plano axial, estimando la cantidad de injerto medial o lateral a la superficie articular glenoidea. La posición craneocaudal se evaluó en el plano sagital estimando la cantidad de defecto óseo glenoideo cubierto por el injerto.
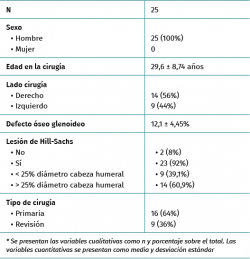
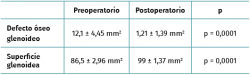
Resultados: se estudió una serie de casos consecutiva de 25 pacientes (25 hombres; edad media: 29,6 ± 8,74 años). La TC postoperatoria se realizó a los 2,77 ± 3,33 meses de la cirugía. En el plano sagital, el 80% (20/25) de los injertos se encontraban bien posicionados. En el plano axial, el 92% de los injertos se encontraban en línea, un injerto (4%) lateral y uno (4%) medial. El total de pacientes con una ubicación perfecta tanto en el plano sagital como en el axial fue del 72% (18/25). El defecto óseo glenoideo pasó de 12,1 ± 4,45 mm2 preoperatorio a 1,21 ± 1,39 mm2 postoperatorio (p = 0,0001). Esto implicó la restauración de la totalidad de la superficie de la glena en el 68% (17/25) de los pacientes.
Conclusiones: mediante un sistema de fijación de doble botón cortical con guía posterior para bloque óseo artroscópico anterior se logran posiciones precisas del injerto tanto a nivel axial como craneocaudal.
Nivel de evidencia: IV (serie de casos clínicos).
Relevancia clínica: el éxito de los procedimientos de bloque óseo depende de la correcta ubicación del injerto. Mediante el procedimiento de bloque óseo artroscópico se logran posiciones precisas del injerto tanto en el eje craneocaudal como en el eje mediolateral, con lo que se podrían recudir algunas de las complicaciones atribuidas a estos procedimientos como son la degeneración artrósica o la recidiva de la luxación.
Abstract:
Objective: to evaluate bone graft positioning in patients with anteroinferior glenohumeral instability operated upon using a cortical double button fixation system with posterior guide for anterior arthroscopic bone block.
Method: a prospective, longitudinal multicentre study was made in patients with anteroinferior glenohumeral instability and glenoid bone defects operated upon using the arthroscopic bone block technique with autologous or allogenic iliac crest grafts subjected to double button stabilisation. Two-dimensional computed tomography (CT) was used to analyse the position of the graft in the axial plane, estimating the amount of graft medial or lateral to the glenoid joint surface. The craniocaudal position was evaluated in the sagittal plane, estimating the amount of glenoid bone defect covered by the graft.
Results: a consecutive series of 25 patients was studied (25 men; mean age: 29.6 ± 8.74 years). The postoperative CT study was made 2.77 ± 3.33 months after surgery. In the sagittal plane, 80% of the grafts (20/25) were well positioned. In the axial plane, 92% of the grafts were in line, one graft (4%) was positioned lateral, and another (4%) medial. Overall, the proportion of patients with perfect positioning in both the sagittal and the axial plane was 72% (18/25). The glenoid bone defect decreased from 12.1 ± 4.45 mm2 before surgery to 1.21 ± 1.39 mm2 postoperatively (p = 0.0001). This represented complete glenoid surface restoration in 68% of the patients (17/25).
Conclusions: the cortical double button fixation system with posterior guide for anterior arthroscopic bone block allows precise graft positioning at both axial and craniocaudal level.
Level of evidence: IV (clinical case series).
Clinical relevance: the success of bone block procedures depends on correct positioning of the graft. The arthroscopic bone block procedure allows precise graft positioning in both the craniocaudal and the mediolateral axis. This could reduce some of the complications attributed to these procedures, such as degenerative arthritis or dislocation relapse.
Introducción
La inestabilidad glenohumeral asocia, hasta en el 90% de los pacientes, defectos óseos glenoideos anteroinferiores(1). Como consecuencia, el arco articular glenoideo se ve disminuido, aumentando el riesgo de recurrencia de luxación. Por ello, se considera el defecto óseo uno de los principales factores de riesgo de recurrencia de luxación y responsable en muchos casos del fracaso de las técnicas de reparación de partes blandas(2,3). Aunque no existe consenso sobre el tamaño del defecto óseo necesario para la reparación, las técnicas de reconstrucción de la glena anteroinferior mediante injertos óseos se indican habitualmente a partir de defectos óseos del 10%(4).
Existen múltiples técnicas descritas cuya premisa es, mediante la implantación de un injerto óseo anterior al defecto glenoideo, restaurar el arco y la superficie articular glenoidea. Con este objeto, se han empleado distintos tipos de injertos, desde la coracoides autóloga en el procedimiento de Latarjet a injertos óseos libres. El éxito de estos procedimientos depende en gran medida de la correcta ubicación del injerto óseo con respecto a la superficie articular glenoidea(5). Su posición excesivamente medial puede derivar en recurrencia de la inestabilidad(6), mientras que una posición lateral aumenta el riesgo de cambios degenerativos en la articulación glenohumeral(7). La posición craneocaudal del injerto es también importante; posiciones superiores del injerto están relacionadas con mayor incidencia de recidiva de inestabilidad y un riesgo incrementado de lesión neurológica al introducir los tornillos(8). Por el contrario, se ha sugerido que posiciones inferiores podrían ser proclives al fallo mecánico y a la falta de unión ósea(9).
El objetivo de este estudio es valorar mediante tomografía computarizada (TC) la precisión de la posición del injerto de cresta ilíaca en el reborde anterior de la glena usando un sistema de colocación de bloque óseo artroscópico con una guía posterior y un doble botón cortical. La hipótesis nula es que esta técnica no es efectiva en la restauración de la superficie articular glenoidea logrando posiciones precisas del injerto.
Material y métodos
Se realizó un estudio longitudinal prospectivo multicéntrico de una serie de casos con inestabilidad glenohumeral anteroinferior y defecto óseo glenoideo, operados entre el año 2016 y 2020 mediante técnica de bloque óseo artroscópico con injerto de cresta ilíaca, autólogo o alogénico, estabilizado mediante un sistema de doble botón (Smith & Nephew Inc., Andover, MA, USA).
El estudio fue aprobado por el Comité de Ética del Hospital Universitario Ramón y Cajal (26/10/20, acta 400). Se obtuvo consentimiento informado de todos los pacientes.
Pacientes
Se incluyeron todos los pacientes con inestabilidad anteroinferior recurrente de hombro que requirieron tratamiento quirúrgico con el sistema de colocación de bloque óseo artroscópico con una guía posterior y un doble botón cortical con injerto de cresta ilíaca, autólogo o alogénico, en 4 centros hospitalarios intervenidos por 3 cirujanos distintos y que cumplían los criterios de inclusión y ninguno de los de exclusión.
Los criterios de inclusión fueron: 1) edad mayor de 18 años; 2) inestabilidad anteroinferior recurrente de hombro; 3) defecto glenoideo > 5% medido según el sistema de medición de área PICO en la TC 2D(10); y 4) buen estado de partes blandas evaluado de forma intraoperatoria.
Los criterios de exclusión fueron: 1) primer episodio de luxación o ausencia de episodios claros de luxación; 2) cirugía previa con aporte de injerto glenoideo en dicha articulación; y 3) defecto óseo glenoideo > 20% medido según el sistema de medición de área PICO en la TC 2D(10).
Técnica quirúrgica
La técnica quirúrgica reproduce la presentada por Taverna et al. en 2014(11). La técnica se explica en detalle en un artículo adicional, pero se resume aquí.
En primer lugar, se lleva a cabo la preparación del injerto (autólogo o alogénico fresco congelado); el tipo de injerto empleado depende de las preferencias de cada cirujano. Se talla a tamaño de 20 × 10 × 10 mm y, sobre él, se perforan 2 orificios separados entre sí 10 mm, a 5 mm de cada extremo, y se colocan los botones corticales anteriores a este. Para el procedimiento artroscópico, el paciente se coloca en decúbito lateral. A través de 3 portales artroscópicos estándar se hace una artroscopia exploradora completa y se identifican las lesiones. Se desinserta el complejo capsulolabral anteroinferior del cuello de la glena desde las 2 hasta las 6 en el caso de ser un hombro derecho, teniendo especial cuidado en mantener la continuidad del labrum circunferencialmente. Se fresa y cruenta el defecto glenoideo para dejarlo liso y perpendicular al plano articular. Con una guía glenoidea posterior se introducen 2 cánulas transglenoideas de detrás a delante; por estas se pasan los hilos sujetos al injerto y los botones anteriores. Traccionando de estos hilos por posterior se introduce el injerto en la articulación a través del intervalo rotador y se posiciona en línea con el defecto. Se pasan los botones posteriores sobre los hilos y se fijan tensionando a 100 N ambas suturas. Posteriormente, se repara el complejo capsulolabral sobre el injerto (dejando el injerto extraarticular) con implantes glenoideos y, en el caso de haber una lesión de Hill-Sachs enganchante, se realiza un procedimiento de remplissage(12).
Tras la cirugía, los pacientes portan un cabestrillo en abducción hasta las 4 semanas de la intervención, permitiéndose desde el primer día ejercicios activos de codo y mano, y pasivos de flexión de hombro. A partir de las 4 semanas se permite la retirada progresiva del cabestrillo y el inicio de la movilidad activa asistida. La movilidad activa libre se autoriza a partir de las 9 semanas. Transcurridas 12 semanas se inician ejercicios de fortalecimiento centrados en la restauración de la cinética escapulotorácica normal. Los deportes de contacto no se permiten hasta los 6 meses de la cirugía.
Evaluación clínica y radiológica
Preoperatoriamente, se recogieron las variables epidemiológicas y clínicas de los sujetos. Tras la intervención, se registraron las complicaciones intraoperatorias.
reaca.28474.fs2103006-figura1.png
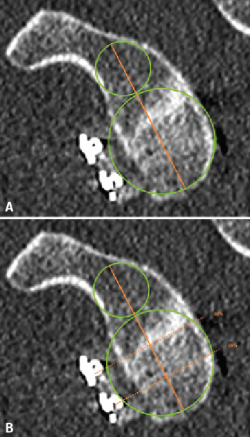
Figura 1. Estimación del eje y la altura glenoidea según el método de Barth(13). Se trazan 2 circunferencias, una inferior tomando como referencia el reborde glenoideo posteroinferior y otra superior a esta y tangencial a los rebordes glenoideos. La línea que pasa por el centro de ambas circunferencias se considera el eje de la glena. Sobre este, se establece la altura correspondiente a la mitad de la glena y al 25% de esta.
La evaluación radiológica consistió en la realización de una TC preoperatoria y postoperatoria, analizada mediante el software Horos (versión 3.3.6, Pixmeo, Ginebra, Suiza) por una misma persona 2 veces, tomando como medida final la media de las 2 mediciones. En ambas TC se evaluó el defecto óseo glenoideo mediante el sistema de medición de área PICO en la TC 2D(10). En la TC postoperatoria de control tras la intervención se valoró la posición del injerto óseo con respecto a la superficie articular glenoidea en el plano sagital y axial. Para ello, en primer lugar y mediante la función multiplanar (3D MPR), se obtuvo una visión “de cara” de la glena disponiendo en la misma ventana simultáneamente los 3 planos (axial, sagital y coronal). Posteriormente, se determinó en el plano sagital el eje y la altura de la glena según el método descrito por Barth et al.(13).
reaca.28474.fs2103006-figura2.png
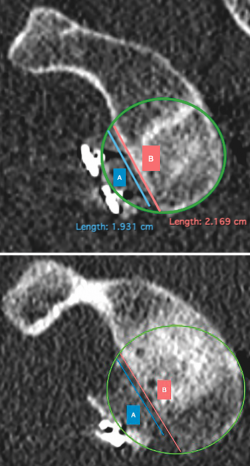
Figura 2. Evaluación de la posición del injerto en el corte sagital. Se trazan 2 líneas de longitud equivalente al tamaño del defecto óseo glenoideo (B) y a la longitud del injerto que cubre dicho defecto (A). En la imagen A se observa cómo la mayoría del defecto óseo se encuentra cubierta por el injerto, considerando por tanto que este se encuentra bien posicionado. En la imagen B se observa cómo menos del 90% del defecto óseo se encuentra cubierto por el injerto, por lo que consideramos que la posición de este no es adecuada.
Tomando como referencia el reborde glenoideo posteroinferior, se trazó una primera circunferencia sobre su contorno y una segunda por encima de la anterior y tangencial a los rebordes glenoideos. La línea que unía el centro de ambas circunferencias se consideró el eje de la glena. Se estimó sobre este el punto correspondiente a la mitad y el 25% de la altura glenoidea (Figura 1). Para conocer la posición del injerto en sentido craneocaudal se empleó el corte sagital (Figura 2). Se midió en milímetros la longitud del defecto óseo (B) y la cantidad del injerto óseo que cubría dicho defecto (A). El porcentaje de cobertura del defecto óseo se estimó a partir del cociente entre A y B. Se consideró que el injerto se encontraba bien posicionado cuando el porcentaje de cobertura del defecto era de, al menos, un 90%.
reaca.28474.fs2103006-figura3.png
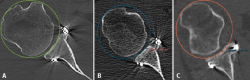
Figura 3. Evaluación de la posición del injerto en el corte axial según la descripción de Kany et al.(14). Se traza una circunferencia sobre el reborde glenoideo y siguiendo la curvatura de este, y se mide en milímetros la cantidad de injerto que sobrepasa o no alcanza esta línea. En la imagen A se observa un injerto perfectamente posicionado, siguiendo la curvatura de la concavidad de la glena. En la imagen B se observa el injerto medial respecto a la línea. En la imagen C se muestra un injerto excesivamente lateralizado.
La posición del injerto en sentido mediolateral se evaluó en los cortes axiales correspondientes a la altura del 50 y del 25% de la altura glenoidea. Para ello, se empleó el método de la curvatura descrito por Kany et al.(14); sobre el reborde glenoideo y siguiendo su curvatura, se trazó una circunferencia y se cuantificó en milímetros la cantidad de defecto que no alcanzaba o sobrepasaba dicha línea en el punto en que el injerto se encontraba más cercano a la glena nativa (Figura 3). Se consideró una posición óptima del injerto cuando este se encontraba en línea con la glena, hasta 3 mm lateral o hasta 5 mm medial al borde articular glenoideo(14). Se consideraron laterales los injertos que protruían más de 3 mm, mientras que aquellos que se encontraban más de 5 mm mediales a la superficie articular glenoidea se clasificaron como mediales.
Análisis estadístico
Las características de los pacientes se presentaron como frecuencias y porcentajes cuando de variables cualitativas se trataban. Se analizó la normalidad de las variables cuantitativas con el test de Kolmogorov-Smirnov. Estas se presentan en el formato media y desviación estándar, y para su comparación se usó la t de Student para muestras emparejadas. La significación estadística se estableció en p < 0,05.
Resultados
Se incluyeron un total de 25 pacientes que cumplieron los criterios de inclusión y no los de exclusión. Todos tenían disponible una TC preoperatoria y otra postoperatoria para su evaluación y fueron incluidos en el análisis final. Los datos epidemiológicos y clínicos se encuentran reflejados en la Tabla 1.
En 13 (52%) pacientes se empleó aloinjerto de cresta ilíaca y en los 12 (48%) restantes autoinjerto de cresta ilíaca. A la implantación del injerto óseo se añadió una reparación capsulolabral en todos los casos y una plicatura del infraespinoso según la técnica de remplissage en 16 de los 25 pacientes (64%). No se produjeron complicaciones intraoperatorias ni en el postoperatorio inmediato.
El estudio radiológico postoperatorio se realizó a los 2,77 ± 3,33 meses de media tras la intervención. En el plano sagital, el injerto cubría el defecto óseo, posicionándose por tanto en una posición óptima, en 20 de los 25 pacientes (80%). En el plano axial, al 50% de la altura de la glena, el injerto se encontraba en una posición media con respecto a la superficie articular glenoidea de − 1,05 ± 1,97 mm. El 92% (23/25) se encontraba dentro del rango considerado óptimo. En un caso (4%) el injerto se encontraba lateral y en otro (4%) se observó un exceso de medialización del injerto con respecto a lo considerado óptimo. En la posición correspondiente al 25% de la altura de la glena, el injerto estaba localizado, con respecto a la superficie articular glenoidea, a una distancia media de − 1,19 ± 1,55 mm. El 100% de los injertos se situaban dentro del rango aceptado. El porcentaje final de pacientes con una ubicación perfecta tanto en el plano sagital como el axial fue del 72% (18/25).
Con la implantación del injerto se observó un aumento medio de la superficie de la glena de 12,5 ± 3,8 mm2, lográndose en 17 (68%) pacientes una restauración completa de la superficie glenoidea (Tabla 2).
Discusión
Los resultados obtenidos en este estudio muestran cómo el procedimiento de bloque óseo artroscópico puede lograr posiciones precisas del injerto tanto a nivel craneocaudal como mediolateral, así como una completa restauración de la superficie de la glena en la mayoría de los pacientes.
Aunque los resultados de las técnicas artroscópicas para el tratamiento de la inestabilidad glenohumeral anterior son en su mayoría buenos(15,16), estos pueden verse comprometidos cuando existe un defecto óseo glenoideo o humeral(3). La magnitud exacta del defecto óseo para ser considerado significativo no se conoce con precisión; tradicionalmente, se establecía en el 25% del ancho de la glena(3,17), pero recientemente Shaha et al.(18) introducen el concepto de defecto óseo subcrítico, considerando que a partir de defectos óseos del 13,5% del ancho glenoideo los resultados funcionales de la reparación de Bankart pueden verse comprometidos. Una reciente revisión sistemática establece en un 10% el ancho del defecto óseo glenoideo a partir del cual realizar reconstrucciones de la glena(4). Sin embargo, la existencia de un defecto óseo glenoideo no solo implica una disminución de la superficie articular glenoidea, sino también una alteración de la concavidad de esta y, con ello, la pérdida del efecto compresión-concavidad responsable parcial de la estabilidad de la articulación glenohumeral(19). Moroder et al.(20) en su estudio biomecánico no encuentran una relación lineal entre el tamaño del defecto óseo glenoideo y la afectación de la concavidad de la glena, de manera que los defectos óseos pequeños pueden suponer una alteración biomecánica igual o superior que los defectos glenoideos grandes, por lo que los defectos glenoideos pequeños deben ser evaluados con cautela.
El procedimiento de Latarjet ha mostrado ser efectivo en la reparación de la inestabilidad glenohumeral anterior y algunos autores lo consideran la técnica de elección cuando se objetiva un defecto óseo glenoideo significativo(21). Sin embargo, es una técnica no anatómica con riesgos asociados y en la que el rescate en caso de fracaso es complejo(22). Las técnicas que emplean injertos libres, aunque conocidas desde hace años, han ganado en popularidad tras su adaptación al abordaje artroscópico, logrando buenos resultados en la restauración de la estabilidad(15).
El abordaje artroscópico supone una menor agresión a las partes blandas, permite realizar una reparación simultánea de la lesión de Bankart y logra una colocación precisa y reproducible del injerto gracias a la visión directa que otorga al cirujano(23). El procedimiento de bloque óseo artroscópico permite, además, preservar intacto el tendón del músculo subescapular(24), posee menos riesgo de desarrollo de discinesia escapulotorácica(25) y evita posibles complicaciones asociadas a la transferencia de la coracoides(22). Estudios biomecánicos(8) confirman la capacidad del injerto óseo libre de restaurar la estabilidad. Además, el triple efecto de bloqueo atribuido a la técnica de Latarjet puede no ser necesario en pacientes con un defecto óseo menos significativo y en los que la reparación de partes blandas puede ser llevada a cabo, tal y como defienden Taverna et al.(16). Esta ha sido la población de nuestro estudio: pacientes con defecto óseo mayor del 5% pero menor del 20%, con buen estado de las partes blandas, en los que la reparación de partes blandas de forma exclusiva podría ser insuficiente para garantizar la estabilidad, pero con defectos óseos de insuficiente entidad como para indicar una técnica de Latarjet. De esta manera, se somete al paciente a una intervención que restaura la estabilidad con una incidencia menor de riesgos y complicaciones asociadas, y se dispone de la técnica de Latarjet como procedimiento de rescate en caso de fracaso.
El procedimiento quirúrgico se realizó empleando un injerto tallado a tamaño de 20 × 10 × 10 mm. La principal preocupación del tallado fijo del injerto es la incompleta cobertura del defecto óseo cuando este es amplio, pudiendo entonces esta técnica, si se realiza de forma aislada, ser insuficiente para garantizar la estabilidad del hombro(26). Sin embargo, en pacientes con defectos óseos pequeños como los estudiados en esta serie, las dimensiones del injerto son, en la mayoría de las ocasiones, suficientes para cubrir el defecto e incluso exceder la cobertura de este. En estos casos, el hueso “en exceso” aportado por el injerto no estará sometido a estrés ni al estímulo de remodelación(27) y será previsiblemente reabsorbido de acuerdo con la ley de Wolff(28). Por otro lado, a la implantación del injerto se asoció una plicatura del infraespinoso según la técnica de remplissage en el 64% de los pacientes del estudio. Aunque algunos autores consideran que la sola aportación del injerto óseo restaura el glenoid track y, por tanto, la estabilidad(16), lesiones de Hill-Sachs de gran tamaño o situadas medialmente se pueden beneficiar de añadir un remplissage al aporte de injerto, logrando así una mayor estabilidad(29).
El éxito de los procedimientos de bloque óseo depende fundamentalmente de la capacidad del injerto de restaurar el arco articular glenoideo. Para ello, el injerto se debe posicionar en continuidad con la superficie glenoidea(5). La malposición más habitualmente reflejada en la bibliografía, con una incidencia de entre el 11 y el 53%(6,30), es una excesiva lateralización del injerto, pudiendo ello derivar, según demuestran estudios biomecánicos(31) y confirman estudios clínicos posteriores, en una degeneración artrósica de la articulación(16,32). Una posición excesivamente medial, aunque es menos frecuente, se ha asociado a un riesgo aumentado de recurrencia de la inestabilidad, al no actuar el injerto como extensión ósea de la superficie articular glenoidea(6,30). En nuestra serie, solo uno (4%) de los injertos se encontraba lateral, uno (4%) medial y los 23 restantes (92%) estaban perfectamente alineados.
La posición craneocaudal se valora habitualmente estimando el porcentaje de injerto por encima del ecuador de la glena, considerándose que una posición por encima de este podría tener más riesgo de recidiva, mientras que una ubicación inferior parece más proclive al fallo mecánico. La ubicación del injerto respecto al ecuador es de especial importancia en el procedimiento de Latarjet, en el que una posición excesivamente superior del injerto podría disminuir el efecto sling aumentando el riesgo de recidiva. Sin embargo, según los estudios biomecánicos de Willemot et al.(8), la mejor posición del injerto parece no ser siempre por debajo del ecuador de la glena; así, mientras los pacientes con inestabilidad glenohumeral anteroinferior se benefician más de ubicar la totalidad o al menos el 75% del injerto bajo el ecuador de la glena, cuando la inestabilidad es exclusivamente anterior la fuerza necesaria para la luxación es inferior si solo un 50 o un 75% del injerto se sitúa por debajo del ecuador. De esta manera, en las técnicas de bloque óseo artroscópico el objetivo es posicionar el injerto óseo centrado respecto al defecto óseo glenoideo, restaurando así la superficie articular glenoidea. Por ello, se considera que el método de valoración de la posición del injerto óseo empleado en este estudio, en el que se estima la posición del injerto respecto al defecto óseo y no respecto al ecuador de la glena, es más útil para la valoración de la posición craneocaudal en la técnica de bloque óseo artroscópico. Siguiendo este método de medición, en nuestra serie el 80% de los injertos se posicionaron de forma óptima.
Taverna et al.(16), en su estudio de 26 pacientes intervenidos mediante el procedimiento de bloque óseo artroscópico, observan en el eje craneocaudal una posición precisa del injerto en el 92,3% de los pacientes y una ubicación mediolateral en línea con la superficie articular glenoidea en la totalidad de los pacientes. Boileau et al.(29), en un estudio de 7 pacientes intervenidos mediante la técnica de bloque óseo artroscópico tras un fracaso de reparación de Latarjet, encuentran en la TC postoperatoria una posición precisa del injerto en todos los pacientes. La precisión en la posición craneocaudal del injerto ha sido ligeramente inferior en nuestra muestra a lo reflejado en la literatura, si bien consideramos que al diferir el sistema de evaluación de la posición también lo pueden hacer los resultados.
Tanto Taverna et al.(16) como Boileau et al.(29) en los estudios mencionados previamente emplean, para la fijación del injerto, el sistema de doble botón con guía posterior, también empleado en esta serie. Con este dispositivo y el sistema de guías para el brocado, se logran posiciones precisas de los injertos y se disminuye el riesgo de lesión neurológica y fractura del injerto asociados a la fijación con tornillos(16,22). Ninguno de los pacientes recogidos en los estudios de Taverna et al.(16) y de Boileau et al.(29) sufrieron complicaciones intraoperatorias relacionadas con el injerto o su fijación, ni lesiones neurológicas en el postoperatorio inmediato. Tampoco en nuestra serie se produjeron estas complicaciones.
Este estudio posee algunas limitaciones. En primer lugar, el tamaño muestral es relativamente pequeño y no se hizo una predeterminación del tamaño muestral, pero dado que estos procedimientos son relativamente infrecuentes esta serie no desmerece a las publicadas en la literatura internacional. Por otro lado, no se dispone de un grupo control en el que se usase una técnica distinta, pero los datos se han comparado con los disponibles en la literatura. Sin embargo, no existe un método estandarizado para la evaluación de la posición del injerto en las técnicas de bloque óseo artroscópico, dificultando la comparación de los resultados entre las distintas series. Para terminar, las mediciones radiológicas se realizan de forma manual y, por ello, pueden estar sujetas al error humano.
Conclusiones
La reparación artroscópica de la inestabilidad glenohumeral anterior con un sistema de fijación de doble botón cortical con guía posterior para bloque óseo artroscópico anterior permite lograr ubicaciones precisas del injerto en la mayoría de los pacientes, restableciendo la superficie glenoidea.
Figuras
Figura 1. Estimación del eje y la altura glenoidea según el método de Barth(13). Se trazan 2 circunferencias, una inferior tomando como referencia el reborde glenoideo posteroinferior y otra superior a esta y tangencial a los rebordes glenoideos. La línea que pasa por el centro de ambas circunferencias se considera el eje de la glena. Sobre este, se establece la altura correspondiente a la mitad de la glena y al 25% de esta.
Figura 2. Evaluación de la posición del injerto en el corte sagital. Se trazan 2 líneas de longitud equivalente al tamaño del defecto óseo glenoideo (B) y a la longitud del injerto que cubre dicho defecto (A). En la imagen A se observa cómo la mayoría del defecto óseo se encuentra cubierta por el injerto, considerando por tanto que este se encuentra bien posicionado. En la imagen B se observa cómo menos del 90% del defecto óseo se encuentra cubierto por el injerto, por lo que consideramos que la posición de este no es adecuada.
Figura 3. Evaluación de la posición del injerto en el corte axial según la descripción de Kany et al.(14). Se traza una circunferencia sobre el reborde glenoideo y siguiendo la curvatura de este, y se mide en milímetros la cantidad de injerto que sobrepasa o no alcanza esta línea. En la imagen A se observa un injerto perfectamente posicionado, siguiendo la curvatura de la concavidad de la glena. En la imagen B se observa el injerto medial respecto a la línea. En la imagen C se muestra un injerto excesivamente lateralizado.
Tablas
Información del artículo
Cita bibliográfica
Autores
Cristina Delgado del Caño
Unidad de Traumatología. Hospital Monográfico Asepeyo Coslada. Madrid
Hospital Universitario Fundación Jiménez Díaz. Madrid
Pablo Cañete San Pastor
Unidad de Hombro y Codo, Hospital de Manises, Valencia, España
Clínica Gastaldi de Traumatología deportiva, Valencia, España
Jorge Díaz Heredia
Cirugía Ortopédica y Traumatología. Unidad de Hombro y Codo. Hospital Universitario Ramón y Cajal. Madrid
Clínica La Antigua. Guadalajara
Editor asociado de REACA
Raquel Ruiz Díaz
Servicio de Cirugía Ortopédica y Traumatología, Hospital Universitario Ramón y Cajal, Madrid, España
Miguel García Navlet
Grupo +QTrauma. Hospital Beata María Ana. Madrid
Sección de Traumatología, Unidad de patología de hombro y codo, Hospital ASEPEYO, Coslada, Madrid, España
Unidad de Hombro y Codo. +QTrauma. Hospital Beata María Ana. Madrid
Cristina Victoria Asenjo Gismero
Equipo +Qtrauma. Hombro y Codo. Hospital Beata María Ana. Madrid
Unidad de Miembro Superior. Hospital FREMAP Majadahonda. Madrid
Cirugía Ortopédica y Traumatología, Hospital ASEPEYO, Coslada, Madrid, España
Ignacio de Rus Aznar
Servicio de Cirugía Ortopédica y Traumatología. Clinica CEMTRO. Madrid
Unidad de Hombro y Codo. Hospital Universitario Ramón y Cajal. Madrid
Servicio de Cirugía Ortopédica y Traumatología. Hospital Monográfico Asepeyo Coslada. Madrid
Hospital Universitario de Torrejón. Madrid
Miguel Ángel Ruiz Ibán
Director de REACA
Cirugía Ortopédica y Traumatología. Unidad de Hombro y Codo. Hospital Universitario Ramón y Cajal. Madrid
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Agradecimientos
Este trabajo ha sido financiado en parte con la ayuda de una beca de investigación otorgada por la Fundación Española de Artroscopia en 2020.
Referencias bibliográficas
-
1Yamamoto N, Itoi E, Abe H, et al. Contact between the glenoid and the humeral head in abduction, external rotation, and horizontal extension: a new concept of glenoid track. J Shoulder Elbow Surg. 2007;16(5):649-56.
-
2Balg F, Boileau P. The instability severity index score. A simple pre-operative score to select patients for arthroscopic or open shoulder stabilisation. J Bone Joint Surg Br. 2007;89(11):1470-7.
-
3Burkhart SS, De Beer JF. Traumatic glenohumeral bone defects and their relationship to failure of arthroscopic Bankart repairs: significance of the inverted-pear glenoid and the humeral engaging Hill-Sachs lesion. Arthroscopy. 2000;16(7):677-94.
-
4Gottschalk LJ, Bois AJ, Shelby MA, Miniaci A, Jones MH. Mean Glenoid Defect Size and Location Associated With Anterior Shoulder Instability. Orthop J Sports Med. 2017;5(1):232596711667626.
-
5Longo UG, Loppini M, Rizzello G, Ciuffreda M, Maffulli N, Denaro V. Latarjet, Bristow, and Eden-Hybinette procedures for anterior shoulder dislocation: systematic review and quantitative synthesis of the literature. Arthroscopy. 2014;30(9):1184-211.
-
6Allain J, Goutallier D, Glorion C. Long-term results of the Latarjet procedure for the treatment of anterior instability of the shoulder. J Bone Joint Surg Am. 1998 Jun;80(6):841-52.
-
7Kraus TM, Graveleau N, Bohu Y, Pansard E, Klouche S, Hardy P. Coracoid graft positioning in the Latarjet procedure. Knee Surg Sports Traumatol Arthrosc. 2016;24(2):496-501.
-
8Willemot LB, Eby SF, Thoreson AR, et al. Iliac bone grafting of the intact glenoid improves shoulder stability with optimal graft positioning. J Shoulder Elbow Surg. 2015 Apr;24(4):533-40.
-
9Weppe F, Magnussen RA, Lustig S, Demey G, Neyret P, Servien E. A Biomechanical Evaluation of Bicortical Metal Screw Fixation Versus Absorbable Interference Screw Fixation After Coracoid Transfer for Anterior Shoulder Instability. Arthroscopy. 2011;27(10):1358-63.
-
10Baudi P, Righi P, Bolognesi D, et al. How to identify and calculate glenoid bone deficit. Chir Organi Mov. 2005;90(2):145-52.
-
11Taverna E, D'Ambrosi R, Perfetti C, Garavaglia G. Arthroscopic bone graft procedure for anterior inferior glenohumeral instability. Arthrosc Tech. 2014;3(6):e653-60.
-
12Purchase RJ, Wolf EM, Hobgood ER, Pollock ME, Smalley CC. Hill-Sachs “Remplissage”: An Arthroscopic Solution for the Engaging Hill-Sachs Lesion. Arthroscopy. 2008;24(6):723-6.
-
13Barth J, Neyton L, Metais P, et al. Is the two-dimensional computed tomography scan analysis reliable for coracoid graft positioning in Latarjet procedures? J Shoulder Elbow Surg. 2017;26(8):e237-e242.
-
14Kany J, Flamand O, Grimberg J, et al. Arthroscopic Latarjet procedure: is optimal positioning of the bone block and screws possible? A prospective computed tomography scan analysis. J Shoulder Elbow Surg. 2016;25(1):69-77.
-
15Kraus N, Amphansap T, Gerhardt C, Scheibel M. Arthroscopic anatomic glenoid reconstruction using an autologous iliac crest bone grafting technique. J Shoulder Elbow Surg. 2014;23(11):1700-8.
-
16Taverna E, Garavaglia G, Perfetti C, Ufenast H, Sconfienza LM, Guarrella V. An arthroscopic bone block procedure is effective in restoring stability, allowing return to sports in cases of glenohumeral instability with glenoid bone deficiency. Knee Surg Sports Traumatol Arthrosc. 2018;26(12):3780-7.
-
17Yamamoto N, Itoi E, Abe H, et al. Effect of an anterior glenoid defect on anterior shoulder stability: a cadaveric study. Am J Sports Med. 2009;37(5):949-54.
-
18Shaha JS, Cook JB, Song DJ, et al. Redefining "Critical" Bone Loss in Shoulder Instability: Functional Outcomes Worsen With "Subcritical" Bone Loss. Am J Sports Med. 2015;43(7):1719-25.
-
19Labriola JE, Lee TQ, Debski RE, McMahon PJ. Stability and instability of the glenohumeral joint: the role of shoulder muscles. J Shoulder Elbow Surg. 2005;14(1 Suppl S):32s-38s.
-
20Moroder P, Damm P, Wierer G, et al. Challenging the Current Concept of Critical Glenoid Bone Loss in Shoulder Instability: Does the Size Measurement Really Tell It All? Am J Sports Med. 2019;47(3):688-94.
-
21Bhatia S, Frank RM, Ghodadra NS, et al. The outcomes and surgical techniques of the latarjet procedure. Arthroscopy. 2014;30(2):227-35.
-
22Griesser MJ, Harris JD, McCoy BW, et al. Complications and re-operations after Bristow-Latarjet shoulder stabilization: a systematic review. J Shoulder Elbow Surg. 2013;22(2):286-92.
-
23Taverna E, D'Ambrosi R, Perfetti C, Garavaglia G. Arthroscopic Bone Graft Procedure for Anterior Inferior Glenohumeral Instability. Arthrosc Tech. 2014;3(6):e653-e660.
-
24Scheibel M, Kraus N, Diederichs G, Haas NP. Arthroscopic reconstruction of chronic anteroinferior glenoid defect using an autologous tricortical iliac crest bone grafting technique. Arch Orthop Trauma Surg. 2008;128(11):1295-300.
-
25Moroder P, Schulz E, Wierer G, et al. Neer Award 2019: Latarjet procedure vs. iliac crest bone graft transfer for treatment of anterior shoulder instability with glenoid bone loss: a prospective randomized trial. J Shoulder Elbow Surg. 2019;28(7):1298-307.
-
26Ljungquist KL, Butler RB, Griesser MJ, Bishop JY. Prediction of coracoid thickness using a glenoid width-based model: implications for bone reconstruction procedures in chronic anterior shoulder instability. J Shoulder Elbow Surg. 2012;21(6):815-21.
-
27Di Giacomo G, de Gasperis N, Costantini A, De Vita A, Beccaglia MA, Pouliart N. Does the presence of glenoid bone loss influence coracoid bone graft osteolysis after the Latarjet procedure? A computed tomography scan study in 2 groups of patients with and without glenoid bone loss. J Shoulder Elbow Surg. 2014;23(4):514-8.
-
28Wolf JH. [Julis Wolff and his "law of bone remodeling"]. Orthopade. 1995;24(5):378-86.
-
29Boileau P, Duysens C, Saliken D, Lemmex DB, Bonnevialle N. All-arthroscopic, guided Eden-Hybbinette procedure using suture-button fixation for revision of failed Latarjet. J Shoulder Elbow Surg. 2019;28(11):e377-e388.
-
30Hovelius L, Albrektsson B, Berg E, et al. Bristow-Latarjet Procedure for Recurrent Anterior Dislocation of the Shoulder: A 2-5 Year Follow-up Study on the Results of 112 Cases. Acta Orthop Scand. 1983;54(2):284-90.
-
31Ghodadra N, Gupta A, Romeo AA, et al. Normalization of glenohumeral articular contact pressures after Latarjet or iliac crest bone-grafting. J Bone Joint Surg Am. 2010;92(6):1478-89.
-
32Cassagnaud X, Maynou C, Mestdagh H. Clinical and computed tomography results of 106 Latarjet-Patte procedures at mean 7.5 year follow-up. Rev Chir Orthop Reparatrice Appar Mot. 2003;89(8):683-92.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Por qué la AEA apuesta por <em>REACA</em>
- El sistema de fijación de doble botón cortical con guía posterior para bloque óseo artroscópico anterior logra posiciones precisas del injerto
- Lesiones del subescapular: prevalencia de las lesiones parciales y su dificultad diagnóstica
- Hallazgos artroscópicos en partes blandas asociados a fracturas de la meseta tibial
- Clasificaciones radiológicas y escalas de valoración de la tendinopatía del Aquiles
- Luxación recidivante anteroinferior del hombro. Artículos imprescindibles
- Estabilización de <em>os acromiale</em> con tornillos canulados y suturas de alta resistencia
- Bloque óseo artroscópico anterior con sistema de fijación de doble botón cortical con guía posterior para la inestabilidad anterior de hombro con defecto glenoideo. Técnica quirúrgica
- Avulsión proximal de los ligamentos radiocarpianos volares extrínsecos tras luxación radiocarpiana
Más en PUBMED
Más en Google Scholar


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.