Roturas tendinosas del manguito rotador. Evaluación clínica y diagnóstico
Rotator cuff tears. Clinical evaluation and diagnostic
Resumen:
El dolor de hombro constituye uno de los síntomas más habituales en las consultas de traumatología laboral, especialmente el causado por lesiones tendinosas del manguito rotador. En este artículo, se describirán los hallazgos clínicos más característicos y se revisarán las maniobras exploratorias y pruebas diagnósticas más utilizadas para que el clínico disponga de una herramienta actualizada para el diagnóstico precoz y preciso de estas lesiones.
Abstract:
Shoulder pain is one of the most common symptoms in occupational trauma, especially those caused by tendon injuries of rotator cuff. In this article, we describe the most characteristic clinical findings and the exploratory maneuvers and diagnostic tests are reviewed, with the objective that the clinicians have an updated tool for the early and accurate diagnosis of these injuries.
La patología asociada al manguito rotador supone uno de los motivos de consulta más frecuentes de la población adulta y se encuentra especialmente presente en el entorno laboral. Su sintomatología corresponde a un abanico de patologías que incluyen el síndrome subacromial, la tendinopatía y las roturas parciales o totales de los tendones del manguito rotador. El correcto y temprano diagnóstico de estas lesiones nos permitirá iniciar un tratamiento específico precoz que nos facilite la recuperación óptima y temprana de nuestros pacientes, así como evitar su progresión en el caso de las roturas tendinosas. El objetivo de este artículo es describir una anamnesis y exploración física detallada para identificar las roturas del manguito rotador, así como los hallazgos radiológicos más característicos y la utilidad de las pruebas diagnósticas de imagen.
Anamnesis y exploración física
La anamnesis y la exploración física tienen un papel fundamental para el diagnóstico de las lesiones relacionadas con el manguito rotador. La mayoría de los pacientes pueden ser diagnosticados con una historia clínica bien dirigida y una exploración física reglada y completa.
Es importante constatar desde el principio de la anamnesis el síntoma principal por el que el paciente nos consulta: dolor, debilidad o una combinación de ambas. Respecto al dolor, debemos destacar la duración y la intensidad del mismo, si se presenta como un dolor continuo o relacionado con los movimientos y si el paciente lo asocia a la aparición de crepitación o “resaltes”. Es muy útil solicitar al paciente que trate de señalar el lugar exacto del dolor. La señalización de la articulación acromioclavicular o de la corredera bicipital nos ayuda a diagnosticar patología asociada. Si el paciente nos refiere un dolor de inicio en la región cervical que se irradia al hombro y desciende por el brazo nos tiene que orientar a patología de origen cervical, sobre todo si se acompaña de síntomas radiculares como parestesias y pérdida de fuerza en los miembros superiores. Registraremos también si el dolor predomina durante el día o la noche y si interfiere con el descanso nocturno.
En ocasiones, puede existir un antecedente traumático. Los síntomas se pueden presentar de forma brusca tras el accidente o por agravamiento de la sintomatología previa al traumatismo.
Una parte fundamental de la historia clínica es conocer el tipo de trabajo que realiza el paciente y su nivel de actividad, deportes y otras actividades recreativas. Se ha observado que determinadas posturas o movimientos realizados en el entorno laboral son más proclives a producir lesiones del manguito rotador o de estructuras adyacentes(1). Respecto a la actividad deportiva, conocer el tipo de deporte y el nivel de rendimiento enfoca hacia el diagnóstico y las expectativas del paciente.
Finalmente, debemos registrar los hábitos de salud, así como cualquier otro factor que pueda afectar a la curación/recuperación del manguito rotador. Hábitos como el tabaquismo y el consumo de alcohol, y enfermedades como la diabetes, patología autoinmune o infecciones previas suponen un riesgo de mala evolución para la curación de cualquiera de estas lesiones.
La exploración física del hombro debe comenzar con una exploración básica de la columna cervical. Le pediremos al paciente que movilice el cuello en flexión y extensión, y que realice lateralizaciones y rotaciones a ambos lados. Es útil realizar el test de Spurling para provocar clínica radicular. Mediante este test, buscamos la compresión de la raíz nerviosa cervical; para ello, sentamos al paciente y nos colocamos a su espalda realizando una compresión axial cervical y una flexión del cuello de 30° hacia el lado afecto. La aparición de dolor en el cuello irradiado hacia el dermatoma correspondiente nos confirma la afectación radicular.
Inspección
Para la inspección debemos visualizar correctamente el cuello, la región anterior y posterior del hombro y toda el área del brazo hasta el codo, tanto del hombro afecto como del contralateral.
Nos fijaremos en la existencia de cicatrices previas, así como en la aparición de hematomas o signos inflamatorios (tumefacción, enrojecimiento, aumento de temperatura local). La presencia de hematoma en la zona axilar que se extiende hacia la región medial del brazo y lateral del pecho en combinación con dolor agudo o sensación de un fuerte crujido nos puede orientar a una lesión del tendón del pectoral mayor. Los mismos hallazgos en la región anterior del hombro, acompañados de deformidad del músculo del bíceps (signo de Popeye), nos indican lesión de la porción larga del bíceps.
La presencia de prominencias en las articulaciones esternoclavicular o acromioclavicular nos orienta hacia traumatismos o patología degenerativa. Una escápula sobreelevada (escápula alada) es indicativa de afectación del nervio torácico largo.
La comparación con el hombro contralateral permite identificar atrofias musculares y dismetrías escapulares. La atrofia del músculo deltoides orienta hacia la lesión del nervio axilar o del plexo braquial, en algunos casos secundaria a una luxación glenohumeral anterior. Las atrofias de la fosa supra- e infraespinosa en pacientes de edad avanzada pueden indicar roturas masivas del manguito rotador, mientras que en pacientes jóvenes y deportistas orientan con mayor probabilidad a atrapamiento del nervio supraescapular.
Palpación
Debe iniciarse en la musculatura paraespinal y apófisis espinosas para descartar patología cervical. Resulta de gran ayuda la palpación de la articulación acromioclavicular y de la corredera bicipital; si son dolorosas pueden modificar nuestras opciones terapéuticas.
Se continúa con la palpación de la musculatura deltoidea y paraescapular para detectar depresiones o masas. La presencia de tumefacción generalizada del hombro puede ser indicativa de enfermedad reumatoide o artropatía por rotura masiva de los tendones del manguito rotador. Si la encontráramos acompañada de enrojecimiento, dolor y afectación del estado general y/o alteraciones en los parámetros inflamatorios sanguíneos deberemos descartar un proceso infeccioso agudo.
Se explorará además la sensibilidad en el territorio deltoideo para descartar afectación del nervio axilar.
Movilidad articular y fuerza
Se debe explorar tanto la movilidad activa como la pasiva. Discrepancias entre ambas aportan información diagnóstica sobre la patología que presenta nuestro paciente. El rango de movilidad normal se corresponde con una flexión de 150 a 180°, abducción de 150 a 180°, rotación externa de 60 a 90° y una rotación interna de 50 a 70°(2).
Iniciamos la exploración con la movilidad activa, solicitando al paciente que eleve los brazos en el plano de la escápula, es decir, 20-30° de angulación anterior, para conocer el rango de abducción. La elevación del brazo en el plano puramente coronal, también llamada abducción lateral, produce un aumento de la tensión en las estructuras capsulares anteriores respecto a las posteriores, lo que nos podría ocasionar imprecisión de la exploración.
La elevación del brazo en el plano sagital se conoce como flexión. La rotación externa se puede evaluar tanto con los codos pegados al tórax como con los brazos en abducción de 90°. Para la rotación interna podemos solicitar al paciente que dirija su mano hacia la región sacra y que trate de elevarla sobre la espalda, anotando el nivel vertebral alcanzado por el pulgar en extensión completa.
Es importante observar posibles mecanismos de compensación por parte de la escápula que pueden sesgar la exploración. Para evitar esto, debemos estabilizar la articulación escapulotorácica colocando la mano sobre la escápula, con los dedos rodeando la parte superior.
Se repetirán los mismos movimientos, pero realizados por el explorador, para evaluar la movilidad pasiva. Si ambas, tanto la activa como la pasiva, se encuentran limitadas y de un modo similar, nos encontramos con un patrón capsular por la presencia de una capsulitis adhesiva. La presencia de una discrepancia entre ambos rangos, una buena movilidad pasiva con limitación dolorosa de la movilidad activa, podría indicar lesión del manguito rotador.
Respecto a la evaluación de la fuerza, exploraremos al paciente por grupos musculares y de manera bilateral, para poder comparar con el hombro sano.
Test de provocación
Existe un gran número de maniobras diagnósticas que ayudan a los cirujanos a diagnosticar las causas de un hombro doloroso a través de la reproducción de síntomas específicos. No obstante, hay controversia sobre la validez y la utilidad de estos test. En la literatura encontramos numerosos metaanálisis y revisiones sistemáticas que tratan de averiguar la precisión diagnóstica de estas pruebas de provocación(3,4,5,6,7).
Una causa de dolor de hombro es el impingement o pinzamiento subacromial, producido por un pinzamiento del tendón supraespinoso y en algunas ocasiones de la porción larga de bíceps contra el borde anterior del acromion y la articulación acromioclavicular. Más que un diagnóstico es una recopilación de posibles diagnósticos, ya que abarca un espectro de patologías que incluye desde la bursitis hasta la rotura completa del manguito rotador. Los test más utilizados para su diagnóstico son los de Neer y de Hawkins-Kennedy(8,9), que pretenden reproducir el pinzamiento subacromial y objetivar el dolor. La maniobra de Neer se realiza flexionando el hombro en rotación interna con el codo extendido mientras se estabiliza la escápula. En la de Hawkins-Kennedy, se mantiene el hombro en flexión de 90° con el codo flexionado y se fuerza la rotación interna.
Se ha observado en estudios de imagen en pacientes in vivo que el signo de Hawkins produce mayor contacto del manguito rotador con el acromion que la maniobra de Neer(10). Según el metaanálisis de Hegedus(11), el test de Hawkins cuenta con una sensibilidad del 79% y una especificidad del 59%, mientras que al test de Neer se le atribuye el 79 y el 53%, respectivamente, y concluye que de manera aislada poseen escaso poder diagnóstico.
Test de provocación del tendón supraespinoso e infraespinoso
Maniobra de Jobe (empty can test)(12)
Nos situamos enfrente del paciente y colocamos sus brazos a 90° de abducción en el plano de la escápula con el pulgar orientado hacia el suelo (rotación interna máxima) y mientras ejercemos una fuerza hacia abajo pedimos al paciente que resista la presión. Este test se considera positivo si produce dolor o impotencia funcional. En la revisión sistemática de Longo et al.(6) se observó una sensibilidad mayor del 80% en 2 de los estudios(13,14) si se consideraba positiva la impotencia funcional y en otros 2 estudios(15,16) si se consideraba el dolor, mientras que para la especificidad solo se obtenía un valor superior al 80% en un estudio(16) para la impotencia funcional y en un estudio(17) cuando se consideraba el dolor, la debilidad o ambas (Figura 1).
Prueba del brazo caído (drop arm test)(18)
Se abduce el brazo del paciente pasivamente hasta los 160° y le solicitamos que lo descienda lentamente hasta colocarlo pegado al cuerpo. En presencia de una rotura masiva del supraespinoso el paciente será incapaz de mantener el brazo elevado contragravedad y este caerá. Algunos metaanálisis(4,11) han observado alta especificidad (88-100%) pero muy baja sensibilidad (12-35%) para lesiones del manguito rotador (Figura 2).
figura2.png
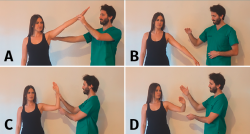
Figura 2. Pruebas de déficit funcional. A: en la prueba del brazo caído se coloca el brazo en abducción de 160°; B: se libera para que el paciente lo descienda lentamente; si existe afectación del supraespinoso, el brazo caerá bruscamente. C: en el signo de rotación externa se coloca el brazo en 90° de abducción, codo flexionado 90° y en rotación externa máxima; D: si al soltar el brazo este cae, el signo se considera positivo.
Signo de déficit de rotación externa (external rotation lag sign)(19)
Colocamos el brazo del paciente en 90° de abducción en el plano escapular con el codo flexionado 90° y en rotación externa máxima. Pedimos al paciente que sostenga la posición del brazo en rotación externa; si ocurre una caída o pérdida de la posición se considera la prueba positiva para lesiones del manguito posterosuperior (supraespinoso e infraespinoso). Esta prueba presenta alta especificidad (84-98%) con sensibilidad muy variable según cada estudio realizado (7-100%); no obstante, algunos autores continúan recomendándolo para diagnosticar roturas del infraespinoso por su valor predictivo positivo(5) (Figura 2).
Maniobra de Patte(20)
Partimos de la misma posición que la maniobra anterior –brazo en 90° de abducción, codo flexionado 90°– y pedimos al paciente que realice una rotación externa mientras nosotros ejercemos una fuerza contra resistencia. Con este test, evaluamos la presencia de patología del infraespinoso. Esta maniobra posee una especificidad del 60-95% y una sensibilidad del 36-71%(5) (Figura 1).
Test de provocación del tendón subescapular (manguito anterior)
Prueba de compresión abdominal (belly press test)(21)
El paciente coloca la palma de su mano sobre el abdomen con el hombro en rotación interna de modo que el codo se encuentre ligeramente por delante del cuerpo y le pedimos que presione el abdomen. La prueba se considera positiva cuando al presionarse el codo “cae” por detrás del tronco y se flexiona la muñeca, lo que nos indica una debilidad del músculo subescapular (Figura 1).
Maniobra de Gerber (lift-off test)(22)
Ayudamos al paciente a colocar el dorso de su mano en la región baja de la espalda con su brazo en rotación interna y el codo en flexión y le solicitamos que la separe de la misma. El test será positivo si es incapaz de alejar la mano. También podemos realizar esta prueba alejando nosotros la mano de la espalda de nuestro paciente y comprobando si es capaz de mantenerla separada o cae de manera brusca sobre la espalda (Figura 1).
Prueba del abrazo del oso (bear hug test)(23)
Posicionamos la palma de la mano del hombro patológico sobre el hombro contralateral con los dedos en extensión y con el codo anterior al tórax. A continuación, instamos al paciente a mantener la posición mientras aplicamos una fuerza en la cara inferior del antebrazo para forzar la rotación externa. Si no es capaz de mantener la mano contra el hombro o si muestra una debilidad mayor del 20% en comparación con el lado contralateral consideramos la prueba positiva. Barth et al.(23), en su descripción del test, obtuvo una sensibilidad del 60% y una especificidad del 97% con unos valores predictivos positivos y negativos del 75 y el 84,6%, respectivamente (Figura 1).
Test de provocación del tendón redondo menor (manguito inferior)
Signo del soplador de cuerno (Hornblower’s sign)(24)
En este test colocamos pasivamente el brazo en 90° de abducción en el plano de la escápula y en rotación externa máxima con el codo flexionado 90° y pedimos al paciente que mantenga esa posición mientras se lleva la mano a la boca. Si el paciente realiza una elevación del codo en el proceso nos indica debilidad del redondo menor y una prueba positiva.
Test de provocación de la porción larga del bíceps
Su afectación puede estar asociada a las roturas del manguito rotador, sobre todo por su estrecha relación con el intervalo rotador, ya sea por rotura, tendinitis o por lesiones en su origen en el labrum glenoideo (lesiones de SLAP). Los test más empleados son los siguientes:
Maniobra de Speed (palm up test)
Se posiciona al paciente con los brazos en flexión, rotación externa y codos extendidos con palmas hacia arriba. Ejercemos una fuerza hacia abajo en los antebrazos que debe ser resistida por el paciente. Si existe debilidad y/o dolor en la corredera bicipital se considera la prueba positiva (Figura 1).
Maniobra de Yergason(25)
Con el codo flexionado 90° y pegado al tórax ejercemos una resistencia a la supinación del paciente. El dolor en la corredera bicipital orienta a patología de la porción larga del bíceps.
Pruebas diagnósticas complementarias
La patología del manguito rotador es un claro ejemplo donde la utilización de pruebas de imagen complementarias aporta información adicional muy valiosa tanto para el diagnóstico como para el tratamiento de elección de cada paciente.
La ecografía y la resonancia magnética (RM) son los estudios más frecuentemente utilizados en la evaluación de la patología del hombro en general y del manguito rotador en particular, ya que nos ofrecen información fundamental: tendones afectados, extensión de la lesión, calidad y retracción de los músculos y tendones, y lesión de estructuras asociadas (porción larga del bíceps, labrum, cartílago articular…). No obstante, la prueba de imagen que se recomienda para comenzar el estudio de nuestros pacientes es la radiografía simple.
Radiología simple
Este examen radiológico nos aporta información indirecta sobre las roturas de manguito sobre todo en los casos crónicos, en los que ha dado tiempo a establecerse cambios en las estructuras óseas que permiten un diagnóstico más preciso(26,27,28).
Dentro de estos cambios nos encontramos con la aparición de osteopenia, esclerosis en las tuberosidades, formación de osteofitos y de quistes subcondrales(27). En referencia a los quistes subcondrales, Sululova et al.(28) estudiaron su localización y su relación con roturas del manguito, encontrando que los quistes situados en la tuberosidad mayor presentaban una fuerte asociación con roturas tanto parciales como completas, mientras que los situados en la tuberosidad menor no tenían correlación estadística con roturas del manguito rotador. También se ha observado una relación entre la osteopenia de la tuberosidad mayor y la cronicidad y el grado de retracción de la rotura tendinosa(29).
En los casos más evolucionados con roturas masivas del manguito nos encontramos con la migración superior de la cabeza humeral debida a la pérdida de sostén que realiza el manguito sobre la propia cabeza y que es incapaz de contrarrestar la fuerza de elevación que realiza el deltoides. Radiográficamente, observaremos una disminución del espacio subacromial que, si es menor a 7 mm, nos indica la presencia de una rotura masiva de larga evolución(26). Cuando este proceso continúa en el tiempo, llegamos a la erosión del acromion y a la formación de osteofitos que condicionan una “acetabulización” del acromion, constituyendo la artropatía del manguito rotador.
La proyección más utilizada es la anteroposterior pura o de Grashey, con la que podemos observar el arco escapulohumeral, el espacio subacromial, la articulación acromioclavicular y la presencia de calcificaciones y fracturas (como lesiones de Bankart). Es la proyección más recomendada para el screening de la patología del hombro. Para realizarla correctamente colocamos al paciente con una ligera rotación posterior de 35-45°, con la escápula en contacto con el receptor de rayos X, a diferencia de la visión anteroposterior tradicional en la que el paciente se coloca paralelo al receptor. Esta proyección pura ha demostrado una mayor sensibilidad para la detección de esclerosis, osteofitos y quistes en la tuberosidad mayor, así como osteofitos subacromiales(30). También podemos emplear la proyección en Y escapular, para observar la relación de la cabeza humeral con la glenoides y la morfología del acromion y de la coracoides. En esta visión rotamos al paciente 45-60° y apoyamos la región lateral del hombro contra el chasis, dirigiendo el rayo tangencial al plano de la escápula con dirección craneocaudal de 15-20° (Figura 3).
figura3.png
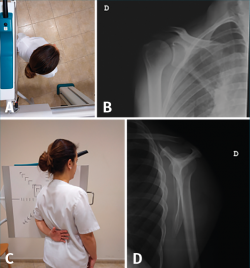
Figura 3. Proyecciones radiológicas para la exploración del hombro. A: colocación del paciente respecto al chasis para la realización de la proyección anteroposterior (AP) de Grashey; B: radiografía AP de Grashey de hombro derecho; C: colocación del paciente para la realización de la proyección en “Y” escapular; D: radiografía en “Y” escapular de hombro derecho.
figura3.png

Figura 3. Proyecciones radiológicas para la exploración del hombro. A: colocación del paciente respecto al chasis para la realización de la proyección anteroposterior (AP) de Grashey; B: radiografía AP de Grashey de hombro derecho; C: colocación del paciente para la realización de la proyección en “Y” escapular; D: radiografía en “Y” escapular de hombro derecho.
Ecografía
La exploración ecográfica del hombro permite evaluar de una manera rápida y coste-efectiva la patología del manguito rotador. Las ventajas que presenta este método diagnóstico respecto a otros (la RM y la artro-resonancia magnética —artro-RM—) son la amplia disponibilidad en los centros, el bajo coste económico y la posibilidad de comparar con el hombro contralateral. Además, nos permite realizar una exploración dinámica para evaluar patologías que pueden verse desencadenadas con determinadas maniobras(31). Es importante considerar a la ecografía como alternativa en aquellos pacientes con implantes metálicos o marcapasos, así como pacientes con claustrofobia.
Diversos metaanálisis(32,33) han valorado la precisión para la detección de patología del manguito en comparación con la RM y la artro-RM sin observar diferencias estadísticamente significativas tanto para roturas completas como para parciales. No obstante, sí comprobaron que la sensibilidad para el diagnóstico de las roturas parciales era menor que para las completas para ambas. Uno de los estudios también analizó los resultados cuando eran realizadas por radiólogos o por otros especialistas entrenados, sin obtener diferencias significativas(33). De Jesús et al. concluyen en su metaanálisis que la ecografía es la prueba más coste-efectiva y que la artro-RM presenta mayor sensibilidad y especificidad que la ecografía y la RM(34).
Resonancia magnética
La RM proporciona información de carácter esencial para el tratamiento y el pronóstico de las lesiones del manguito rotador. Presenta una sensibilidad y una especificidad para detección de roturas completas del 90 y el 95%, respectivamente, y del 67 y el 94% para la detección de roturas parciales(33). La sensibilidad y la especificidad para detectar cualquier tipo de rotura es del 98 y el 79%, respectivamente, según el metaanálisis de Lenza et al.(32). Roy et al. compararon la precisión de los diagnósticos realizados con equipos de 1,5 T y de 3 T sin encontrar diferencias estadísticamente significativas(33).
La RM nos permite conocer la calidad y la retracción de los tendones. Se sabe que el grado de retracción de un tendón influye directamente en su reparabilidad y viabilidad; cuanto más medializado se encuentre (más cerca de la fosa glenoidea), más complicada será su reparación y presentará mayor probabilidad de rerrotura(35,36). Un tendón con peor calidad tendrá menor resistencia a las fuerzas de tensión producidas por suturas, lo que llevará a mayores tasas de fracaso de la reparación(35).
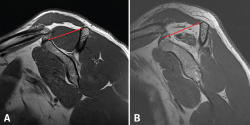
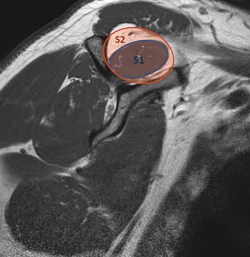
Otro de los parámetros que nos permite evaluar la RM es la degeneración grasa del músculo(37,38). La pérdida de la tensión que sufre el músculo tras la rotura tendinosa desencadena una serie de cambios fisiopatológicos que llevan a la atrofia radial y longitudinal de la fibra muscular, que con el tiempo progresa hacia la fibrosis y la infiltración grasa(39). Recientemente, se publicó que no existía relación entre la neuropatía del supraescapular, presente en un alto porcentaje de roturas crónicas, y la degeneración grasa(40). La infiltración grasa de los músculos del manguito rotador se ha comprobado como un factor de mal pronóstico para su reparabilidad(35,37,38), por lo que es esencial reconocerla y cuantificarla previamente a la cirugía para planificar el tratamiento de elección. Goutallier en 1994(41) estableció un sistema de clasificación basado en el porcentaje de infiltración grasa que presentaban los músculos del manguito rotador mediante tomografía axial computarizada (TAC) y, posteriormente, Fuchs et al.(42) validaron la clasificación para la RM. Zanetti(43) describió el tangent sign, un signo basado en la RM para valorar la atrofia muscular según el cual el músculo supraespinoso en condiciones normales debe sobrepasar una línea desde el borde superior de la espina de la escápula hasta el margen superior de la coracoides en un plano sagital oblicuo; si existe atrofia, el supraespinoso se mantendrá por debajo de dicha línea (Figura 4). Este signo está relacionado con la infiltración grasa(44) y está considerado un buen predictor de la reparabilidad del manguito y su viabilidad(45). Finalmente, Thomazeau(46) describió la ratio de ocupación. Utilizando el mismo plano que Zanetti, calcula la relación entre el área que ocupa el supraespinoso y el área total de la fosa supraespinosa (Figura 5). Una relación inferior al 60% nos indica atrofia muscular. Posteriormente, demostró la correlación entre la atrofia del supraespinoso y el tamaño de la rotura, concluyendo que este signo representaba un factor de mal pronóstico para la rerrotura postoperatoria(47).
La RM presenta una sensibilidad y una especificidad elevadas al diagnosticar roturas completas; sin embargo, ambas disminuyen al tratar de diagnosticar roturas parciales. No obstante, sí se ha observado una mayor sensibilidad para el diagnóstico de roturas parciales de la artro-RM frente a la RM(33,34). Karzel y Snyder(48) describieron en 1993 la utilización de la artro-RM para la detección de roturas parciales del manguito rotador, comprobando su superioridad respecto a la RM convencional en el diagnóstico de roturas parciales articulares. Las roturas completas son diagnosticadas al observar el paso de contraste hacia la bursa subdeltoidea a través del defecto tendinoso, mientras que las parciales articulares se diagnostican gracias a que el defecto es rellenado y delineado por el contraste de la cavidad articular. En el estudio de Waldt et al. de 275 pacientes con comprobación artroscópica, la artro-RM obtuvo una sensibilidad y una especificidad del 80 y el 97%, respectivamente, para el diagnóstico de roturas parciales articulares(49).
Presenta mayor dificultad, sin embargo, el diagnóstico de roturas parciales bursales, ya que el contraste no comunica con el espacio subacromial y no identifica la lesión. En un reciente metaanálisis se observó que no existían diferencias estadísticamente significativas en cuanto a sensibilidad ni especificidad entre la RM y la artro-RM para el diagnóstico de este tipo de roturas(50). Liu en su estudio de 2020(51) observó una mayor sensibilidad de la artro-RM para el diagnóstico de roturas completas y parciales; sin embargo, no observó diferencias en cuanto a la sensibilidad para la identificación de roturas parciales bursales respecto a la RM. Concluye también que la diferencia en la sensibilidad entre ambos métodos es del 3 al 4% y que podría no estar indicada la realización de la artro-RM por ser una técnica más invasiva y de mayor coste, sobre todo si se sospecha una rotura completa.
Conclusiones
El espectro de patologías que engloba el dolor de hombro hace que resulte complicado establecer diagnósticos específicos únicamente con el uso de una maniobra o una prueba complementaria. La sospecha clínica derivada de una anamnesis detallada y el uso conjunto de una variedad de pruebas exploratorias y de imagen nos darán más precisión en nuestros diagnósticos.
Figuras
Figura 1. Test de provocación más utilizados en la exploración del hombro. A: maniobra de Jobe; B: maniobra de Patte; C: prueba de compresión abdominal; D: maniobra de Gerber o lift-off test; E: prueba del abrazo del oso; F: maniobra de Speed.
Figura 2. Pruebas de déficit funcional. A: en la prueba del brazo caído se coloca el brazo en abducción de 160°; B: se libera para que el paciente lo descienda lentamente; si existe afectación del supraespinoso, el brazo caerá bruscamente. C: en el signo de rotación externa se coloca el brazo en 90° de abducción, codo flexionado 90° y en rotación externa máxima; D: si al soltar el brazo este cae, el signo se considera positivo.
Figura 3. Proyecciones radiológicas para la exploración del hombro. A: colocación del paciente respecto al chasis para la realización de la proyección anteroposterior (AP) de Grashey; B: radiografía AP de Grashey de hombro derecho; C: colocación del paciente para la realización de la proyección en “Y” escapular; D: radiografía en “Y” escapular de hombro derecho.
Figura 4. Tangent sign según Zanetti. En condiciones no patológicas, el músculo del supraespinoso sobrepasa una línea trazada desde el margen superior de la coracoides al borde superior de la espina de la escápula (línea roja): A: tangent sign negativo; B: tangent sign positivo.
Información del artículo
Cita bibliográfica
Autores
Joan Part Soriano
Servicio de Cirugía Ortopédica y Traumatología. Unión de Mutuas. Valencia
Grupo de Estudio e Investigación del Cartílago Articular de Valencia (GEICAV)
Álvaro Acebrón Fabregat
Servicio de Traumatología y Cirugía Ortopédica. Hospital Clínico Universitario de Valencia
Servicio de Ortopedia y Traumatología. Unión de Mutuas. Valencia
Eduardo Sánchez Alepuz
Servicio de Ortopedia y Traumatología. Hospital IMED. Valencia
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Part Soriano J, Gómez Alessandri JM, Peregrín Nevado I, Sánchez Alepuz E. Epidemiología de la patología de hombro en el entorno laboral. Un estudio observacional de 1069 pacientes. Rev Española Traumatol Labor. 2018;1(2):56-63.
-
2Bakhsh W, Nicandri G. Anatomy and Physical Examination of the Shoulder. Sports Med Arthrosc. 2018;26(3):e10-e22.
-
3Gismervik S, Drogset JO, Granviken F, Rø M, Leivseth G. Physical examination tests of the shoulder: a systematic review and meta-analysis of diagnostic test performance. BMC Musculoskelet Disord. 2017;18(1):1-9.
-
4Hanchard NCA, Lenza M, Handoll HHG, Takwoingi Y. Physical tests for shoulder impingements and local lesions of bursa, tendon or labrum that may accompany impingement. Cochrane Database Syst Rev. 2013;2013(4):CD007427.
-
5Hegedus EJ, Goode AP, Cook CE, Michener L, Myer CA, Myer DM, Wright AA. Which physical examination tests provide clinicians with the most value when examining the shoulder? Update of a systematic review with meta-analysis of individual tests. Br J Sports Med. 2012 Nov;46(14):964-78.
-
6Longo UG, Berton A, Ahrens PM, Maffulli N, Denaro V. Clinical tests for the diagnosis of rotator cuff disease. Sports Med Arthrosc. 2011;19(3):266-78.
-
7O’Kane JW, Toresdahl BG. The evidenced-based shoulder evaluation. Curr Sports Med Rep. 2014;13(5):307-13.
-
8Neer CS 2nd. Impingement lesions. Clin Orthop Relat Res. 1983;(173):70-7.
-
9Hawkins RJ, Kennedy JC. Impingement syndrome in athletes. Am J Sports Med. 1980;8(3):151-8.
-
10Pappas GP, Blemker SS, Beaulieu CF, McAdams TR, Whalen ST, Gold GE. In vivo anatomy of the Neer and Hawkins sign positions for shoulder impingement. J Shoulder Elb Surg. 2006;15(1):40-9.
-
11Hegedus EJ, Goode A, Campbell S, Morin A, Tamaddoni M, Moorman CT 3rd, Cook C. Physical examination tests of the shoulder: a systematic review with meta-analysis of individual tests. Br J Sports Med. 2008 Feb;42(2):80-92; discussion 92.
-
12Jobe FW, Jobe CM. Painful athletic injuries of the shoulder. Clin Orthop Relat Res. 1983;(173):117-24.
-
13Nové-Josserand L, Liotard JP, Godeneche A, Neyton L, Borel F, Rey B, et al. Occupational outcome after surgery in patients with a rotator cuff tear due to a work-related injury or occupational disease. A series of 262 cases. Orthop Traumatol Surg Res. 2011;97(4):361-6.
-
14Itoi E, Minagawa H, Yamamoto N, Seki N, Abe H. Are Pain Location and Physical Examinations Useful in Locating a Tear Site of the Rotator Cuff? Am J Sports Med. 2006;34(2):256-64.
-
15Leroux JL, Thomas E, Bonnel F, Blotman F. Diagnostic value of clinical tests for shoulder impingement syndrome. Rev Rhum Engl Ed. 1995;62(6):423-8.
-
16Kim E, Jeong HJ, Lee KW, Song JS. Interpreting positive signs of the supraspinatus test in screening for torn rotator cuff. Acta Med Okayama. 2006;60(4):223-8.
-
17Park HB, Yokota A, Gill HS, El Rassi G, McFarland EG. Diagnostic accuracy of clinical tests for the different degrees of subacromial impingement syndrome. J Bone Joint Surg Am. 2005 Jul;87(7):1446-55.
-
18Codman EA. The Shoulder: Rupture of the Supraspinatus Tendon and Other Lesions in Or about the Subacromial Bursa. T. Todd Company, printers; 1934.
-
19Hertel R, Ballmer FT, Lombert SM, Gerber C. Lag signs in the diagnosis of rotator cuff rupture. J Shoulder Elbow Surg. 1996 Jul-Aug;5(4):307-13.
-
20Patte, D; Gerber C. Pathologie du défilé sous-acromial et coraco-huméral du jeune. Pathol l’appareil locomoteur liée au Sport. 1987;42:2-11.
-
21Gerber C, Hersche O, Farron A. Isolated rupture of the subscapularis tendon. J Bone Joint Surg Am. 1996;78(7):1015-23.
-
22Gerber C, Krushell RJ. Isolated rupture of the tendon of the subscapularis muscle. Clinical features in 16 cases. J Bone Joint Surg Br. 1991;73(3):389-94.
-
23Barth JR, Burkhart SS, De Beer JF. The bear-hug test: a new and sensitive test for diagnosing a subscapularis tear. Arthroscopy. 2006 Oct;22(10):1076-84.
-
24Walch G, Boulahia A, Calderone S, Robinson AH. The “dropping” and “hornblower’s” signs in evaluation of rotator-cuff tears. J Bone Joint Surg Br. 1998;80(4):624-8.
-
25Yergason R. Supination Sign. J Bone Joint Surg Br. 1931;13(160).
-
26Goutallier D, Le Guilloux P, Postel JM, Radier C, Bernageau J, Zilber S. Acromio humeral distance less than six millimeter: Its meaning in full-thickness rotator cuff tear. Orthop Traumatol Surg Res. 2011;97(3):246-51.
-
27Pearsall IV AW, Bonsell S, Heitman RJ, Helms CA, Osbahr D, Speer KP. Radiographic findings associated with symptomatic rotator cuff tears. J Shoulder Elbow Surg. 2003;12(2):122-7.
-
28Suluova F, Kanatli U, Ozturk BY, Esen E, Bolukbasi S. Humeral head cysts: association with rotator cuff tears and age. Eur J Orthop Surg Traumatol. 2014;24(5):733-9.
-
29Cadet ER, Hsu JW, Levine WN, Bigliani LU, Ahmad CS. The relationship between greater tuberosity osteopenia and the chronicity of rotator cuff tears. J Shoulder Elbow Surg. 2008;17(1):73-7.
-
30Koh KH, Han KY, Yoon YC, Lee SW, Yoo JC. True anteroposterior (Grashey) view as a screening radiograph for further imaging study in rotator cuff tear. J Shoulder Elbow Surg. 2013;22(7):901-7.
-
31Bureau NJ, Beauchamp M, Cardinal E, Brassard P. Dynamic Sonography Evaluation of Shoulder Impingement Syndrome. Am J Roentgenol. 2006;187(1):216-20.
-
32Lenza M, Buchbinder R, Takwoingi Y, Johnston RV, Hanchard NCA, Faloppa F. Magnetic resonance imaging, magnetic resonance arthrography and ultrasonography for assessing rotator cuff tears in people with shoulder pain for whom surgery is being considered. Cochrane Database Syst Rev. 2013;2013(9):CD009020.
-
33Roy JS, Braën C, Leblond J, Desmeules F, Dionne CE, MacDermid JC, et al. Diagnostic accuracy of ultrasonography, MRI and MR arthrography in the characterisation of rotator cuff disorders: A systematic review and meta-analysis. Br J Sports Med. 2015;49(20):1316-28.
-
34De Jesús JO, Parker L, Frangos AJ, Nazarian LN. Accuracy of MRI, MR Arthrography, and Ultrasound in the Diagnosis of Rotator Cuff Tears: a Meta-Analysis. Am J Roentgenol. 2009;192(6):1701-7.
-
35Ahmad S, Haber M, Bokor DJ. The influence of intraoperative factors and postoperative rehabilitation compliance on the integrity of the rotator cuff after arthroscopic repair. J Shoulder Elb Surg. 2015;24(2):229-35.
-
36Nové-Josserand L, Saffarini M, Hannink G, Carrillon Y. Influence of pre-operative tear size and tendon retraction on repair outcomes for isolated subscapularis tears. Int Orthop. 2016;40(12):2559-66.
-
37Choi S, Kim MK, Kim GM, Roh YH, Hwang IK, Kang H. Factors associated with clinical and structural outcomes after arthroscopic rotator cuff repair with a suture bridge technique in medium, large, and massive tears. J Shoulder Elbow Surg. 2014;23(11):1675-81.
-
38Oh JH, Kim SH, Ji HM, Jo KH, Bin SW, Gong HS. Prognostic Factors Affecting Anatomic Outcome of Rotator Cuff Repair and Correlation With Functional Outcome. Arthroscopy. 2009 Jan;25(1):30-9.
-
39Kang JR, Gupta R. Mechanisms of fatty degeneration in massive rotator cuff tears. J Shoulder Elbow Surg. 2012;21(2):175-80.
-
40Shi LL, Boykin RE, Lin A, Warner JJP. Association of suprascapular neuropathy with rotator cuff tendon tears and fatty degeneration. J Shoulder Elbow Surg. 2014;23(3):339-46.
-
41Goutallier D, Postel JM, Bernageau J, Lavau L, Voisin MC. Fatty Muscle Degeneration in Cuff Ruptures. Clin Orthop Relat Res. 1994;NA;(304):78-83.
-
42Fuchs B, Weishaupt D, Zanetti M, Hodler J, Gerber C. Fatty degeneration of the muscles of the rotator cuff: assessment by computed tomography versus magnetic resonance imaging. J Shoulder Elbow Surg. 1999;8(6):599-605.
-
43Zanetti M, Gerber C, Hodler J. Quantitative assessment of the muscles of the rotator cuff with magnetic resonance imaging. Invest Radiol. 1998;33(3):163-70.
-
44Williams MD, Lädermann A, Melis B, Barthelemy R, Walch G. Fatty infiltration of the supraspinatus: a reliability study. J Shoulder Elbow Surg. 2009;18(4):581-7.
-
45Kissenberth MJ, Rulewicz GJ, Hamilton SC, Bruch HE, Hawkins RJ. A positive tangent sign predicts the repairability of rotator cuff tears. J Shoulder Elbow Surg. 2014 Jul;23(7):1023-7.
-
46Thomazeau H, Rolland Y, Lucas C, Duval JM, Langlais F. Atrophy of the supraspinatus belly Assessment by MRI in 55 patients with rotator cuff pathology. Acta Orthop Scand. 1996;67(3):264-8.
-
47Thomazeau H, Boukobza E, Morcet N, Chaperon J, Langlais F. Prediction of rotator cuff repair results by magnetic resonance imaging. Clin Orthop Relat Res. 1997;(344):275-83.
-
48Karzel RP, Snyder SJ. Magnetic resonance arthrography of the shoulder. A new technique of shoulder imaging. Clin Sports Med. 1993;12(1):123-36.
-
49Waldt S, Bruegel M, Mueller D, Holzapfel K, Imhoff AB, Rummeny EJ, Woertler K. Rotator cuff tears: assessment with MR arthrography in 275 patients with arthroscopic correlation. Eur Radiol. 2007 Feb;17(2):491-8.
-
50Huang T, Liu J, Ma Y, Zhou D, Chen L, Liu F. Diagnostic accuracy of MRA and MRI for the bursal-sided partial-thickness rotator cuff tears: a meta-analysis. J Orthop Surg Res. 2019;14(1):436.
-
51Liu F, Dong J, Shen WJ, Kang Q, Zhou D, Xiong F. Detecting Rotator Cuff Tears: A Network Meta-analysis of 144 Diagnostic Studies. Orthop J Sport Med. 2020;8(2):232596711990035.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Las lesiones del manguito rotador: ¿contingencia profesional o común?
- Roturas tendinosas del manguito rotador. Evaluación clínica y diagnóstico
- Epidemiología e historia natural de las roturas del manguito rotador
- Aplicación de entornos virtuales en el proceso de rehabilitación funcional del hombro: valoración de la satisfacción del paciente
- Disociación espinopélvica: cómo actuar y qué tener en cuenta
- Fracturas de escápula. Utilidad de la impresión tridimensional en la planificación preoperatoria. Presentación de un caso y revisión de la literatura
- Diagnóstico y manejo terapéutico del síndrome de impactación cubital
- Fractura vertebral, ¿aguda?
- Fracturas de tibia tras cirugía de rodilla. A propósito de 3 casos
- Lesión inestable en charnela dorsolumbar de columna reumática
- Colgajo eponiquial asociado a colgajo de avance en amputaciones distales de los dedos. A propósito de un caso
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.