Manejo de la artrosis en varo de tobillo
Introducción
La artrosis (OA) en varo del tobillo representa un reto terapéutico para el clínico independientemente de su posible asociación con un pie cavo-varo. La degeneración articular típicamente se relaciona con rigidez, dolor y restricción severa de la movilidad debido a la pérdida cartilaginosa en la superficie medial de la articulación tibioastragalina y la gotera medial(1). La artrosis en varo de tobillo se caracteriza por presentar una mala posición del astrágalo con una traslación medial, rotación en el eje longitudinal y/o una inclinación en varo(1). Esta mala alineación astragalina provoca que con el peso del individuo durante la bipedestación se aumente la presión articular en el compartimento medial, provocando así un insulto mayor al tejido cartilaginoso, empeorando la degeneración articular(1). En un estudio publicado por Valderrábano et al.(2), se afirmó que la mayoría de los pacientes con OA de tobillo tienen una mala alineación en varo de la articulación, independientemente de la causa de la degeneración. Además, otros autores han descrito que la alineación en varo es más bien un componente de una mala alineación multiplanar con componentes sagitales, que se pueden evaluar en la radiografía lateral(3,4,5).
Recientemente, la tomografía computarizada con carga ha demostrado que el tobillo varo es una deformidad coronal y axial; además, cuando la patología es severa, se constata que se incrementa la rotación interna del astrágalo(6).
Etiología y biomecánica de la deformidad en varo del tobillo y el retropié
Etiología
A diferencia de la patología degenerativa de rodilla o cadera, el tobillo rara vez presenta artrosis de manera primaria. Estudios clínicos y epidemiológicos han identificado que son las causas secundarias las que provocan la artrosis del tobillo, generalmente postraumáticas por fracturas(7,8), inestabilidad articular o ambas, frecuentemente asociadas a una deformidad en varo. La deformidad asociada a la artrosis de tobillo puede localizarse en la región supramaleolar, intraarticular y/o a nivel inframaleolar(7,8). Asimismo, las causas de la deformidad en varo se han dividido como de origen óseo, insuficiencia ligamentosa crónica, desbalance muscular o una combinación de las previas. Las patologías neurológicas tienen un papel importante en la causa de la deformidad en varo, ya que pueden iniciar como una deformidad flexible, que con el progreso del tiempo, se convierte en rígida, provocando así una alteración biomecánica importante que terminará por causar una degeneración articular con deformidad rígida (Tabla 1).
Biomecánica
Las deformidades en varo del tobillo y el pie cavo-varo son causadas por alguna alteración que puede estar presente en el retro-, medio- y/o antepié. Si la alteración se localiza en el retropié, como en el caso de la inestabilidad crónica lateral del tobillo, el astrágalo experimenta una rotación interna patológica y cierto grado de subluxación, teniendo como consecuencia una artrosis medial del tobillo, un varo del retropié y supinación del antepié. Este grado de deformidad puede limitar la capacidad de deambular a nuestros pacientes. Esta condición obliga al paciente a compensar con un metatarso primo flexus por una hiperactividad del peroneo largo. Al realizar esta modificación en la marcha, podemos observar que el paciente tiene una deformidad en varo del retropié pero mantiene el antepié plantígrado. Con el paso del tiempo, el músculo tibial posterior sobrepasa la actividad antagonista del peroneo corto y genera una completa disrupción de la biomecánica del pie. Si el origen de la deformidad se encuentra en el antepié (como en los casos de sobreactividad del peroneo largo con hiperflexión del primer metatarsiano), el retropié se ve obligado a la inversión.
Evaluación clínica
Todos los pacientes deben ser examinados descalzos en bipedestación y durante la marcha, y con todo el miembro inferior expuesto para valorar de manera integral los ejes y alguna otra deformidad de la extremidad.
La alineación y las posibles deformidades del tobillo, retro-, medio- y antepié son evaluadas con la inspección. A la palpación, el clínico se debe enfocar en la identificación de puntos de dolor en la región del complejo ligamentoso medial y lateral, trayectos tendinosos, línea articular y articulación subastragalina y Chopart. La función muscular se debe valorar de manera cuidadosa, cualquier tipo de atrofia o aumento de la tensión del tendón de Aquiles o flexores de los dedos, tibial posterior o flexor hallucis longus se debe tener en cuenta. A continuación, la estabilidad del tobillo y el retropié es evaluada mediante maniobras manuales. Después, se valorará el arco de movilidad del tobillo (flexión plantar y dorsal), junto con la inversión y la eversión del retropié. Finalmente, el estado neurovascular debe ser considerado, con especial atención a la función del nervio tibial.
Estudios de imagen
Los estudios radiológicos necesarios incluyen las radiografías convencionales en carga: la dorsoplantar y lateral del pie, la proyección de mortaja del tobillo (anteroposterior con 20° de rotación interna) y la proyección de Saltzman para la alineación del retropié. Además, un eje mecánico es de gran utilidad en caso de deformidades en cualquier parte de la extremidad inferior. La tomografía computarizada con carga permite entender de mejor manera cada caso de manera individual, valorar la calidad ósea y la identificación de quistes óseos. La resonancia magnética permite evaluar de mejor manera los tejidos blandos, como los músculos y sus tendones(9).
Manejo conservador
La terapia conservadora no quirúrgica puede ser considerada en casos en los que la causa es una deformidad en varo flexible que tiene como causa una patología ligamentosa. Esta terapia se debe continuar durante un mínimo de 6 meses. En caso de presencia de deformidades posturales o mecánicas, la terapia conservadora se ve severamente limitada, ya que no tiene el poder de corregir deformidades rígidas e inevitablemente falla de manera temprana(10)
Analgesia
Los antiinflamatorios no esteroideos (AINE) orales proporcionan una solución temprana fiable en la resolución del dolor provocado por la artrosis de tobillo. Las inyecciones intraarticulares de ácido hialurónico (HA) continúan siendo una terapia ampliamente utilizada. Distintos estudios han demostrado mejoría del dolor durante la marcha posterior a la inyección intraarticular de HA, lo que puede ser de especial utilidad para pacientes atletas que desean continuar la actividad deportiva(11,12).
Fisioterapia
La terapia física ha demostrado mejorar la inestabilidad funcional, la propiocepción y la función peronea (fuerza de eversión). Se ha probado claramente en la literatura que la integración de programas de ejercicio con fortalecimiento, estiramiento y actividades aeróbicas disminuye el dolor e incrementa la función muscular(13,14).
Ortesis
Las ortesis y soportes prefabricados pueden reducir la severidad y la frecuencia de esguinces de tobillo en pacientes con inestabilidad crónica. Las terapias de cintas adhesivas (tapping) también pueden incrementar la estabilidad. Las ortesis pueden ayudar a la elongación del tríceps sural. Por otro lado, la modificación del calzado puede incrementar el soporte; así, los zapatos con suela de mecedora, por ejemplo, logran disminuir el dolor en algunos pacientes, al reducir el estrés articular sobre el tobillo(11).
Plantillas
El objetivo primario de las plantillas personalizadas es la redistribución de peso para disminuir el estrés sobre las regiones dolorosas del pie, así como proporcionar soporte al arco longitudinal medial del pie.
Tratamiento quirúrgico en varo del tobillo
Si la terapia conservadora falla, el siguiente paso a seguir es el manejo quirúrgico. El objetivo de todo procedimiento quirúrgico es obtener un pie funcional plantígrado, estable, libre de dolor. Para lograr estos objetivos en un tobillo con deformidad en varo, el reconocimiento de las deformidades asociadas es de vital importancia; estas son la inestabilidad lateral crónica, varo del retropié, artrosis de la articulación subastragalina, desbalances musculares (tibial posterior, peroneo largo), mala alineación del antepié, deformidades de los dedos, acortamiento del tendón de Aquiles, alteraciones en la rodilla y patologías ortopédicas contralaterales.
Procedimientos extraarticulares
Osteotomía supramaleolar (SMOT)
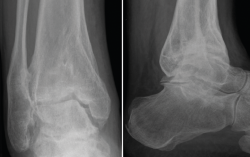
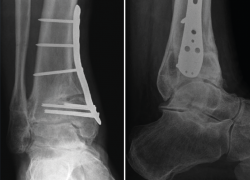
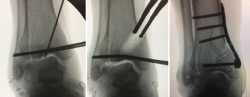
La meta de la SMOT es la reconstitución o modificación del eje del tobillo para modificar la carga articular y, de esta manera, disminuir o retrasar la progresión de la lesión al cartílago articular(15,16,17,18). Dependiendo de los grados necesarios para la corrección, la osteotomía puede ser conformada por una cuña de apertura medial (Figuras 1 y 2) o, si se requieren > 10° de corrección o una sindesmosis fusionada, una cuña de cierre lateral para evitar una discrepancia de longitud importante(19). Cualquiera que sea la técnica, suele incluirse osteotomía del peroné en ambos casos. Si el peroné tiene claramente una longitud mayor a la fisiológica, restaurar la posición neutra del astrágalo resulta imposible. Knupp et al.(20) realizaron una modificación a la clasificación de la artrosis en varo de tobillo mediante la adición de un algoritmo de tratamiento para los procedimientos extraarticulares. Esta nueva clasificación permite categorizar los distintos tipos de artrosis de tobillo en varo y facilita la decisión terapéutica, especialmente cuando una SMOT aislada resulta insuficiente. Por otra parte, se puede añadir a este procedimiento una osteotomía intraarticular (plastia de pilón tibial o plafonplastia) si se observa persistencia de la inclinación astragalina por artrosis unicompartimental (Figura 3).
Esta técnica conjunta fue descrita por Hinterman et al.(21), quienes demostraron resultados favorables tras un seguimiento de 5,9 años. Otros procedimientos adicionales en caso de deformidad del retropié o inestabilidad ligamentosa deben ser igualmente considerados(10).
Los parámetros que deben ser cuidadosamente evaluados en el periodo preoperatorio son la deformidad en varo en el plano coronal, el ángulo medial de la superficie articular distal de la tibia para identificar deformidades supramaleolares, la inclinación astragalina en el plano coronal para las alteraciones intraarticulares y la medición cuantitativa (momento calcáneo) de la deformidad del retropié en el plano coronal.
Indicaciones y contraindicaciones para la osteotomía supramaleolar
La principal indicación para SMOT es la deformidad supramaleolar en varo con ligera o moderada alteración del compartimento lateral y central de la articulación tibioastragalina. Además, este procedimiento puede ser de utilidad en los casos de artrosis severa, como un primer abordaje para la corrección del eje previo a la artrodesis o reemplazo de tobillo, facilitando el procedimiento y, por lo tanto, mejorando el resultado.
Por el contrario, las contraindicaciones son: los pacientes con artrosis severa global (afectación de toda la articulación), los pacientes negligentes con la terapia física (es compleja y se requiere un largo periodo sin carga), los pacientes que buscan una absoluta resolución del dolor y aquellos que tienen expectativas inalcanzables.
Procedimientos intraarticulares
Artrodesis de tobillo
La artrodesis de tobillo sigue siendo, en la actualidad, el procedimiento quirúrgico más común para el manejo de la OA de tobillo. Como todos los procedimientos quirúrgicos, el objetivo es obtener un pie estable, plantígrado y libre de dolor. La alineación óptima para lograr estos objetivos es una flexión plantar/dorsal de 0°, valgo de 5° del retropié, 10° de rotación externa y un desplazamiento posterior del astrágalo respecto al borde anterior de la tibia de 0-10 mm(22,23). La fusión del tobillo tiene como consecuencia un incremento del gasto energético del 3% y puede alcanzar una marcha con el 90% de eficiencia durante la marcha normal(24).
En casos de deformidad severa en varo, esta debe ser reconocida y corregida de manera preoperatoria, ya que la persistencia de la alineación en varo es un factor de riesgo para la pseudoartrosis de la fusión(25). El varo provoca un bloqueo de la articulación mediotarsiana durante la etapa de despegue de la marcha, por lo que se genera una sobrecarga compensatoria en la región lateral del antepié(26). Distintos abordajes se han descrito para la fusión de tobillo: abordaje anterior, lateral transperoneo, miniartrotomía medial y lateral, artroscópico o abordaje posterior, siendo los más comunes los dos primeros. El mejor abordaje debe tener en cuenta el “ápex” de la deformidad y el estado de los tejidos blandos, así como la necesidad de extender o realizar otros abordajes para procedimientos adicionales, siempre manteniendo un puente cutáneo para reducir el riesgo de necrosis.
Indicaciones para la artrodesis de tobillo
Respecto al manejo de la patología degenerativa de tobillo, es importante aclarar las diferencias en las indicaciones de la artrodesis respecto a los procedimientos extraarticulares o el reemplazo total de tobillo.
Estas indicaciones son:
- Trabajos pesados y paciente altamente activo.
- Deformidad en varo severa.
- Inestabilidad severa de tobillo.
- Infección previa de tobillo.
- Reserva ósea disminuida, osteoporosis severa.
- Necrosis severa del astrágalo.
- Deformidades severas del tobillo o retropié por problemas neuromusculares.
- Pie de Charcot.
- Problema de cobertura de los tejidos blandos.
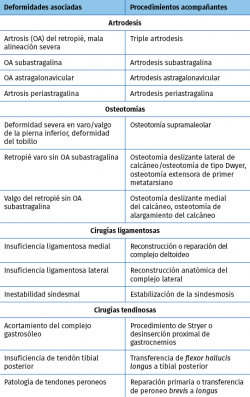
Procedimientos acompañantes a la artrodesis de tobillo
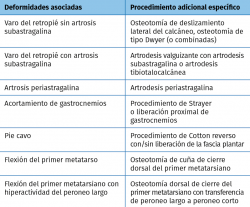
Para lograr un tratamiento exitoso del tobillo con deformidad en varo, es necesario realizar un diagnóstico adecuado de patologías o enfermedades concomitantes como la inestabilidad lateral crónica del tobillo, varo del retropié, artrosis subastragalina, musculatura hiperactiva como el tibial posterior o peroneo largo, mala alineación del antepié y dedos menores, acortamiento del complejo gastrosóleo, alteraciones en la rodilla o alteraciones en el pie contralateral.
La Tabla 2 expone algunos de los procedimientos adicionales a la artrodesis que se pueden realizar para el manejo de la OA de tobillo.
Prótesis total de tobillo (PTT)
En las últimas décadas, el reemplazo total de tobillo se ha convertido en una opción terapéutica válida en pacientes con artrosis severa de tobillo(27,28,29). Sin embargo, la controversia sobre las indicaciones precisas de este manejo aún persiste, especialmente en tobillos con deformidades en el plano coronal(30,31). Estas aseveraciones son particularmente ciertas en los pacientes con deformidad en varo, donde el astrágalo tiene una inclinación en varo dentro de la mortaja debido a una contractura ligamentosa medial y un complejo lateral insuficiente. Durante la bipedestación la transmisión de la carga se encuentra en el centro. Las fuerzas que actúan sobre la articulación se incrementan por la activación del tríceps sural, convirtiéndose así en una fuerza deformante(32).
Indicaciones y contraindicaciones para la artroplastia total de tobillo
La principal indicación para la PTT es la artrosis severa sintomática del tobillo provocada por cualquier causa, como la postraumática, degenerativa o reumática, con suficiente stock o reserva ósea, sin mala alineación del retropié y complejos ligamentosos competentes. Se pueden encontrar también otras indicaciones adicionales, como la necrosis avascular parcial del astrágalo, conversión de una artrodesis a una PTT o revisión de una PTT previa.
Las principales contraindicaciones del reemplazo de tobillo son un stock óseo insuficiente, osteoporosis severa, infección activa, insuficiencia vascular, patología neuromuscular severa, tejidos blandos inadecuados, pie de Charcot, artrodesis previa de tobillo con resección maleolar, pacientes sin madurez esquelética, obesidad mórbida y alta demanda física.
Procedimientos acompañantes
La mala alineación en varo puede ser corregida de manera intraoperatoria mediante las osteotomías necesarias para la implantación de la prótesis; sin embargo, hay limitaciones importantes. Los procedimientos adicionales para obtener un adecuado balance articular buscan corregir el eje de carga del tobillo y el retropié; estos consisten principalmente en osteotomías. La mayoría de los procedimientos específicos acompañantes durante la implantación de un reemplazo articular de tobillo se mencionan en la Tabla 3.
Discusión
La artrosis de tobillo es en su mayoría de origen postraumático y una gran parte de la población afectada por esta patología es activa, deportista y joven, lo que aumenta indudablemente las expectativas sobre los resultados del tratamiento respecto a los pacientes que requieren un reemplazo de cadera o rodilla. En etapas tempranas de la artrosis de tobillo en varo de tobillo, con un cartílago relativamente preservado, la mejor opción de tratamiento es realizar un cambio en el eje de carga intraarticular de medial hacia lateral por medio de una osteotomía(17). Para identificar el origen de la deformidad, es decir, supramaleolar, intraarticular o inframaleolar, es clave contar con una evaluación detallada y, así, obtener un resultado más favorable. La SMOT puede retrasar la progresión del desgaste articular; sin embargo, hasta el 25% de los pacientes que se sometieron a este procedimiento invariablemente progresaron a un estadio más avanzado de OA en un corto o mediano plazo(32). En un estudio prospectivo realizado por Krähenbühl et al.(33) se mostró que, de 99 pacientes con OA de tobillo en varo, 17 fueron sometidos a un reemplazo o fusión de tobillo. Los factores de riesgo identificados para que la artrosis progrese tras una cirugía de realineación fueron la edad al momento de la cirugía y un estadio preoperatorio igual o mayor de 3b en la escala de Tanaka. Se ha descrito también que una inclinación tibioastragalina preoperatoria de más de 7° es un factor predictivo para un resultado insatisfactorio(34), así como una inclinación astragalina dentro de la mortaja y cambios degenerativos en la gotera medial, como ha sido descrito por Tanaka et al.(35). Por otro lado, se ha reportado un buen resultado a corto y mediano plazo tras la SMOT. Kim et al. realizaron un estudio retrospectivo donde se incluyeron 31 casos de SMOT de cuña de apertura medial; de estos, la mayoría reportó mejoría importante en dolor (7,1 ± 0,8/3,4 ± 1,3 en la escala visual analógica –EVA–), así como mejoría funcional (2,9 ± 4,0/83,1 ± 7,5 en la escala de la American Orthopaedic Foot and Ankle Society –AOFAS–) tras un periodo promedio de seguimiento de 13,2 ± 1,4 meses. Pangensert et al.(36) realizaron un estudio donde se incluyeron 35 pacientes a quienes se realizó una SMOT; los autores encontraron que el procedimiento logró posponer con éxito la artrodesis o el reemplazo articular en el 91% de los pacientes; sin embargo, reportan que no se debe esperar una desaparición completa del dolor debido a los cambios degenerativos preexistentes y a una corrección incompleta de la deformidad intraarticular.
La fusión o artrodesis de tobillo está indicada solamente si la terapia conservadora no logra mejorar el dolor y/o la rigidez articular. Los resultados de la fusión de tobillo en la articulación con deformidad en varo son poco consistentes. En la mayoría de los casos, se reportan resultados buenos y excelentes tras la fusión con fijación rígida con una adecuada indicación y tomando en cuenta las deformidades asociadas. Saltzman et al. realizaron una revisión de las fusiones no complicadas realizadas durante 11 años (215 artrodesis abiertas en 209 pacientes) y publicaron una tasa de fusión del 91%. Los mismos autores encontraron que era 2 veces más probable que ocurriera una pseudoartrosis si había una deformidad en varo preoperatoria(37). Sam y Wood publicaron una serie de 25 tobillos en 23 pacientes con una artrosis severa con deformidad en varo o valgo > 20°; a todos los pacientes se les practicó una fusión de tobillo a través de un abordaje anterior. El valor preoperatorio promedio de la escala funcional de la AOFAS fue de 25 (11-39), con una progresión postoperatoria a un valor de 43,5 (31-58). La tasa de consolidación fue del 95% y se logró una corrección de la deformidad hasta 5° de alineación neutral(38). La artrodesis artroscópica puede ser utilizada para corregir deformidades severas en el plano coronal. Winston et al.(39) realizaron artrodesis artroscópica en una serie de 105 tobillos con una alteración preoperatoria de la alineación en el plano coronal (> 20°); los autores reportan resultados buenos o excelentes en 83 de los pacientes con una tasa de consolidación del 92,4%.
Recientemente, la literatura ha comenzado por dejar atrás el concepto de artrodesis de tobillo como estándar de tratamiento, en gran parte gracias a las mejoras en los diseños de artroplastia total de tobillo(40). La artroplastia de tobillo ofrece algunas ventajas sobre la artrodesis de tobillo, como la reconstitución del arco de movimiento, la mejoría de la marcha y la reducción del estrés producido en la articulación subastragalina y la de Chopart. Richman et al. realizaron un estudio funcional comparativo entre los pacientes con prótesis de tobillo (n = 62) y los pacientes con fusión articular (n = 51). Con un seguimiento mínimo de 2 años, en el estudio reportaron que el 92% de los pacientes con reemplazo articular pudieron regresar a las actividades laborales, mientras que solo lo lograron el 88% de los pacientes con artrodesis. En el grupo de prótesis de tobillo hubo una mejoría significativa en el dolor; por otro lado, los pacientes con artrodesis reportaron una disminución importante en la funcionalidad cotidiana. En general, los pacientes con reemplazo articular mostraron una mayor satisfacción en comparación con los pacientes con artrodesis de tobillo(41). Hintermann et al. publicaron sus resultados sobre una cohorte de 1.244 artroplastias de tobillo; de estas, 140 tenían un varo preoperatorio del retropié asociado a una inclinación en varo de la mortaja de al menos 5°. Se observó un incremento en el valor de la escala de la AOFAS de 37,2 preoperatorio a 76,6, con un promedio de 5,0 ± 3,4 años de seguimiento. Hubo mejoría en el dolor tras el procedimiento con una reducción a 1,8 (0-8) en la EVA de un valor de 6,2 (2-10) preoperatorio. Los rangos de movimiento del tobillo mejoraron de 29,6° (2-60°) preoperatorios a 32,7° (10-60°) postoperatorios(40). Finalmente, se deben reconocer y tratar las deformidades asociadas para obtener una adecuada alineación, requisito fundamental para una supervivencia del implante protésico.
Conclusiones
Muchas patologías pueden ser la causa o contribuir al desarrollo de una artrosis en varo del tobillo. Estas patologías deberían ser consideradas cuando se decida realizar algún tipo de intervención terapéutica. Contamos con un gran espectro de opciones de tratamiento, que van desde lo conservador hasta la reconstrucción quirúrgica. Aunque la terapia inicial siempre es el manejo conservador, esta puede resultar poco efectiva para el control de la sintomatología, lo que entonces deberá ser abordado mediante reconstrucciones quirúrgicas. La decisión para la selección de la intervención quirúrgica debe estar siempre basada en un abordaje diagnóstico integral de la artrosis de tobillo para poder llegar así un resultado óptimo.
Tablas
Figuras
Figura 2. Resultado del caso de la Figura 1 tras osteotomía supramaleolar de adición medial fijada con placa de titanio de bajo perfil (caso del Dr. Víctor Valderrábano).
Cita bibliográfica
Autores
Faisal Alsayel
Swiss Ortho Center. Schmerzklinik Basel. Swiss Medical Network. Basel, Switzerland
Jorge A Ávila
Swiss Ortho Center. Schmerzklinik Basel. Swiss Medical Network. Basel, Switzerland
Sergio Tejero
Departamento de Cirugía. Universidad de Sevilla
Coordinador de la Unidad de Pie y Tobillo del Hospital Universitario Virgen del Rocío de Sevilla
Profesor asociado en la Universidad de Sevilla
Vocal de Docencia e Investigación de la SEMCPT
Martin Wiewiorski
Departamento de Cirugía Ortopédica y Traumatología, Kantonsspital, Winterthur, Suiza
Mario Herrera Pérez
Unidad Docente Acreditada de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario de Canarias
Grupo de Investigación en Cirugía Ortopédica y Traumatología (GICOT). Universidad de La Laguna. Tenerife
Grupo de Investigación en Traumatología y Ortopedia. Universidad de La Laguna. Santa Cruz de Tenerife. Canarias
Hospital Universitario de Canarias. La Laguna. Tenerife
Tesorero de la SEMCPT
Facultad de Ciencias de la Salud. Universidad de La Laguna. Tenerife
Director de la Revista del Pie y Tobillo
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Nuestra Señora de Candelaria. La Laguna. Tenerife
Unidad Acreditada de Pie y Tobillo. HUC. Tenerife
Víctor Valderrábano
Department of Orthopaedic Surgery. University Hospital of Basel. Suiza
Referencias bibliográficas
-
1Ahn TK, Yi Y, Cho JH, Lee WC. A cohort study of patients undergoing distal tibial osteotomy without fibular osteotomy for medial ankle arthritis with mortise widening. J Bone Joint Surg Am. 2015;97(5):381-8.
-
2Valderrábano V, Horisberger M, Russell I, Dougall H, Hintermann B. Etiology of ankle osteoarthritis. Clin Orthop Relat Res. 2009;467(7):1800-6.
-
3Stufkens SA, van Bergen CJ, Blankevoort L, van Dijk CN, Hintermann B, Knupp M. The role of the fibula in varus and valgus deformity of the tibia: a biomechanical study. J Bone Joint Surg Br. 2011;93(9):1232-9.
-
4Horn DM, Fragomen AT, Rozbruch SR. Supramalleolar osteotomy using circular external fixation with six-axis deformity correction of the distal tibia. Foot Ankle Int. 2011;32(10):986-93.
-
5Takakura Y, Tanaka Y, Kumai T, Tamai S. Low tibial osteotomy for osteoarthritis of the ankle. Results of a new operation in 18 patients. J Bone Joint Surg Br. 1995;77(1):50-4.
-
6Kim JB, Yi Y, Kim JY, Cho JH, Kwon MS, Choi SH, Lee WC. Weight-bearing computed tomography findings in varus ankle osteoarthritis: abnormal internal rotation of the talus in the axial plane. Skeletal Radiol. 2017;46(8):1071-80.
-
7Horisberger M, Valderrábano V, Hintermann B. Posttraumatic ankle osteoarthritis after ankle-related fractures. J Orthop Trauma. 2009;23(1):60-7.
-
8Valderrábano V, Hintermann B, Horisberger M, Fung TS. Ligamentous posttraumatic ankle osteoarthritis. Am J Sports Med. 2006;34(4):612-20.
-
9Hintermann B. What the orthopaedic foot and ankle surgeon wants to know from MR Imaging. Semin Musculoskelet Radiol. 2005;9(3):260-71.
-
10Klammer G, Benninger E, Espinosa N. The Varus Ankle and Instability. Foot Ankle Clin. 2012;17(1):57-82.
-
11Schmid T, Krause FG. Conservative treatment of asymmetric ankle osteoarthritis. Foot Ankle Clin. 2013;18(3):437-48.
-
12Witteveen AG, Sierevelt IN, Blankevoort L, Kerkhoffs GM, van Dijk CN. Intra-articular sodium hyaluronate injections in the osteoarthritic ankle joint: effects, safety and dose dependency. Foot Ankle Surg. 2010;16(4):159-63.
-
13Valderrábano V, Steiger C. Treatment and prevention of osteoarthritis through exercise and sports. J Aging Res. 2010 Dec 6;2011:374653.
-
14Valderrábano V, von Tscharner V, Nigg BM, Hintermann B, Goepfert B, Fung TS, et al. Lower leg muscle atrophy in ankle osteoarthritis. J Orthop Res. 2006;24(12):2159-69.
-
15Barg A, Pagenstert GI, Horisberger M, Paul J, Gloyer M, Henninger HB, Valderrábano V. Supramalleolar osteotomies for degenerative joint disease of the ankle joint: indication, technique and results. Int Orthop. 2013;37(9):1683-95.
-
16Easley ME. Surgical treatment of the arthritic varus ankle. Foot Ankle Clin. 2012;17(4):665-86.
-
17Hintermann B, Knupp M, Barg A. Supramalleolar osteotomies for the treatment of ankle arthritis. J Am Acad Orthop Surg. 2016;24(7):424-32.
-
18Tanaka Y. The concept of ankle joint preserving surgery: why does supramalleolar osteotomy work and how to decide when to do an osteotomy or joint replacement. Foot Ankle Clin. 2012;17(4):545-53.
-
19Knupp M, Pagenstert G, Valderrábano V, Hintermann B. [Osteotomies in varus malalignment of the ankle]. Oper Orthop Traumatol. 2008;20(3):262-73.
-
20Knupp M, Stufkens SA, Bolliger L, Barg A, Hintermann B. Classification and treatment of supramalleolar deformities. Foot Ankle Int. 2011;32(11):1023-31.
-
21Hintermann B, Ruiz R, Barg A. Novel double osteotomy technique of distal tibia for correction of asymmetric varus osteoarthritic ankle. Foot Ankle Int. 2017;38(9):970-81.
-
22Buck P, Morrey BF, Chao EY. The optimum position of arthrodesis of the ankle. A gait study of the knee and ankle. J Bone Joint Surg Am. 1987;69(7):1052-62.
-
23Hefti FL, Baumann JU, Morscher EW. Ankle joint fusion: determination of optimal position by gait analysis. Arch Orthop Trauma Surg. 1980;96(3):187-95.
-
24Waters RL, Barnes G, Husserl T, Silver L, Liss R. Comparable energy expenditure after arthrodesis of the hip and ankle. J Bone Joint Surg Am. 1988;70(7):1032-7.
-
25Scranton PEJ, Fu FH, Brown TD. Ankle arthrodesis: a comparative clinical and biomechanical evaluation. Clin Orthop Relat Res. 1980;151:234-43.
-
26Muir DC, Amendola A, Saltzman CL. Long-term outcome of ankle arthrodesis. Foot Ankle Clin N Am. 2002;7:703-8.
-
27Barg A, Wimmer MD, Wiewiorski M, Wirtz DC, Pagenstert GI, Valderrábano V. Total ankle replacement - indications, implant designs, and results. Dtsch Arztebl Int. 2015;112(11):177-84.
-
28Daniels TR, Younger AS, Penner M, Wing K, Dryden PJ, Wong H, Glazebrook M. Intermediate-term results of total ankle replacement and ankle arthrodesis: a COFAS multicenter study. J Bone Joint Surg Am. 2014;96(2):135-42.
-
29Ryssman DB, Myerson MS. Total ankle arthroplasty: management of varus deformity at the ankle. Foot Ankle Int. 2012;33:347-54.
-
30Arangio G, Rogman A, Reed JF 3rd. Hindfoot alignment valgus moment arm increases in adult flatfoot with Achilles tendon contracture. Foot Ankle Int. 2009;30(11):1078-82.
-
31Trajkovski T, Pinsker E, Cadden A, Daniels T. Outcomes of ankle arthroplasty with preoperative coronal-plane varus deformity of 10 degrees or greater. J Bone Joint Surg Am. 2013;95(15):1382-8.
-
32Barg A, Saltzman CL. Single-stage supramalleolar osteotomy for coronal plane deformity. Curr Rev Musculoskelet Med. 2014;7(4):277-91.
-
33Krähenbühl N, Zwicky L, Bolliger L, Schädelin S, Hintermann B, Knupp M. Mid- to long-term results of supramalleolar osteotomy. Foot Ankle Int. 2017;38(2):124-32.
-
34Lee WC. Extraarticular supramalleolar osteotomy for managing varus ankle osteoarthritis, alternatives for osteotomy: how and why? Foot Ankle Clin. 2016;21(1):27-35.
-
35Tanaka Y, Takakura Y, Hayashi K, Taniguchi A, Kumai T, Sugimoto K. Low tibial osteotomy for varus-type osteoarthritis of the ankle. J Bone Joint Surg Br. 2016;88(7):909-13.
-
36Pagenstert GI, Hintermann B, Barg A, Leumann A, Valderrábano V. Realignment surgery as alternative treatment of varus and valgus ankle osteoarthritis. Clin Orthop Relat Res. 2007;462:156-68.
-
37Saltzman CL, Salamon ML, Blanchard GM, Huff T, Hayes A, Buckwalter JA, Amendola A. Epidemiology of ankle arthritis: report of a consecutive series of 639 patients from a tertiary orthopaedic center. Iowa Orthop J. 2005;25:44-6.
-
38Smith, Wood PL. Arthrodesis of the ankle in the presence of a large deformity in the coronal plane. J Bone Joint Surg Br. 2007;89(5):615-9.
-
39Winson IG, Robinson DE, Allen PE. Arthroscopic ankle arthrodesis. J Bone Joint Surg Br. 2005;87(3):343-7.
-
40Hintermann B, Ruiz R. Total Replacement of Varus Ankle. Foot Ankle Clin. 2019;24(2):305-24. Disponible en: http://dx.doi.org/10.1016/j.fcl.2019.02.005.
-
41Richman S, Rutherford T, Rearick T, Campbell JT, Cerrato R, Jeng C. Comparing Sports Activity Following Total Ankle Replacement Versus Ankle Arthrodesis. Foot Ankle Orthop. 2017;2(3):2473011417S000338.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Introducción
- Biomecánica de la artrosis asimétrica del tobillo. Posibilidades de Cirugía de Preservación Articular
- Diagnóstico y posibilidades de tratamiento conservador en la artrosis asimétrica del tobillo
- Manejo de la artrosis en varo de tobillo
- Posibilidades de cirugía de preservación del tobillo en valgo
- Papel de la artrodiastasis en la artrosis de tobillo
- Importancia de la estabilización del complejo lateral y medial en cirugía de preservación articular del tobillo. Posibilidades de tratamiento actual y papel de la artroscopia
- Manejo de la Pseudoartrosis y consolidación viciosa del peroné
- Posibilidades de cirugía de conservación articular del tobillo lejos del tobillo
- Potenciales complicaciones de la cirugía de preservación articular y sus soluciones
Más en PUBMED
Más en Google Scholar
Más en ORCID


La Monografía de Actualización de la SEMCPT está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.