Exploración física, diagnóstico por imagen y otras pruebas complementarias
Introducción
El pie cavo se caracteriza por un arco plantar aumentado, que en muchas ocasiones viene asociado a un varo del retropié. El diagnóstico se basa en la historia clínica y la exploración física, incluyendo la valoración de la huella plantar, junto con el estudio radiológico en carga. Existe una importante relación entre el pie cavo y los trastornos neuromusculares, por lo que la valoración neurológica debe formar parte del estudio diagnóstico de estos pacientes.
La adecuada evaluación clínica y radiológica de estos pacientes tiene como objetivo establecer el tipo y la gravedad de la deformidad, ya que nos permite identificar si se trata de una deformidad primaria del antepié o del retropié, lo cual es imprescindible para orientar un correcto tratamiento.
Clínica y anamnesis
Los pacientes con pie cavo acuden a consulta por dolor, alteraciones de la marcha y dificultad para el calzado; también suelen hacer referencia a la forma de su pie, con mucho arco plantar.
Algunos de estos pacientes son diagnosticados y tratados desde la infancia y es en estos casos donde es importante indagar sobre una posible etiología neurológica; otros pacientes presentan formas más sutiles, que son diagnosticadas en la tercera o cuarta década de la vida con una clínica más leve y sin patología neuromuscular como causante de la deformidad.
Las manifestaciones clínicas pueden ser diversas(1,2,3):
- Dolor localizado en el dorso del pie y el arco plantar.
- Metatarsalgia y hiperqueratosis plantares bajo la cabeza de los metatarsianos (MTT) y/o en el borde externo de la planta del pie.
- Deformidades digitales en garra, con dolor en el dorso de los dedos, pudiendo asociar hiperqueratosis y heridas por rozaduras.
- Dificultad para el calzado, con dolor y rozadura en las zonas de presión de prominencias óseas.
- Dolor en el talón y el Aquiles, así como sensación de calambre y rigidez en la pantorrilla.
- Dolor en el borde externo del pie y/o del tobillo. Esguinces de repetición con clínica de inestabilidad de tobillo. En pacientes que acuden a consulta con clínica de inestabilidad de tobillo y esguinces de repetición, debemos sospechar que pueda tratarse de un pie cavo sutil(4).
- Dolor referido en la rodilla.
- Alteraciones de la marcha, que pueden ser muy variables dependiendo del grado de deformidad y de si existe una afectación neurológica de base.
Durante la anamnesis, es importante indagar sobre la historia familiar de enfermedades neurológicas o deformidad en los pies, sobre todo si sospechamos de patología neuromuscular.
Exploración física
Podemos dividir la exploración física en 3 fases: tumbado/sentado, de pie y caminando, evaluando ambos pies por igual; sin olvidar realizar una exploración neurológica dentro de la evaluación rutinaria de estos pacientes(1,2,3,5).
Exploración de ambos pies en descarga: paciente tumbado o sentado
Comenzamos observando la forma y la simetría entre los pies, pudiendo encontrar disimetrías o diferencias en el tamaño de ambos pies en secuelas de zambo o poliomielitis.
Se aprecia un arco plantar acentuado con prominencia del dorso del pie y deformidades digitales en garra (hiperextensión de las articulaciones metatarsofalángicas y flexión de articulaciones interfalángicas, debido a la debilidad de la musculatura intrínseca de los dedos con mayor actividad de los tendones extensores frente a los flexores).
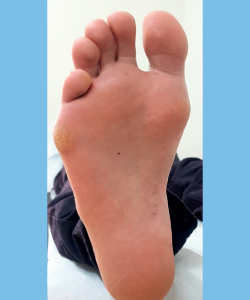
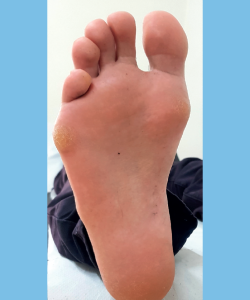
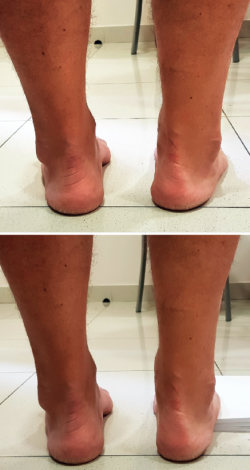
Se debe prestar atención a la presencia de hiperqueratosis o rozaduras: característicamente nos encontramos con hiperqueratosis plantar del segundo rocker o mixtas bajo la cabeza de los MTT primero y quinto predominantemente, y en el borde lateral del pie (Figura 1). En pacientes con pies zambos residuales podemos observar cicatrices de cirugías previas durante la infancia. También podemos encontrar cicatrices de traumatismos previos y atrofia muscular, como secuelas de un síndrome compartimental causante de la deformidad.
Se exploran puntos dolorosos, típicamente localizados sobre hiperqueratosis y en el borde externo del pie, por sobrecarga mecánica. En algunos pacientes se pueden producir fracturas de estrés en el cuarto y/o quinto MTT con dolor localizado a su palpación. Otros puntos de dolor son los sesamoideos por hiperpresión, región lateral del tobillo y retromaleolar en casos de inestabilidad o tendinopatía de los peroneos por distensión crónica.
Se debe explorar la movilidad pasiva de las diferentes articulaciones del pie, pues nos va a permitir diferenciar entre deformidades flexibles y rígidas o estructuradas, lo cual va a condicionar el tratamiento del paciente.
- Se explora la movilidad y la reductibilidad de las garras digitales utilizando el test de Kelikian o windlass invertido (la presión bajo la cabeza de los MTT corrige la deformidad en casos flexibles).
- Movilidad del arco plantar y articulación subtalar. Una articulación subtalar rígida nos puede hacer pensar en coaliciones tarsales o en la evolución hacia una artrosis articular, mientras que una articulación subtalar móvil se puede presentar con más frecuencia asociada a un cavo primario del antepié por flexión plantar del primer radio.
- No debemos olvidarnos de evaluar la estabilidad lateral del tobillo, por la frecuente asociación entre inestabilidad y varo del retropié. La flexión dorsal del tobillo se puede encontrar limitada por pinzamiento articular anterior o bien por un equinismo por retracción del sistema aquíleo-calcáneo-plantar. La movilidad pasiva del tobillo debe incluir la maniobra de Silfverskiöld para evaluar la presencia de un gemelo medial corto frente a un equinismo por contractura del tríceps sural en su conjunto. El acortamiento del gemelo medial actúa potenciando la flexión plantar del peroneo lateral largo frente al tibial anterior.
Por último, se debe realizar una exploración vascular y neurológica sensitivo-motora completa, incluyendo la fuerza de los diferentes grupos musculares, para lo cual es de utilidad la escala de Daniels o la escala del Medical Research Council (MRC); alternativamente, si disponemos de él, el dinamómetro de mano permite una medición objetiva de la fuerza muscular.
- Dorsiflexores del pie: tibial anterior, extensor largo de los dedos y extensor largo del extensor largo del primer dedo.
- Plantarflexores: tríceps sural y tibial posterior. Flexor largo de los dedos.
- Pronadores: músculos peroneos lateral largo y corto.
- Supinadores: tibial posterior.
En pacientes con enfermedades neuromusculares podemos encontrar un desbalance entre los diferentes grupos musculares agonistas y antagonistas. Los pacientes con enfermedad de Charcot-Marie-Tooth suelen presentar debilidad de los tendones peroneos y tibial anterior dando lugar a la deformidad característica en cavo varo, asociada con una atrofia de gastrocnemios.
Exploración en carga, con el paciente en bipedestación
En bipedestación, con los pies separados y paralelos (buscar el paralelismo entre el borde medial del primer MTT de ambos pies), se puede observar un aumento marcado del arco plantar, con un primer metatarso aducto, prominencia dorsolateral del extensor corto de los dedos (EDB) y deformidades digitales en garra, incluido el primer dedo. El primer dedo se puede encontrar pronado y con excesiva flexión plantar en los pacientes con un cavo anterior.
Son 3 las maniobras de exploración que nos ayudan durante el proceso diagnóstico de estos pacientes:
- De frente al paciente, valoramos el signo de peek-a-boo, que pone de manifiesto una deformidad de cavo sutil; este signo es positivo cuando el borde medial del calcáneo es visible cuando miramos el pie desde el frente(6). Podemos encontrarnos ante un falso positivo en pacientes con abundante almohadilla grasa en el talón o con aducto marcado de los MTT que rotan externamente su cadera para mantener los pies en paralelo durante la bipedestación; también puede ser un falso positivo en caso de torsión tibial externa(7).
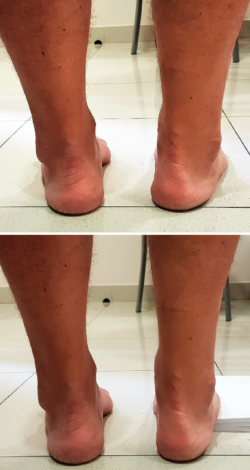
- En bipedestación y colocándonos detrás del paciente, valoramos la alineación del retropié (5° de valgo en condiciones normales entre el eje del talón y el eje longitudinal de la tibia). En pacientes con varo del retropié, encontramos el talón en una posición medial respecto al eje longitudinal de la tibia.
En aquellos pacientes con una alineación en varo del retropié, debemos realizar el test de Coleman (Figura 2): se coloca un bloque de 2,5 cm de altura en el borde externo del pie, dejando libres los dedos y buscando el apoyo del primer MTT sobre el suelo; la corrección del varo del retropié hacia un valgo fisiológico nos indica que estamos ante una deformidad flexible, que viene dada por una excesiva flexión plantar del primer MTT (cavo anterior). Si el varo del retropié no se corrige con el test de Coleman, se confirma que estamos ante un cavo rígido posterior.
Exploración de la marcha
Es imprescindible observar la deambulación de estos pacientes. Las alteraciones de la marcha pueden ser muy diferentes dependiendo del grado de deformidad y la patología neuromuscular concomitante.
Es habitual encontrar una marcha en equino, con ausencia del primer rocker de la marcha. Los pacientes con enfermedad de Charcot-Marie-Tooth presentan una marcha característica con inicio del apoyo por el antepié seguido de un apoyo del borde externo y el talón para realizar después el despegue del antepié. En los casos severos el talón no alcanza a hacer contacto con el suelo y los pacientes caminan con marcha en estepaje con flexión exagerada de cadera y rodilla durante la fase de balanceo.
En pacientes que presentan un pie cavo severo sintomático y progresivo, en caso de asimetrías entre ambos lados o cuando existen antecedentes familiares de pies cavos o enfermedades neurológicas en pacientes jóvenes, debemos solicitar la valoración por neurología.
Pruebas complementarias
Las pruebas complementarias nos ayudan a identificar y completar el estudio de la deformidad, pero en ningún caso sustituyen a unas buenas historia clínica y exploración física. También son útiles para orientar y planificar el tratamiento, y cuantificar el grado de corrección en caso de tratamiento quirúrgico. En la mayoría de los casos, los estudios de radiología simple son suficientes y solo en casos seleccionados, con deformidades rígidas o secuelas de cirugías previas, se requieren pruebas complementarias como tomografía computarizada (TC), resonancia magnética (RM) o gammagrafía(1,3,5).
Aquellos pacientes en los que se sospecha una enfermedad neurológica de base requieren la valoración por neurología, que puede completar el estudio con pruebas como electromiografía, RM de la columna vertebral e, incluso, biopsia muscular o nerviosa(1).
Estudio de la huella plantar
La imagen proyectada con el podoscopio muestra una huella plantar con apoyo principalmente sobre el talón y MTT, con menor apoyo sobre el borde externo del pie. En los casos más severos, el apoyo se realiza en exclusiva sobre el antepié.
Otros métodos para el estudio de la huella plantar son el fotopodograma y la baropodometría electrónica.
Estudio radiográfico. Radiografías (Rx) en carga de pie y tobillo (anteroposterior y lateral) y Rx axial del calcáneo
Las Rx simples son la herramienta más importante para confirmar el diagnóstico y caracterizar la deformidad (anterior, posterior o mixta), para orientar y planificar el tratamiento quirúrgico.
En la Rx anteroposterior en carga del pie, vemos un metatarso aducto y la distancia entre las diáfisis de los MTT aparece disminuida, debido a la posición en supinación del antepié(1,5).
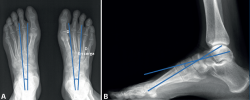
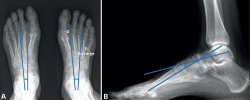
- En el pie cavo, los huesos del calcáneo y el astrágalo se presentan más paralelos entre sí. El ángulo de divergencia talocalcáneo anteroposterior o ángulo de Kite (Figura 3A), formado entre el eje longitudinal de ambos huesos, se muestra con valores más próximos a 0° (20-40° en condiciones normales) y, si nos fijamos en el eje longitudinal del astrágalo, este mantiene una dirección lateral al primer MTT (en un pie plantígrado no patológico el eje longitudinal del astrágalo se superpone al eje longitudinal del primer radio, así como el eje longitudinal del calcáneo con la base del cuarto MTT).
- El ángulo de cobertura talonavicular sirve para valorar el varo del retropié y el aducto del antepié. Se calcula trazando la intersección entre las líneas perpendiculares a la superficie articular del astrágalo y navicular. La cobertura talonavicular es mayor en pies cavos y valores por encima de 7° nos indican un aducto del antepié.
En Rx lateral en carga del pie y tobillo, los puntos de referencia y medidas angulares que debemos tener en cuenta son:
- La base del quinto MTT se encuentra más próxima al nivel del suelo que la cuña medial (en condiciones normales ambas estructuras se encuentran aproximadamente al mismo nivel, considerándose normales distancias de hasta 13 mm entre ambas estructuras).
- El seno del tarso se ve redondeado, la cúpula astragalina aplanada y el peroné se presenta en una posición retrasada respecto a la tibia; todo ello signos de que nos encontramos ante un varo del retropié con una rotación tibial externa secundaria.
- El ángulo de Meary (Figura 3B), formado entre el eje longitudinal del astrágalo y el eje longitudinal del primer MTT, es próximo a 0° (en condiciones normales: 0-5°); en pacientes con pie cavo anterior, con excesiva flexión plantar del primer radio, encontramos valores por encima de los 5°. Cuando el ángulo es entre 5 y 10° hablamos de pie cavo sutil y por encima de 20° estamos ante un cavo severo(8).
- El ángulo de Moreau-Costa-Bartani, formado de la unión entre el punto más bajo del calcáneo, el punto más bajo de la cabeza del astrágalo y el punto más bajo de la cabeza del primer MTT. Valores menores de 120-130° son indicativos de pie cavo. El ángulo de Hibb (140°), formado por la intersección de los ejes longitudinales del calcáneo y el primer MTT, sirve para localizar el ápex de la deformidad.
- El ángulo de inclinación del calcáneo está formado entre la línea del nivel del suelo y la superficie plantar del calcáneo (22° en condiciones normales). Valores por encima de 30° nos indican que estamos ante un cavo de retropié o cavo posterior.
- El ángulo talocalcáneo lateral (intersección entre el eje longitudinal del astrágalo y calcáneo) presenta valores por debajo de 25° cuando existe un paralelismo en los huesos del retropié, característico de pacientes con secuelas de pie zambo.
En la Rx anteroposterior del tobillo en carga, en los casos de larga evolución, podemos encontrarnos una alineación en varo del astrágalo dentro de la mortaja tibioperonea(1,5).
Las proyecciones de Saltzman o de Coby son proyecciones axiales del calcáneo que permiten ver la interlínea del tobillo y establecer la relación tibiotalocalcánea, lo cual es útil para valorar el varo del retropié respecto al tobillo. Cuanto mayor sea la longitud de la tibia visible en la Rx, hay menor riesgo de sobrestimar el varo del calcáneo(1,5).
Tomografía computarizada
Las imágenes de TC están indicadas fundamentalmente en aquellos casos de deformidad rígida o estructurada (que no se corrigen con el test de Coleman) y nos sirven para identificar coaliciones tarsales y cambios degenerativos articulares y posibles fracturas de estrés en el quinto MTT; también sirve para la planificación quirúrgica.
Recientemente, se está extendiendo el uso de la TC en carga, que ayuda a precisar las relaciones óseas en las diferentes articulaciones del pie durante la carga de peso; además, sirve para valorar el grado de rotación tibial. El parámetro de medida mas utilizado es el offset entre el pie y el tobillo, que determina la alineación del retropié tomando como referencia la proyección sobre el suelo del centro del tobillo en relación con la línea media del pie y permite discernir entre una alineación normal, en varo o en valgo(9).
Resonancia magnética
El estudio con RM tiene utilidad a la hora de identificar lesiones concomitantes como puede ser la inestabilidad lateral de tobillo, la patología de tendones peroneos incluyendo tendinosis y rotura, así como lesiones osteocondrales articulares en el tobillo(1,5).
Conclusiones
El pie cavo es una deformidad compleja y un diagnóstico adecuado es fundamental para su correcta clasificación y su tratamiento. Para ello, la exploración física protocolizada es imprescindible y las exploraciones de radiología simple en carga son el pilar sobre el que se fundamenta el diagnóstico.
Cita bibliográfica
Autores
Ana Abarquero Diezhandino
Unidad de Pie y Tobillo. Hospital Universitario Fundación Jiménez Díaz. Madrid
Hospital Universitario 12 de Octubre. Madrid
Complejo Hospitalario Quirónsalud Ruber Juan Bravo. Madrid
Elena Vacas Sánchez
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario 12 de Octubre. Madrid
Complejo Hospitalario Quirónsalud Ruber Juan Bravo. Madrid
Referencias bibliográficas
-
1Akoh CC, Phisitkul P. Clinical Examination and Radiographic Assessment of the Cavus Foot. Foot Ankle Clin. 2019;24(2):183-93.
-
2González Casanova JC. Pie cavo. En: Viladot A, Viladot R (eds.). 20 lecciones sobre patología del pie. Barcelona: Mayo; 2009. pp. 69-82.
-
3Rosenbaum AJ, Lisella J, Patel N, Phillips N. The cavus foot. Med Clin North Am. 2014;98:301-12.
-
4Chilvers M, Manoli A. The Subtle Cavus Foot and Association with Ankle Instability and Lateral Foot Overload. Foot Ankle Clin. 2008;13:315-24.
-
5Vilá y Rico J, Mellado Romero MA, Sánchez Morata E, Abarquero Diezhandino A. Pie cavo varo. En: Gil Santos L, Llusá Pérez M, Díaz Fernández R, Knörr Jiménez J. Tratado COT. Pie y tobillo. España: Marbán; 2022. pp. 362-8.
-
6Beals TC, Manoli A. The ‘peek-a-boo’ heel sign in the evaluation of hindfoot varus. Foot. 1996;6:205-6.
-
7Manoli A, Graham B. The Subtle Cavus Foot, “the Underpronator,” a Review. Foot Ankle Int. 2005;26:256-63.
-
8Paulos L, Coleman SS, Samuelson KM. Pes cavovarus. Review of a surgical approach using selective soft-tissue procedures. J Bone Joint Surg Am. 1980 Sep;62(6):942-53.
-
9Zhang JZ, Lintz F, Bernasconi A, Zhang S. 3D Biometrics for Hindfoot Alignment Using Weightbearing Computed Tomography. Foot Ankle Int. 2019;40:720-6.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Introducción
- Etiopatogenia y clasificación del pie cavo
- Biomecánica del pie cavo varo
- Exploración física, diagnóstico por imagen y otras pruebas complementarias
- Manejo conservador. ¿Qué debe saber el traumatólogo?
- Osteotomías en pie cavo varo
- Procedimiento de artrodesis
- Procedimientos sobre partes blandas y manejo de la patología del antepié
- Consideraciones especiales en el tratamiento del pie cavo varo neurológico
- Desalineaciones tibiotalares supra- e inframaleolares en varo
- ¿Tienen cabida la fijación externa circular y la prótesis de tobillo en el tratamiento del pie cavo varo?
- Conclusiones y algoritmo de diagnóstico y tratamiento del pie cavo varo
Más en PUBMED
Más en Google Scholar
Más en ORCID


La Monografía de Actualización de la SEMCPT está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.