Introducción
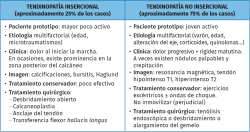
El término tendinopatía aquílea implica la degeneración o el fallo de curación del tendón como respuesta ante un proceso inflamatorio. Aunque la etiología es en muchos casos multifactorial, uno de los factores implicados es el acortamiento del sistema gastrocnemio(1,2,3) con una consecuente contractura en equino y distribución anómala de la carga. Se clasifica en tendinopatía insercional y no insercional atendiendo a la localización anatómica de la lesión (Tabla 1).
Mientras que la tendinopatía insercional se produce en la propia inserción del tendón en la tuberosidad mayor del calcáneo, la tendinopatía no insercional se origina a entre 2 y 6 cm de la inserción distal en una región anatómica de relativa hipovascularidad(4) y, por ende, más propensa a sufrir lesiones.
La evolución natural(5,6) que experimentan los tendones tras sufrir una lesión inicial implica una serie de fases: en primer lugar, se produce una etapa de inflamación aguda que dura unos 5-7 días; le sigue una etapa proliferativa con producción de colágeno y neovasos que dura unas 3 semanas; y, por último, la etapa de remodelado de los fibroblastos y los factores de crecimiento endotelial vascular, que puede durar hasta 12 meses. La tendinopatía implica la alteración de alguna de las fases de curación.
Asimismo, está descrito un aumento de la sensibilización de los sistemas nerviosos central y periférico en la tendinopatía aquílea, con aumento de neurotransmisores y mediadores como sustancia P y glutamato, que provocan un incremento de la sensibilidad de los receptores nociceptivos.
Tendinopatía insercional
Es aquella que se origina desde la inserción del tendón hasta 2 cm y asocia clínica de dolor al iniciar la marcha. En ocasiones, es posible observar una prominencia en la parte posterior y lateral del calcáneo. Los cambios degenerativos tales como la proliferación grasa y la pérdida de la estructura fibrosa en la zona insercional del tendón con el consecuente aumento de su grosor son el rasgo distintivo de esta patología. El tratamiento conservador, a pesar de constituir el primer escalón terapéutico, resulta poco efectivo; los ejercicios excéntricos son menos efectivos que en la tendinopatía no insercional y las ondas de choque parecen ser efectivas en el grupo de pacientes con alta actividad deportiva(7).
En la literatura existen pocas revisiones que lleven a cabo estudios comparativos con otras técnicas quirúrgicas para el tratamiento de la tendinopatía insercional. La mayoría presentan un grado de recomendación insuficiente.
Tratamiento quirúrgico de la bursitis retroaquílea
La bursitis superficial responde de manera eficaz al tratamiento conservador y suele tratarse de un proceso que remite espontáneamente. Para aquellos casos recalcitrantes, el tratamiento quirúrgico de elección es la exéresis abierta.
Tratamiento quirúrgico de la bursitis retrocalcánea
La técnica quirúrgica habitualmente empleada en pacientes con bursitis retrocalcánea es la calcaneoplastia mediante osteotomía de la tuberosidad posterior del calcáneo y resección de la bursa y el tejido sinovial. Asimismo, esta técnica se puede realizar de forma endoscópica(8) con resultados excelentes específicamente en pacientes con aumento de la tuberosidad posterosuperior del calcáneo.
Tratamiento quirúrgico de la tendinopatía insercional
La técnica principal que presenta un grado de recomendación B(9) es la cirugía abierta de desbridamiento y descompresión tendinosa, con un resultado postoperatorio generalmente favorable y una tasa descrita de complicaciones del 20%(10). La transferencia del tendón flexor hallucis longus se emplea en aquellos pacientes con degeneración severa del tendón de Aquiles, generalmente en mayores de 50 años(11). En pacientes con un ángulo de inclinación del calcáneo mayor de 20° está indicado realizar osteotomía de Zadek(12), en la que se logra acortar el calcáneo y reducir la tensión en la inserción aquílea. Aunque el alargamiento proximal del gastrocnemio medial es una técnica quirúrgica útil y segura, la evidencia científica publicada hasta el momento es aún escasa para recomendar su uso en la tendinopatía insercional.
Tendinopatía no insercional
Se produce a entre 2 y 6 cm de la inserción distal del tendón en la región anatómica hipovascular anteriormente mencionada. El paciente presenta rigidez matutina e inicio del dolor de forma progresiva. A diferencia de la tendinopatía insercional, el tratamiento conservador presenta mejoría clínica en hasta el 80% de los pacientes(13,14), destacando como primera línea de tratamiento los ejercicios excéntricos sobre la musculatura del tríceps sural. En esta patología la inmovilización no presenta ventajas y sí los riesgos intrínsecos a ella.
Tratamiento quirúrgico de la tendinopatía no insercional
El alargamiento del gastrocnemio está indicado en pacientes con acortamiento gemelar constatado mediante test de Silfverskiöld positivo. La cirugía de desbridamiento y descompresión se puede emplear en pacientes con tendinopatía difusa para liberar nódulos, neovasos y adherencias, y se puede realizar de forma preferentemente endoscópica o abierta.
Indicación quirúrgica
En torno al 30% de los pacientes con tendinopatía aquílea precisa tratamiento quirúrgico a lo largo de su vida(15). En aquellos casos en los que la causa de la patología sea por retracción del sistema gemelo-sóleo, constatada mediante el test de Silfverskiöld, está indicada la cirugía de liberación proximal del gastrocnemio medial, el más poderoso de los 2 vientres musculares.
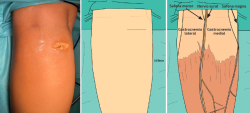
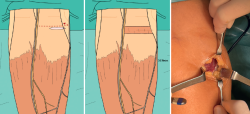
El alargamiento proximal del gastrocnemio medial es una técnica descrita por Silfverskiöld en 1923 como tratamiento del equino en pacientes con parálisis cerebral(16). Posteriormente, fue adaptada por L. S. Barouk(17) para tratar varias patologías del pie. Se trata de una técnica sencilla, rápida, segura, con baja tasa de complicaciones, una mínima cicatriz y que no precisa de inmovilización postoperatoria(18).
Este procedimiento se ha descrito con detalle en el capítulo 1 de esta monografía (Figuras 1 y 2). Entre sus ventajas, destaca que puede realizarse con anestesia local y no requiere de torniquete preventivo aunque el paciente es colocado posición de decúbito prono. La liberación del vientre medial reduce la tensión muscular, es más segura que la liberación del vientre lateral(19) y además ha demostrado resultados similares que la liberación de ambos vientres, medial y lateral(20).
Complicaciones
La tasa de complicaciones y reintervención es relativamente baja, según algunos estudios es inferior al 8%(2), siendo la lesión del nervio sural la más frecuente y relevante, sobre todo asociada con liberaciones distales a la técnica descrita. La tasa de lesión del nervio sural asciende hasta un 16% si el procedimiento se realiza de forma endoscópica(2,21).
Discusión
La evidencia científica sugiere que los tratamientos conservadores deberían considerarse el tratamiento de primera línea para esta patología(22,23). El diagnóstico de la tendinopatía aquílea se basa principalmente en el examen físico, explorando al paciente en bipedestación y decúbito prono para detectar signos clínicos como hinchazón, sensibilidad o rigidez. Las pruebas de imagen ayudan a caracterizar y precisar el diagnóstico; la ecografía proporciona información relevante sobre el estado de los tendones y puede ser empleada como herramienta en la cirugía(24); las radiografías pueden mostrar calcificaciones o prominencias óseas; y la resonancia magnética permite un estudio global del hueso y las partes blandas.
El manejo conservador implica el cese de la actividad deportiva, el uso de calzado adecuado, la fisioterapia dirigida con ejercicios de estiramiento excéntricos, ondas de choque y el empleo de antiinflamatorios no esteroideos (AINE). Los ejercicios excéntricos presentan mejor reducción del dolor que los concéntricos y existe efecto sinérgico si se combinan con ondas de choque(25).
Existe escasa literatura de calidad(2,26,27,28) pero creciente en los últimos años acerca de la cirugía de alargamiento del complejo gemelo-sóleo como tratamiento para la tendinopatía aquílea. Los estudios reflejan la utilidad de esta técnica sobre todo en la tendinopatía no insercional con mejoría significativa en los resultados funcionales según las escalas de la American Orthopaedic Foot and Ankle Society (AOFAS) y la Victorian Institute of Sports Assessment-Achilles (VISA-A)(29), así como la reducción de los síntomas asociados al síndrome del gemelo corto tales como dolor en las pantorrillas, calambres y lesiones musculares repetidas. La mejoría de la sintomatología se mantiene en el seguimiento a medio y largo plazo para pacientes con tendinopatía crónica. Es por tanto una técnica segura y, aunque la incidencia de lesión del nervio sural es baja, se recomienda al cirujano extremar la precaución y proteger el nervio durante el procedimiento. Sin embargo, la evidencia es aún insuficiente para recomendar su empleo en la tendinopatía insercional.
Algunos autores consideran(9) que la liberación proximal del gastrocnemio asocia pérdida de potencia y resistencia de la flexión plantar y, por tanto, sugieren que no sea empleada en deportistas de alto rendimiento.
Conclusiones
El tratamiento conservador está indicado como primera opción terapéutica en la tendinopatía aquílea. El alargamiento proximal del gastrocnemio medial es una técnica quirúrgica útil y segura en pacientes con tendinopatía aquílea, sobre todo de causa no insercional, en los que el tratamiento conservador no haya resultado efectivo. El nivel de evidencia científica es aún escaso para recomendar su uso en la tendinopatía insercional.