Introducción
El músculo tibial anterior se encuentra en el compartimiento anterior de la pierna. Su tendón se inserta en la cuña medial y en la base del primer metatarsiano, y en ocasiones alguna porción también se inserta en el escafoides tarsiano(1).
Tiene función de flexión dorsal del pie y tobillo y, al ser su inserción dorsal y medial respecto al eje del pie, también realiza función de inversión.
La rotura espontánea del tendón tibial anterior (TA) es poco frecuente; se produce normalmente a unos 5-30 mm de la inserción tendinosa, coincidiendo con una zona de menor vascularización(2,3).
Las lesiones traumáticas, principalmente tras una herida, son más frecuentes por la localización subcutánea de este tendón.
Debido a la escasa incidencia de rotura del TA, el diagnóstico en muchas ocasiones se retrasa, siendo diagnosticada en muchas ocasiones como un esguince. Además, la acción compensatoria del extensor hallucis longus (EHL) y del extensor común de los dedos en la flexión dorsal del pie acentúa las dificultades en el diagnóstico(3).
La mayoría de los pacientes no recuerdan ningún episodio de dolor agudo en el momento de la rotura, en la que reconocen habitualmente como mecanismo de lesión una flexión plantar y eversión contra resistencia del pie.
Molestias en la región anterior del tobillo, presencia de una tumoración a este nivel, alteración de la marcha y debilidad en la flexión dorsal del tobillo son los principales síntomas descritos por los pacientes con rotura del TA.
A la palpación se aprecia la ausencia de tensión del TA en su inserción distal, acompañada por una cierta debilidad de la flexión dorsal del tobillo y un incremento de la actividad del EHL.
En el caso de una rotura crónica del TA (más de 6 semanas)(4) se puede producir una garra de los dedos por actividad de los extensores extrínsecos, así como un equinismo del pie por dominancia del tríceps sural.
La ecografía y la resonancia magnética son las pruebas complementarias para el diagnóstico por imagen de la rotura tendinosa del TA. Sin olvidar la necesidad de un estudio radiográfico convencional, que nos pueda aportar datos como la presencia de excrecencias/osteofitos, responsables del inicio de la rotura.
Tras el diagnóstico de rotura del TA, la literatura recomienda realizar tratamiento quirúrgico en pacientes jóvenes y activos(5,6).
En pacientes de mayor edad, con poca demanda funcional, se puede optar por un tratamiento conservador(6).
En el caso de rotura aguda se recomienda realizar una sutura directa o reinserción tendinosa(5). En las roturas crónicas (más de 6 semanas) o con gran retracción, se recomienda realizar una plastia tendinosa con injerto(2).
Para la reinserción tendinosa, históricamente se han descrito técnicas con sistema de arpones, túneles transóseos o tornillos de biotenodesis. En este trabajo presentamos una técnica quirúrgica de reinserción tendinosa directa, mediante túnel óseo a nivel de la cuña medial, estabilizada con sistema de anclaje extracortical, para el tratamiento quirúrgico de la rotura del TA.
Técnica quirúrgica
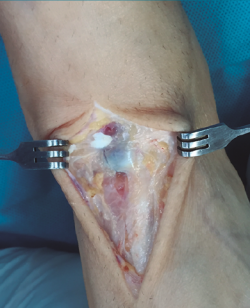
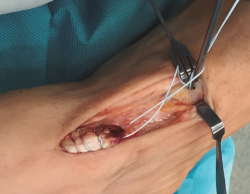
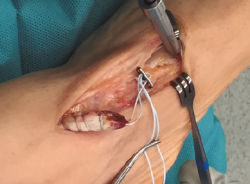
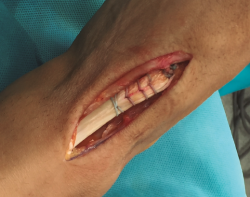
Con el paciente en decúbito supino y con isquemia a nivel del muslo, se realiza una incisión cutánea longitudinal anterior al nivel del trayecto del TA, extendiéndola al nivel del mediopié sobre la articulación astrágalo-escafo-cuneana (Figura 1).
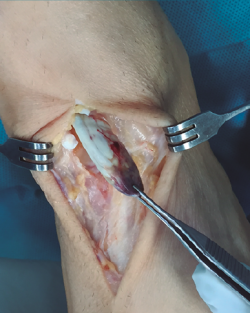
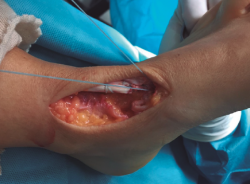
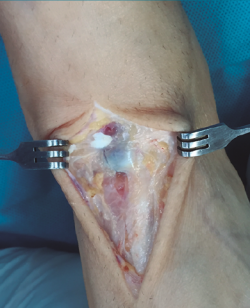
Se prosigue con una disección de partes blandas, identificando y protegiendo las terminaciones nerviosas superficiales hasta llegar al retinaculum extensor, realizando apertura del mismo hasta encontrar el muñón proximal ascendido del TA (Figura 2). En los casos evolucionados o crónicos se puede apreciar una fibrosis que ocupa el compartimento del TA.
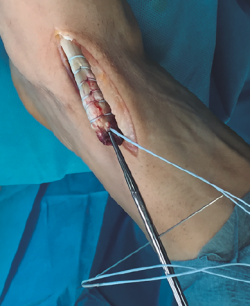
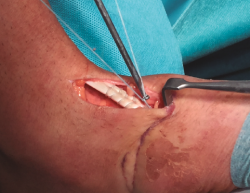
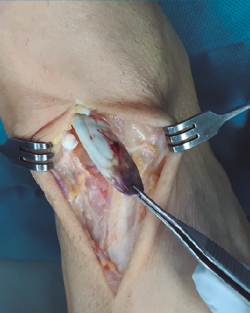
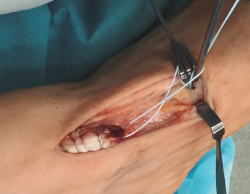
Se realiza una disección y liberación del TA, resecando la porción distal más degenerada del tendón en forma de punta para introducirlo a través del túnel óseo con mayor facilidad y se sutura con hilo no absorbible (Figura 3), que después pasaremos a través de los orificios de la placa metálica de anclaje extracortical (de dimensiones de 4 × 12 mm).
A continuación, se procede a localizar la inserción del TA sobre la cuña medial, diseccionando la región escafocuneana y verificando el punto de inserción mediante escopia.
En el caso de roturas más crónicas o con retracción tendinosa, se puede optar por inserción del tendón a nivel del escafoides tarsiano.
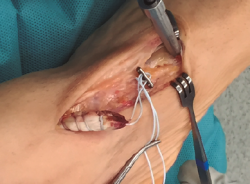
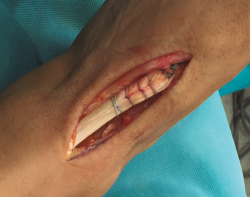
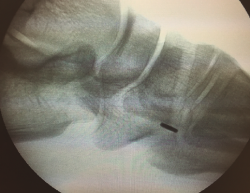
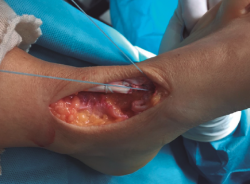
Se realiza túnel con broca de 4,5 mm al nivel de la cortical dorsal de la cuña medial con oblicuidad de proximal a distal hasta llegar a la cortical plantar (Figura 4). Posteriormente, se ensancha el mismo al nivel de la primera cortical según el diámetro del tendón tibial anterior, utilizando una pinza gubia o un avellanador.
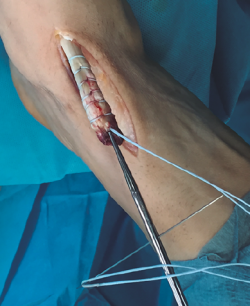
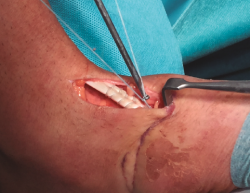
Se procede a la introducción de la placa al nivel del túnel transóseo hasta empujarla fuera de la cortical plantar (Figura 5). Posteriormente, se introduce el tendón en el túnel de la cuña mediante la tracción de los hilos (Figura 6). En este paso resulta útil en ocasiones embocar con ayuda de un mosquito el tendón a la entrada del túnel óseo.
Finalmente, se realiza el anudado de la sutura sobre el sistema de fijación con ayuda de un empujanudos (Figura 7).
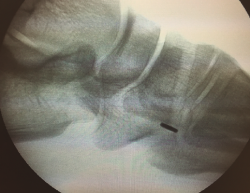
Una vez finalizado este paso, se asegura la estabilidad del sistema mediante la flexoextensión del tobillo (Figura 8) y se comprueba con fotoescopia la correcta colocación de la placa metálica al nivel de la cortical plantar de la cuña medial (Figura 9).
Se realiza cierre por planos, reconstruyendo siempre que sea posible la vaina de TA, y sutura cutánea de la herida.
Se termina colocando una férula de yeso posterior en posición neutra.
Cuidados postoperatorios
Se recomiendan 3 semanas de inmovilización con férula posterior y descarga de la extremidad para posteriormente colocar una ortesis de tipo Walker. A partir de las 3 semanas, tras retirar la sutura cutánea, se inicia la terapia de rehabilitación con cautos ejercicios de flexoextensión pasivos del tobillo.
Se permite la carga parcial con ortesis a partir de las 4 semanas, manteniendo la Walker hasta las 6-8 semanas.
Las posibles complicaciones no difieren de las descritas en otras técnicas, incluyendo la rerrotura, adherencias de la cicatriz y reducción de fuerza en flexión dorsal del pie.
Conclusiones
La rotura del TA es una lesión poco frecuente. Los signos y síntomas de la rotura son en muchas ocasiones poco específicos y el diagnóstico puede pasar inadvertido.
Los estudios de revisión demuestran buenos resultados con el tratamiento quirúrgico. Se recomienda realizar una sutura o reinserción tendinosa en el caso de roturas agudas(5). En el caso de roturas crónicas (más de 6 semanas) o con mucha retracción se recomienda realizar una plastia tendinosa con injerto tendinoso(2).
Las técnicas de reinserción tendinosa con sistemas de arpones son las más utilizadas y han demostrado buenos resultados(4,7). En estudios biomecánicos, realizados en otras localizaciones anatómicas como el bíceps distal, se ha demostrado la mayor eficacia de una reinserción tendinosa transósea fijada con sistema extracortical respecto a la sutura con arpones(8) u otros sistemas de anclaje como tornillos interferenciales aislados(9).
La técnica quirúrgica de reinserción del TA fijada con sistema extracortical descrita en este artículo es una intervención sencilla, que mecánicamente asegura una buena estabilidad primaria, permitiendo el inicio precoz de ejercicios de rehabilitación y caracterizada por una unión en interfase hueso-tendón que a largo plazo garantiza buenos resultados clínicos y funcionales(10,11).