Tratamiento de la rotura del tendón de Aquiles: estado actual de la evidencia científica
Treatment of Achilles tendon rupture: current state of scientific evidence
Resumen:
Las roturas espontáneas del tendón de Aquiles son cada vez más frecuentes, al aumentar el interés por la buena forma física y la participación en actividades atléticas de los pacientes de mediana edad.
La rotura puede tener lugar en cualquier punto a lo largo del tendón de Aquiles.
No siempre el diagnóstico es tan evidente: puede haber ausencia de dolor, de hueco palpable y de deterioro evidente en la potencia de la flexión plantar; se estima que en entre el 20 y el 25% de los casos el diagnóstico pasa desapercibido.
El tratamiento de la rotura aguda del tendón de Aquiles sigue siendo controvertido; el objetivo de este estudio consiste en comparar las diferentes técnicas de tratamiento de la rotura aguda del tendón de Aquiles.
Abstract:
Spontaneous Achilles tendon ruptures are becoming more common as interest in fitness and participation in athletic activities increases among middle-aged patients. The rupture can take place at any point along the Achilles tendon.
The diagnosis is not always so obvious: there may be absence of pain, palpable hollow and evident deterioration in plantar flexion power; it is estimated that between 20 and 25% of cases, the diagnosis goes unnoticed.
Treatment of acute Achilles tendon rupture remains controversial; the aim of this study is to compare the different treatment techniques for acute Achilles tendon rupture.
Introducción
El músculo tríceps sural, inervado por el nervio tibial, está conformado por los 3 músculos de la pantorrilla: el gastrocnemio (con su cabeza medial y su cabeza lateral), el sóleo y el pequeño músculo delgado plantar. Los 3 músculos se insertan sobre una zona amplia de aproximadamente 2 × 2 cm en la cara posterosuperior de la tuberosidad calcánea a través del tendón calcáneo, más conocido como tendón de Aquiles; pasa por detrás del tobillo y es el más grueso y fuerte del cuerpo, mide unos 15 cm de largo (Figura 1).
La cabeza medial del gastrocnemio se origina en la cara poplítea del fémur, proximal al cóndilo medial. La cabeza lateral del gastrocnemio se origina en la cara poplítea del fémur, próxima al cóndilo lateral. El músculo delgado plantar también se origina en la cara poplítea del fémur, proximal al cóndilo lateral. Estos 2 músculos (gastrocnemio y delgado plantar) producen la flexión de la rodilla y del tobillo. El músculo sóleo tiene su origen en la cabeza y la cara posterior del peroné, en la cara posterior de la tibia y en el arco tendinoso del músculo sóleo. Es responsable de la flexión plantar del tobillo.
Hay 2 bolsas asociadas a la zona de inserción del tendón de Aquiles: la bolsa retrocalcánea, que se localiza entre el tendón de Aquiles y el calcáneo, y la bolsa del tendón de Aquiles, que se localiza entre la piel y el tendón.
La unidad miotendinosa del Aquiles sufre durante las diferentes actividades (desde la bipedestación a caminar, correr o saltar) tanto un alargamiento excéntrico como una contractura concéntrica. Por debajo de la unión miotendinosa, el tendón está envuelto en un paratendón de grosor variable.
El aporte vascular hacia el tendón procede del calcáneo distalmente a través de las arteriolas interóseas y proximalmente desde las ramas arteriales intramusculares(1).
Lagergren y Lindholm(2) describieron una zona avascular de 2-6 cm en la zona proximal a la inserción en el calcáneo. Como el paratendón no proporciona el suministro vascular a la zona del tendón de Aquiles, la escasez de circulación lo hace más vulnerable a lesiones o a degeneración. Las limitaciones del suministro vascular en los 6 cm distales parecen predisponer al tendón de Aquiles a sufrir cambios degenerativos en esta región.
El objetivo de este estudio consiste en comparar las diferentes técnicas, quirúrgicas y conservadoras, de tratamiento de la rotura aguda del tendón de Aquiles. Se valorarán la tasa de rotura recurrente, la tasa global de complicaciones, la fuerza y los resultados funcionales. También revisaremos los efectos de la rehabilitación precoz.
Rotura del tendón de Aquiles
Las roturas del tendón de Aquiles se han descrito desde los tiempos de Hipócrates, si bien Ambroise Paré(3) publicó la primera descripción de esta entidad en 1633. Las roturas espontáneas del tendón de Aquiles son cada vez más frecuentes, al aumentar el interés por la buena forma física y la participación en actividades atléticas de los pacientes de mediana edad(4). Afecta a 20 de cada 100.000 personas. La rotura se produce principalmente entre las décadas tercera y la sexta de la vida, afectando más al sexo masculino respecto al sexo femenino (5:1).
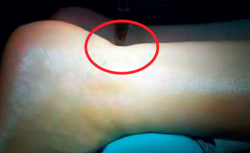
La rotura puede tener lugar en cualquier punto a lo largo del tendón de Aquiles. Los mecanismos de lesión son con mayor frecuencia las causas indirectas, que parecen ser consecuencia de una combinación de tensión mecánica y degeneración intratendinosa, o por causas directas como los golpes directos en la zona posterior del tobillo, lesiones por aplastamiento o laceraciones.
Si bien las laceraciones o roturas por causas externas pueden producirse en cualquier punto del tendón, las roturas indirectas se localizan habitualmente en una zona entre 2 y 6 cm proximal a la inserción del calcáneo; existen factores concomitantes que predisponen al paciente a la rotura del tendón de Aquiles, como la artritis inflamatoria sistémica, la artritis reumatoide, gota, lupus eritematoso sistémico, disfunción endocrina, infección y tumores. El 4% de las roturas se producen en la zona de inserción, un 73% en la zona intratendinosa y un 24% en la unión musculotendinosa.
El uso de fluoroquinolonas también se ha relacionado con la rotura del tendón de Aquiles; los corticoides orales y las inyecciones locales de corticosteroides se han citado también como causas de rotura.
El tendón de Aquiles actúa como un material viscoelástico con una carga rápida en la unidad miotendinosa, al aumentar el módulo de elasticidad, el tendón se vuelve más rígido y es más propenso a la rotura; las roturas se asocian a una actividad extenuante en casi todos los casos, principalmente en entornos deportivos (Figura 2).
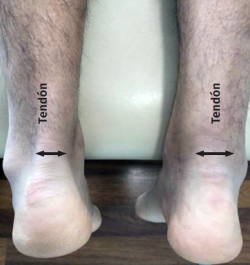
La idea de que algunos pacientes estén predispuestos a la rotura del tendón de Aquiles se apoya en la agregación familiar y en la rotura bilateral no simultánea del tendón de Aquiles. Como factor predisponente a la rotura se ha propuesto la degeneración intrínseca del tendón de Aquiles, que está sometido a fuerzas de tensión sustanciales durante las actividades deportivas; esas fuerzas se pueden tolerar bien en pacientes jóvenes, pero menos en pacientes más mayores(5) (Figura 3).
McMaster(6) llegó a la conclusión de que un tendón normal no se rompe y que tiene que sufrir un daño considerable antes de romperse; los síntomas prodrómicos se describen antes de la rotura y aparecen en el 10% de los casos.
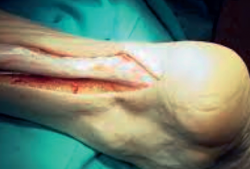
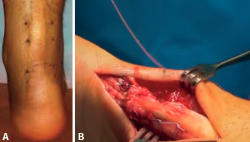
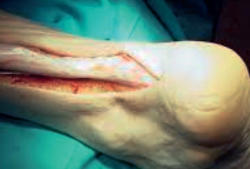
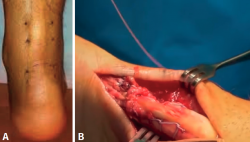
Una atenta anamnesis junto con la exploración física son fundamentales para diagnosticar su rotura. Los síntomas característicos de la lesión referidos por los pacientes son: chasquido en la zona posterior de la pierna, sensación de pedrada, defecto o hachazo en la zona de rotura, menor fuerza de la flexión plantar, equimosis e inflamación (Figura 4).
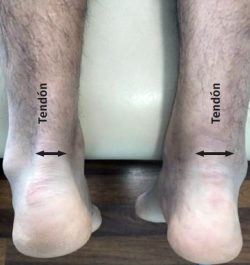
Thompson y Doherty(7) describieron una prueba clásica utilizada para diagnosticar la rotura del tendón de Aquiles: con el paciente en decúbito prono y los pies colgando de la camilla, el examinador aprieta la pantorrilla en ambas piernas; si en el lado sano se produce una flexión plantar y en el lado afectado no, se describirá la prueba como positiva.
No siempre el diagnóstico es tan evidente; puede haber ausencia de dolor, de defecto palpable y de deterioro evidente en la potencia de la flexión plantar. Se estima que en entre el 20 y el 25% de los casos el diagnóstico pasa desapercibido(8).
A la atenta exploración física, se debe añadir un estudio por la imagen; las radiografías en 2 proyecciones pueden evidenciar calcificaciones del tendón, una fractura asociada de tarso o avulsión de la tuberosidad posterior del calcáneo.
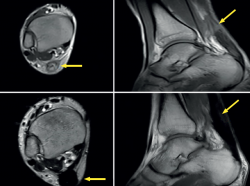
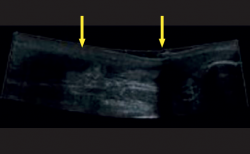
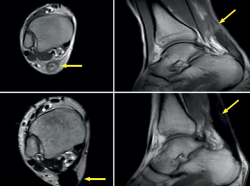
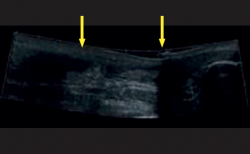
La resonancia magnética (RM) y la ecografía se han propuesto como técnicas diagnósticas complementarias y pueden ser útiles cuando la inflamación de las partes blandas dificulta la exploración física; la literatura considera la especificidad de la RM superior a la de la ecografía(9) (Figuras 5 y 6).
Tratamiento conservador
El tratamiento no quirúrgico de la rotura del tendón de Aquiles predominó hasta principios del siglo XX; fue solo a partir del 1920, con la implementación de la anestesia, que la reparación quirúrgica fue aumentando gradualmente.
La base del tratamiento conservador es poner el pie en equino para acercar los extremos del tendón de Aquiles lesionados hasta ponerlos en contacto; si no, el tendón cicatrizará en una posición elongada con pérdida de la función de flexión plantar(10).
Los defensores del tratamiento no quirúrgico consideran que la inmovilización con yeso es un procedimiento relativamente carente de riesgos porque se evitan las complicaciones quirúrgicas y la hospitalización, el tiempo de baja laboral es menor y los resultados son comparables a los obtenidos con la reparación quirúrgica(11).
Las principales complicaciones de este tratamiento son: el aumento de la tasa de rerrotura y la cicatrización del tendón con alargamiento residual.
La recidiva de la rotura después del tratamiento no quirúrgico es la complicación más frecuente, variando entre el 13 y el 35% (media: 18%).
La inmovilización inadecuada de una rotura del tendón de Aquiles durante un tiempo insuficiente supone un riesgo de rerrotura y aumenta la posibilidad de reconstrucción diferida o un periodo posterior de inmovilización(12).
El tratamiento conservador puede realizarse de 2 formas:
- Inmovilización con yeso o walker durante 6 semanas.
- Rehabilitación precoz. La rehabilitación consiste en 3 semanas de férula, entre la 3.ª y la 8.ª la utilización de un walker funcional disminuyendo progresivamente el numero de cuñas y a partir de la 8.ª semana hasta los 4-6 meses empezar actividades de baja intensidad. A partir del 6.º mes serán concedidas de forma progresiva actividades de alto impacto.
Tratamiento quirúrgico
Una ventaja de la cirugía es su capacidad de restaurar la tensión apropiada en la unidad del tríceps sural; es lógico asumir que un tendón de Aquiles que se ha alargado tenga menos potencia y menos fuerza. Por otro lado, un tendón de Aquiles que ha cicatrizado en una posición acortada produce una menor flexión dorsal de tobillo, lo que también puede deteriorar la deambulación(13).
A lo largo de estos años, se han propuesto varios tratamientos quirúrgicos; las opciones quirúrgicas incluyen las técnicas mínimamente invasivas y la reparación abierta del tendón.
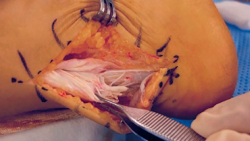
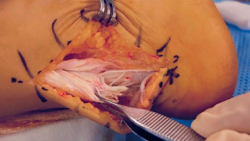
Diferentes son las suturas descritas a lo largo de la historia: Kessler, Krackow, Bunnell, Mason-Allen, Lynn, etc.(14) (Figura 7). El objetivo básico de todos los tratamientos quirúrgicos(15) es restaurar la longitud anatómica del tríceps sural aproximando los extremos rotos del tendón.
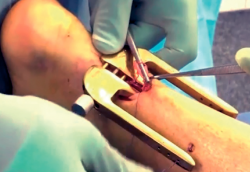
La ventaja de las técnicas mínimamente invasivas es que permiten la reparación de la lesión con anestesia local o bloqueo periférico y consisten en la sutura directa de los 2 extremos del tendón lesionado a través de pequeñas incisiones cutáneas.
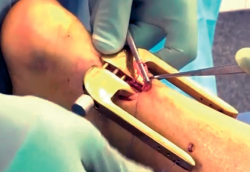
El sistema Achillon®(16) combina la ventaja de la reparación bajo visualización directa con un potencial mínimo de complicaciones de la herida y problemas nerviosos. Se crea una pequeña incisión en la piel y se introduce el Achillon® en el paratendón, se hace pasar una aguja con la sutura desde la guía externa a través de la piel del tendón hasta asomar por el otro lado, se aplican 3 suturas a través del extremo proximal del tendón y otras 3 en el extremo distal, se tira del dispositivo y de los extremos de la sutura desde debajo del paratendón y la incisión, de manera que los extremos de las suturas que sujetan el tendón se apoyen totalmente dentro del paratendón, los extremos del tendón se han aproximado y se pueden anudar las suturas (Figura 8).
En cuanto a las técnicas de corrección quirúrgica abiertas, algunos autores defienden una incisión longitudinal medial porque permite fácil acceso y evita el nervio sural; otros proponen una vía lateral, aunque supone un riesgo por una posible lesión del nervio sural. También está descrita una vía en la línea media, pero esta puede provocar más problemas en la herida y adherencias en la zona intervenida.
Las indicaciones de la reparación quirúrgica son lesiones en pacientes más jóvenes, atletas de élite, pacientes mayores activos y pacientes que necesitan un tratamiento diferido de una rotura del tendón de Aquiles(17).
Podrían ser contraindicaciones de la reparación quirúrgica las lesiones en pacientes sedentarios frágiles y en pacientes con enfermedades crónicas.
La evaluación final del éxito del tratamiento es el resultado funcional, la fuerza muscular y la resistencia, pero el retorno a las actividades previas a la rotura es el estándar que se debe evaluar en todos los estudios(18).
En cuanto a las complicaciones de la cirugía, se incluyen: lesión del nervio sural, adherencias, infección, complicaciones de la herida (escara cutánea, formación de queloide) y rerrotura(19).
Discusión
A lo largo de estos años, el manejo quirúrgico y no quirúrgico del tratamiento de la rotura aguda del tendón de Aquiles ha ido evolucionando. Sin duda, el tratamiento quirúrgico se considera el tratamiento gold standard para una rehabilitación rápida del paciente y la restauración de la función máxima. Aunque los tratamientos no quirúrgicos sigan siendo defendidos, es difícil conseguir una posición anatómica óptima, lo que supondrá una elongación miotendinosa, que se asociará al debilitamiento del miembro.
Los defensores del tratamiento no quirúrgico mencionan que la inmovilización con yeso es un procedimiento relativamente carente de riesgos(20).
Haggmark(21) observó que el alargamiento del tendón se caracteriza por el aumento de la flexión dorsal en la exploración física, que puede causar debilidad del gastrocnemio y es responsable de la elevada tasa de insatisfacción después del tratamiento no quirúrgico.
En cuanto a la recidiva de la rotura, Nistor(22) observó que todas la rerroturas de su serie de pacientes tratados no quirúrgicamente se producían entre 1 y 7 semanas después de retirar el yeso final.
Taylor(23) propuso un régimen de 6 semanas con yeso por encima de la rodilla seguidas de 6 semanas con un yeso por debajo de la rodilla, concluyendo que la inmovilización inadecuada de una rotura del tendón de Aquiles durante un tiempo insuficiente supone un riesgo de rerrotura.
Blake y Ferguson(24) no encuentran ventajas en el uso de un yeso por encima de la rodilla.
Kellman(25) comparó el tratamiento quirúrgico y no quirúrgico, y describió una tasa de satisfacción del 93% después de la cirugía y del 66% después del tratamiento conservador de la rotura del tendón de Aquiles.
Cetti(26) describió el seguimiento prospectivo y aleatorizado de 56 pacientes tratados quirúrgicamente y 55 tratados no quirúrgicamente. La media de tiempo de baja laboral en los pacientes quirúrgicos alcanzó las 10,5 semanas frente a las 8 semanas en los pacientes no quirúrgicos. Por otro lado, llegaron a la conclusión de que la reparación quirúrgica terminoterminal de una rotura aguda del tendón de Aquiles conseguía el retorno a un nivel más alto de actividades deportivas. En el seguimiento, los pacientes quirúrgicos tenían menos atrofia de la pantorrilla, un mejor movimiento del tobillo y menos molestias después del tratamiento. La frecuencia de complicaciones mayores en los pacientes quirúrgicos y no quirúrgicos fue la misma y los autores(27) concluyeron que, si bien el tratamiento conservador era aceptable, la cirugía era preferible.
Assal(28) describió su experiencia usando el dispositivo Achillon® en 82 pacientes y observó que todos los atletas de élite pudieron volver a su mismo nivel de competición.
Ma y Griffith(29) describieron en una serie de 18 pacientes la técnica de reparación percutánea de la rotura del tendón de Aquiles bajo anestesia local y sin necesidad de torniquete, que pareció reducir el riesgo de problemas asociados a la cirugía abierta, a la vez que se volvían a aproximar con éxito los extremos rotos del tendón. Tras un seguimiento de entre 12 y 24 meses, no hubo rerroturas, infección o lesión del nervio. Sin embargo, el entusiasmo inicial con el que se recibió esta técnica se atemperó después al ir apareciendo publicaciones de series con tasas mayores de complicaciones que no reproducían la tasa de éxito inicial.
Bradley y Tibone(30) describieron una tasa de rerrotura del 12%.
En un metaanálisis de 800 pacientes, las técnicas percutáneas redujeron las tasas de rerrotura y las complicaciones generales al compararlas con las técnicas quirúrgicas abiertas(31).
En un estudio prospectivo aleatorizado, De La Fuente(32) llega a la conclusión de que los pacientes operados mediante técnica mínimamente invasiva y que comienzan una rehabilitación precoz tienen una mejor evolución clínica y una mejor función del tendón de Aquiles a las 12 semanas sin que aumenten las complicaciones.
Manent et al.(33), en una revisión de 34 pacientes con el objetivo de aportar evidencia sobre la eficacia y la seguridad del tratamiento conservador o quirúrgico (percutáneo o abierto), encontraron una eficacia similar para los tratamientos de cirugía abierta, percutánea y conservadora tras un seguimiento de 1 año, siempre y cuando se siguiera un programa temprano de rehabilitación.
También cabe destacar que el alargamiento del tendón de Aquiles es una complicación reconocida de la reparación de la rotura del tendón de Aquiles; esto puede empeorar el resultado funcional y se ha demostrado que es más frecuente con procedimientos mínimamente invasivos que con técnicas abiertas(34).
A la hora de intervenir a un paciente con una rotura del tendón de Aquiles es importante tener en cuenta que no todos los pacientes requieren recuperar completamente la fuerza muscular, la resistencia y la capacidad funcional. Sin duda, para conseguir un nivel funcional alto, el atleta de competición debe elegir la reparación quirúrgica y una rehabilitación precoz en el postoperatorio.
Por otro lado, el paciente sedentario, que aspira probablemente a una escasa actividad atlética, a menudo opta por una inmovilización prolongada con yeso cuando se enfrenta a las alternativas del tratamiento y a los riesgos y las complicaciones de la cirugía.
Conclusiones
El tratamiento adecuado de la rotura aguda del tendón de Aquiles sigue siendo un tema controvertido.
El tratamiento conservador, con yeso en equino o walker, con rehabilitación precoz, permite un retorno a la vida laboral más precoz, sin los riesgos de la intervención quirúrgica.
Durante la última década, el tratamiento quirúrgico ha sido considerado el gold standard, especialmente en pacientes activos o deportistas de alto rendimiento. De hecho, la satisfacción de los pacientes es mayor tras el tratamiento quirúrgico que con la técnica conservadora (93 vs. 66%).
La incidencia de rerrotura es más alta en pacientes tratados de forma conservadora; sin embargo, los pacientes operados corren un mayor riesgo de sufrir complicaciones como infecciones y problemas de las partes blandas.
Las técnicas quirúrgicas modernas, asociadas a una rehabilitación temprana, logran una recuperación y un retorno a las actividades diarias y deportivas en menor tiempo.
Según las guías prácticas de la American Academy of Orthopaedic Surgeons (AAOS), las técnicas mínimamente invasivas causan menos complicaciones generales que la reparación abierta tradicional(35).
En definitiva, tanto las técnicas conservadoras como las quirúrgicas juegan su papel en el tratamiento de la rotura aguda del tendón de Aquiles, siendo imprescindible individualizar el tratamiento dependiendo de la situación funcional de cada paciente.
Figuras
Información del artículo
Cita bibliográfica
Autores
Andrea Filippo D’Arrigo Azzarelli
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario de Navarra. Pamplona
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Putz R, Pabst R (dirs.). Sobotta. Atlas de anatomía humana. Tomo 2: tronco, abdomen y miembro inferior. 21.ª ed. Editorial Médica Panamericana; 2000. pp. 263-307.
-
2Lagergren C, Lindholm A. Vascular distribution in the Achilles tendon; an angiographic and microangiographic study. Acta Chir Scand. 1959 May 15;116(5-6):491-5.
-
3Paré A. Les Oeuvres d’Ambroise Paré. 9.ª ed. Lyon, France: C. Rigaud et C. Obert; 1633.
-
4Nillius SA, Nilsson BE, Westlin NE. The incidence of Achilles tendon rupture. Acta Orthop Scand. 1976 Feb;47(1):118-21.
-
5Dalton G. Achilles tendon rupture. Foot Ankle Clin. 1996;1:225-36.
-
6McMaster P. Tendon and muscle ruptures: clinical and experimental studies on the causes and location of subcutaneous ruptures. J Bone Joint Surg. 1933;15:705-22.
-
7Thompson TC, Doherty JH. Spontaneous rupture of tendon of Achilles: a new clinical diagnostic test. J Trauma. 1962;2:126-9.
-
8Raikin SM, Garras DN, Krapchev PV. Achilles tendon injuries in a United States population. Foot Ankle Int. 2013 Apr;34(4):475-80.
-
9Chiodo CP, Glazebrook M, Bluman EM, Cohen BE, Femino JE, Giza E, et al.; American Academy of Orthopaedic Surgeons. American Academy of Orthopaedic Surgeons clinical practice guideline on treatment of Achilles tendon rupture. J Bone Joint Surg Am. 2010 Oct 20;92(14):2466-8.
-
10Fierro NL, Sallis RE. Achilles tendon rupture. Is casting enough? Postgrad Med. 1995 Sep;98(3):145-52.
-
11Ingvar J, Tägil M, Eneroth M. Nonoperative treatment of Achilles tendon rupture: 196 consecutive patients with a 7% re-rupture rate. Acta Orthop. 2005 Aug;76(4):597-601.
-
12Bhandari M, Guyatt GH, Siddiqui F, Morrow F, Busse J, Leighton RK, et al. Treatment of acute Achilles tendon ruptures: a systematic overview and metaanalysis. Clin Orthop Relat Res. 2002 Jul;(400):190-200.
-
13Del Buono A, Volpin A, Maffulli N. Minimally invasive versus open surgery for acute Achilles tendon rupture: a systematic review. Br Med Bull. 2014;109:45-54.
-
14Krackow KA, Thomas SC, Jones LC. A new stitch for ligament-tendon fixation. Brief note. J Bone Joint Surg Am. 1986 Jun;68(5):764-6.
-
15Cetti R, Henriksen LO, Jacobsen KS. A new treatment of ruptured Achilles tendons. A prospective randomized study. Clin Orthop Relat Res. 1994 Nov;(308):155-65.
-
16Assal M, Jung M, Stern R, Rippstein P, Delmi M, Hoffmeyer P. Limited open repair of Achilles tendon ruptures: a technique with a new instrument and findings of a prospective multicenter study. J Bone Joint Surg Am. 2002 Feb;84(2):161-70.
-
17Khan RJ, Fick D, Keogh A, Crawford J, Brammar T, Parker M. Treatment of acute Achilles tendon ruptures. A meta-analysis of randomized, controlled trials. J Bone Joint Surg Am. 2005 Oct;87(10):2202-10.
-
18Nilsson-Helander K, Thomeé R, Silbernagel KG, Thomeé P, Faxén E, Eriksson BI, Karlsson J. The Achilles tendon Total Rupture Score (ATRS): development and validation. Am J Sports Med. 2007 Mar;35(3):421-6.
-
19Byrne PA, Hopper GP, Wilson WT, Mackay GM. Knotless Repair of Achilles Tendon Rupture in an Elite Athlete: Return to Competition in 18 Weeks. J Foot Ankle Surg. 2017 Jan-Feb;56(1):121-4.
-
20Keating JF, Will EM. Operative versus non-operative treatment of acute rupture of tendo Achillis: a prospective randomised evaluation of functional outcome. J Bone Joint Surg Br. 2011 Aug;93(8):1071-8.
-
21Häggmark T, Liedberg H, Eriksson E, Wredmark T. Calf muscle atrophy and muscle function after non-operative vs operative treatment of Achilles tendon ruptures. Orthopedics. 1986 Feb;9(2):160-4.
-
22Nistor L. Surgical and non-surgical treatment of Achilles Tendon rupture. A prospective randomized study. J Bone Joint Surg Am. 1981 Mar;63(3):394-9.
-
23Taylor L. Achilles tendon repair. Results of surgical management. En: Moore M (ed.). Symposium on trauma to the leg and its sequelae. St. Luis Mosby; 1981. pp. 371-84.
-
24Blake RL, Ferguson HJ. Achilles tendon rupture. A protocol for conservative management. J Am Podiatr Med Assoc. 1991 Sep;81(9):486-9.
-
25Kellam JF, Hunter GA, McElwain JP. Review of the operative treatment of Achilles tendon rupture. Clin Orthop Relat Res. 1985 Dec;(201):80-3.
-
26Cetti R, Christensen SE, Ejsted R, Jensen NM, Jorgensen U. Operative versus nonoperative treatment of Achilles tendon rupture. A prospective randomized study and review of the literature. Am J Sports Med. 1993 Nov-Dec;21(6):791-9.
-
27Maffulli N. Achilles tendon rupture. Br J Sports Med. 1995 Dec;29(4):279-80.
-
28Assal M, Jung M, Stern R, Rippstein P, Delmi M, Hoffmeyer P. Limited open repair of Achilles tendon ruptures: a technique with a new instrument and findings of a prospective multicenter study. J Bone Joint Surg Am. 2002 Feb;84(2):161-70.
-
29Ma GW, Griffith TG. Percutaneous repair of acute closed ruptured achilles tendon: a new technique. Clin Orthop Relat Res. 1977 Oct;(128):247-55.
-
30Bradley JP, Tibone JE. Percutaneous and open surgical repairs of Achilles tendon ruptures. A comparative study. Am J Sports Med. 1990 Mar-Apr;18(2):188-95.
-
31Khan RJ, Fick D, Keogh A, Crawford J, Brammar T, Parker M. Treatment of acute Achilles tendon ruptures. A meta-analysis of randomized, controlled trials. J Bone Joint Surg Am. 2005 Oct;87(10):2202-10.
-
32Khan RJ, Fick D, Keogh A, Crawford J, Brammar T, Parker M. Treatment of acute Achilles tendon ruptures. A meta-analysis of randomized, controlled trials. J Bone Joint Surg Am. 2005 Oct;87(10):2202-10.
-
33Manent A, López L, Corominas H, Santamaría A, Domínguez A, Llorens N, et al. Acute Achilles Tendon Ruptures: Efficacy of Conservative and Surgical (Percutaneous, Open) Treatment-A Randomized, Controlled, Clinical Trial. J Foot Ankle Surg. 2019 Nov;58(6):1229-34.
-
34Clanton TO, Haytmanek CT, Williams BT, Civitarese DM, Turnbull TL, Massey MB, et al. A Biomechanical Comparison of an Open Repair and 3 Minimally Invasive Percutaneous Achilles Tendon Repair Techniques During a Simulated, Progressive Rehabilitation Protocol. Am J Sports Med. 2015 Aug;43(8):1957-64.
-
35Chiodo CP, Glazebrook M, Bluman EM, Cohen BE, Femino JE, Giza E, et al.; American Academy of Orthopaedic Surgeons. American Academy of Orthopaedic Surgeons clinical practice guideline on treatment of Achilles tendon rupture. J Bone Joint Surg Am. 2010 Oct 20;92(14):2466-8.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Ramón Viladot y la <em>Revista del Pie y Tobillo</em>
- Tratamiento de la rotura del tendón de Aquiles: estado actual de la evidencia científica
- Fracturas complejas del tobillo en edad pediátrica: análisis de las fracturas de la transición y revisión de nuestros resultados
- Resultados clínicos y radiológicos tras el tratamiento quirúrgico del síndrome de Haglund mediante desinserción completa, calcaneoplastia y reinserción en doble hilera del tendón de Aquiles
- Osteotomía de alargamiento de la columna externa en el tratamiento del pie plano del adulto: nuestra experiencia
- Schwannoma en el pie y tobillo. A propósito de 3 casos
- Reconstrucción de una rotura del tendón extensor común de los dedos debida a un osteofito talar en un maratoniano. A propósito de un caso
- Fractura-luxación cerrada dorsal del escafoides tarsiano: a propósito de un caso y revisión bibliográfica
- Descripción de la técnica WALANT en la cirugía del antepié en tiempos de COVID-19
- Comentario a “Descripción de la técnica WALANT en la cirugía del antepié en tiempos de COVID-19”
- Revista de revistas
- <em>In memoriam</em> Ramón Viladot Pericé (1942-2022)
- <em>In memoriam</em> Dr. Carlos Enrique Torner Baduell
Más en PUBMED
Más en Google Scholar


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.