Introducción
La luxación periastragalina se define por la existencia simultánea de luxación astragalocalcánea y astragaloescafoidea, sin que exista luxación tibioastragalina, ni calcaneocuboidea. Se trata de una lesión poco frecuente que supone aproximadamente un 1-2% entre todos los tipos de luxaciones(1,2,3).
Generalmente, se produce en varones jóvenes activos (30-40 años) como resultado de traumatismos de alta energía en el 70% de los casos (accidentes de tráfico, caídas desde elevada altura, actividades deportivas, etc.) y que puede verse acompañada por lesiones concomitantes, como fracturas en los maléolos, el astrágalo, el escafoides tarsiano o el 5.º metatarsiano. La asociación con fracturas de los huesos del tarso varía entre un 20 y un 60%, siendo más frecuente en las luxaciones laterales y abiertas(2,3,4).
La estabilidad mecánica de las articulaciones talonavicular, astragalocalcánea y calcaneocuboidea, junto con la resistencia de la cápsula de la articulación del tobillo y los ligamentos circundantes, son las principales razones de la rareza de este patrón de lesión(2), por lo que pacientes que presenten alteraciones ligamentosas, hipoplasias maleolares u otra deformidad peritalar o atrofia en los músculos peroneos tienen una mayor predisposición para sufrir este tipo de lesión(1).
La primera descripción de estas lesiones se realizó en 1811. La definición de los tipos y la clasificación se realizó por primera vez en 1853 por Broca(2), modificándose posteriormente en 1856 por Malgaigne y Burger, teniendo en cuenta la dirección del calcáneo respecto al astrágalo y el mecanismo lesional asociado(2,4,5) (Tabla 1).
Objetivo
El objetivo de este trabajo es presentar un caso clínico de una luxación periastragalina medial abierta, sin fracturas asociadas aparentemente, en un paciente varón de 19 años tras un accidente de tráfico, realizando además una revisión bibliográfica.
Caso clínico
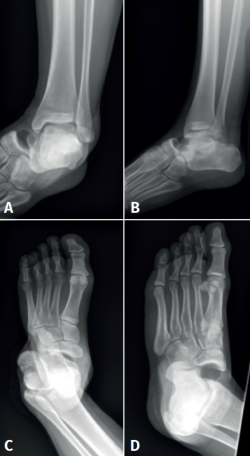
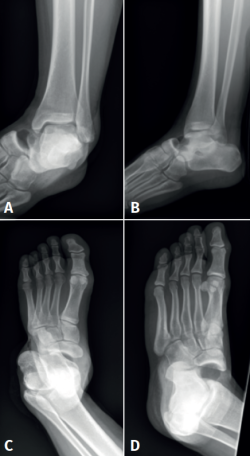
Se trata de un paciente varón de 19 años que acude al Servicio de Urgencias tras un accidente de tráfico con patinete eléctrico en la vía pública. A su llegada, presenta herida incisocontusa de 1-2 cm en el maléolo externo del tobillo izquierdo con sangrado en sábana y deformidad en “pie zambo adquirido”. Presenta dolor intenso a la palpación. Movilidad distal y exploración neurovascular distal conservadas.
Se realiza lavado con abundante suero fisiológico y antiséptico, se cubre provisionalmente la herida y se pauta antibioticoterapia profiláctica.
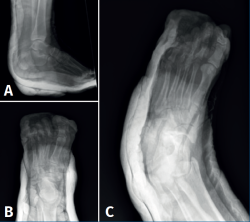
Se realizaron radiografías anteroposterior (AP) y lateral del tobillo, y AP y oblicua del pie, donde se diagnostica de luxación peritalar medial abierta (Figura 1).
Resultados
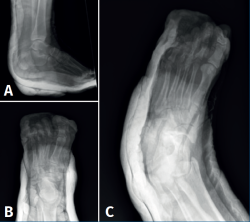
Se realizó reducción cerrada bajo anestesia (bloqueo raquídeo) y se comprobó la estabilidad mediante control fluoroscópico. Se realizó lavado abundante, sutura de la herida lateral y se inmovilizó con yeso cerrado almohadillado; posteriormente se realizaron radiografías lateral del tobillo y AP y oblicua del pie posreducción (Figura 2) y tomografía computarizada (TC) posreducción.
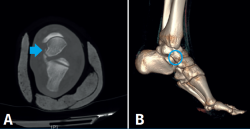
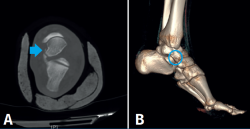
En la TC se aprecia arrancamiento óseo de 4 mm lateral a la cara externa del astrágalo, sin observar otras líneas de fractura (Figura 3).
Se llevaron a cabo controles radiológicos seriados, retirándose el yeso tras un total de 6 semanas. Tras esto, el paciente realizó rehabilitación, carga parcial y fisioterapia, con muy buenos resultados funcionales finales.
Discusión
El tratamiento de estas lesiones depende de la integridad de la piel y de la asociación o no de otras fracturas(1). Debe reducirse cuanto antes para disminuir las probabilidades de necrosis de la piel y compromiso circulatorio(3).
Un 70% se reducen de forma cerrada con el paciente sedado mediante flexión de rodilla (para relajar el tríceps sural) y usando el método boot grip, que consiste en flexión plantar, tracción y eversión o inversión(4).
En el caso de que no se pueda reducir de manera cerrada, no hay que usar una fuerza excesiva ni demasiados intentos de reducción, sino realizar una reducción abierta para evitar fracturas iatrogénicas y complicaciones neurovasculares(4).
Según la literatura, el 30% de las luxaciones peritalares mediales y el 50% de las laterales son irreductibles de forma cerrada(4,6,7), ya sea por fracturas osteocondrales en la articulación talonavicular o interposición de partes blandas (50% de los casos)(4):
- Luxaciones mediales(4): lo que se recomienda es un abordaje lateral sobre la cabeza del astrágalo, ya que la cabeza de este suele estar en un ojal creado en el músculo extensor digital brevis (término conocido como buttonholing), tendones peroneos o cápsula talonavicular.
- Luxaciones laterales(4): mediante un abordaje medial se accede a los tendones tibial posterior, flexor hallucis longus y flexor digitorum longus, quienes pueden suponer un obstáculo en la reducción.
Lesiones concomitantes
La asociación de fracturas óseas de los huesos del tarso oscila entre el 20 y el 60%(3), siendo más frecuente en los tipos abiertos y laterales(7). Algunas publicaciones(6) apuntan a que estas lesiones asociadas podrían influir de forma negativa sobre los resultados clínicos.
Bibbo et al.(4) consideran que si se hiciera una TC a todos los pacientes tras la luxación encontraríamos un 100% de lesiones óseas, de ahí que se piense que las radiografías infraestiman los posibles daños concomitantes.
En la mayoría de los casos, son fragmentos osteocondrales del astrágalo, como en nuestro caso, o fragmentos desprendidos de calcáneo o astrágalo. Según el grado, la localización y el tamaño de los mismos, estos fragmentos se mantienen, se retiran o se fijan.
Tratamiento posquirúrgico
Una vez reducida la luxación, si es inestable se puede fijar mediante agujas de Kirschner o fijador externo, según el estado de las partes blandas.
En el caso de que se mantenga estable, se inmoviliza mediante un botín de yeso unas 3-4 semanas si no hay fractura y 6 semanas si asocia fractura. Esta inmovilización puede tener como inconveniente la pérdida de función y posterior rigidez o artrosis subastragalina(8), por lo que, tras retirarlo, hay que comenzar de forma inmediata con carga, movilización completa y fisioterapia.
Complicaciones
Según el tipo de luxación y la gravedad, encontramos diferentes complicaciones y con diferente pronóstico. Las luxaciones laterales(9) y abiertas(6) son las que se asocian con mayor tasa de complicaciones, de ahí que el diagnóstico y la reducción precoz sean esenciales. Podemos dividirlas en:
- Complicaciones tempranas (0-10%)(1,4,6): necrosis de la piel, infección (sobre todo en luxaciones abiertas) o compromiso neurovascular.
- Complicaciones tardías:
- Necrosis avascular astragalina (5%)(1,8): se relaciona sobre todo con lesiones abiertas, lesión del proceso posterior del astrágalo y casos de no diagnóstico de la lesión.
- Rigidez (más frecuente): por fibrosis de la cápsula(8).
- Osteoporosis en relación con el amplio tiempo de inmovilización(8).
- Artrosis talonavicular o subtalar postraumática (80-90%)(4). Según la literatura, se relaciona con la gravedad de la lesión, luxación lateral, lesión de partes blandas, fracturas concomitantes y restricción de la movilidad(8). Lo que más llama la atención de esta complicación es que su hallazgo radiológico no siempre tiene su correspondencia clínica(4,8). La artrosis puede ser tibiotalar (80-90%), subastragalina (89%) o del mediopié (72%), con una correlación clínica del 31, el 63 y el 15%, respectivamente.
- Inestabilidad, sobre todo en pacientes jóvenes cuya inmovilización ha sido inferior a 4 semanas.
Pronóstico
El pronóstico de estas lesiones se correlaciona con la energía del traumatismo, la existencia de lesiones abiertas, las lesiones asociadas y el tiempo de inmovilización, siendo las de peor pronóstico las luxaciones peritalares laterales, debido a la necesidad de una mayor energía para causar la lesión y una mayor asociación con fracturas y lesión de partes blandas(1,5,10).
Conclusión final
Las luxaciones peritalares son lesiones infrecuentes. Un correcto diagnóstico, descartando lesiones asociadas como fracturas o inestabilidades, y una reducción precoz son claves para evitar posteriores complicaciones y lograr un mejor pronóstico. Tras la inmovilización, la rehabilitación es imprescindible para lograr un resultado final óptimo.