Papel de la fijación externa en fracturas de meseta tibial
Role of external fixation in tibial plateau fractures
Resumen:
Objetivo: mostrar el actual papel de la fijación externa (FE) en las fracturas de meseta tibial o tibia proximal complejas, mostrando los diferentes usos, indicaciones y montajes.
Métodos: actualización del tratamiento de las fracturas complejas de meseta tibial (FCMT) con FE mediante revisión bibliográfica junto con un enfoque personal basado en la experiencia en el manejo de la fijación externa y el tratamiento de las fracturas de la tibia proximal.
Resultados: la FE como tratamiento definitivo en las FCMT ofrece buenos resultados funcionales con pocas complicaciones posquirúrgicas permitiendo cirugía temprana, rápida estabilización y menor desvitalización, por lo que favorece el estado de las partes blandas.
Conclusiones: a pesar de que no existe evidencia de qué tratamiento es el mejor para las FCMT, comparando la reducción abierta y fijación interna (RAFI) con la FE, esta última ofrece un papel esencial debido a sus ventajas, resultados finales y sobre todo por el manejo de las partes blandas.
Nivel de evidencia: IV.
Relevancia clínica: aportar un enfoque diferente acerca del tratamiento de las FCMT, desviándose del habitual manejo mediante RAFI, centrándose en el uso de la FE. Esta aporta una serie de ventajas y resultados similares e incluso mejores en algunos casos, comparándola con la RAFI.
Asimismo, se promueve el uso de los fijadores tanto de forma temporal como de forma definitiva en el manejo de estas fracturas, dando más relevancia a este tratamiento y convirtiendo la publicación en un apoyo para los que elijan la FE para tratar fracturas de mesetas tibiales.
Abstract:
Objective: to provide a clear and general view of the current role of external fixation (EF) in complex tibial plateau or proximal tibial fractures, showing the different uses, indications and settings.
Methods: update of the treatment of complex tibial plateau fractures (MTCF) with EF through a review of the literature together with a personal approach based on experience in the management of external fixation and the treatment of fractures of the proximal tibia.
Results: EF as a definitive treatment in FCMT offers good functional results with few post-surgical complications, allowing early surgery, rapid stabilization and less devitalization, which favors the condition of the soft tissues.
Conclusions: although there is no evidence of which treatment is the best for FCMT, comparing open reduction and internal fixation (ORIF) with EF, the latter offers an essential role due to its advantages, final results and above all because of its soft tissue management.
Level of evidence: IV.
Clinical relevance: provide a different approach to the treatment of FCMT, deviating from the usual management through ORIF, focusing on the use of EF. This provides a series of advantages and similar results and even better in some cases, compared to ORIF.
Likewise, the use of fixators is promoted both temporarily and permanently in the management of these fractures, giving more relevance to this type of treatment, making this publication a support for those who choose EF to treat tibialis plateau fractures.
Introducción
Las fracturas complejas de meseta tibial (FCMT) son aquellas que, por sus características, tienen mal pronóstico y un potencial de complicaciones elevado, como pueden ser fracturas de alta energía, fracturas abiertas o de alto grado, de tipo V-VI (Schatzker) o de tipo C (AO).
La evidencia actual pone de manifiesto un elevado riesgo de complicaciones en el tratamiento de este tipo de fracturas cuando optamos por reducción abierta y fijación interna (RAFI)(1,2). Las complicaciones que derivan de un incorrecto tratamiento o una mala evolución de las partes blandas son las que podemos minimizar con el uso de la fijación externa (FE). De tal forma, en los principios del tratamiento de estas fracturas se contempla evitar las complicaciones de las partes blandas como uno de los pilares más importantes, ya que estas pueden producir secuelas devastadoras(3).
La FE presenta una serie de ventajas que nos van a permitir cumplir con los objetivos más relevantes en el tratamiento de las FCMT, siendo un tratamiento exigente desde el punto de vista técnico y en el postoperatorio. Su papel es el de ser protagonista y no tanto una alternativa válida en estas fracturas de tibia proximal con las características más difíciles en cuanto a clasificación, mecanismo lesional y condiciones de las partes blandas.
La bibliografía actual muestra que el resultado final, cuando empleamos la FE tanto como tratamiento temporal como tratamiento definitivo, es satisfactorio(4,5,6,7,8,9), siempre teniendo en cuenta los resultados que podemos esperar de este tipo de fracturas, en las que las complicaciones y secuelas son habituales(5,8).
Asimismo, no hay evidencia de qué tratamiento es mejor, si se hace la comparativa entre RAFI y FE en las FCMT(10). Por tanto, si buscamos una solución quirúrgica “menos agresiva” con las partes blandas, que nos permita restaurar el eje de la extremidad y además sea versátil, la FE es un tratamiento de primera línea.
Material y métodos
La presente publicación es un artículo original que trata de aportar una visión diferente al habitual manejo que se realiza en las FCMT, donde la RAFI sigue siendo la primera opción para muchos cirujanos.
En primer lugar, la FE es un tratamiento orientado a los “casos complejos de tibia proximal”, es decir, aquellos que tienen un potencial elevado de complicaciones y secuelas. Son escenarios donde vamos a encontrar problemas relacionados con:
- Tipo de fractura: la complejidad en función de su clasificación es determinante. Serán los tipos V-VI de Schatzker o los tipos 41C de la clasificación AO los que presentan las tasas más altas de complicaciones, secuelas (artrosis postraumática, mal unión, pseudoartrosis, alteraciones del eje, pérdida de rango articular) y dificultad en el momento de la cirugía.
- Estado de partes blandas: sin unas condiciones adecuadas de las partes blandas no se recomienda realizar RAFI. Es un principio básico que, si no se respeta, tendremos problemas devastadores, como necrosis cutánea o dehiscencia de la herida quirúrgica, llegando a la infección (artritis séptica u osteomielitis). Las fracturas abiertas, sobre todo a partir del grado II con una herida considerable y los grados III, suponen un terreno en el que la FE tiene un papel muy importante. La fractura no cambia, pero las partes blandas sí lo hacen. Cuando existe afectación de estas y sufren, en especial en los mecanismos de alta energía, si no las tratamos con especial cuidado puede que nos encontremos, como en ciertas publicaciones, tasas de hasta el 50-80% de infecciones en FCMT “mal tratadas” con RAFI(2).
- Siempre debemos considerar estas fracturas como una lesión potencialmente grave de las partes blandas con un hueso roto debajo(11). De esta manera, entenderemos mejor el papel de la FE y lo aplicaremos con mejor criterio, cumpliendo con el actual requisito del cuidado de las partes blandas(3).
- Mecanismo lesional: las fracturas que se producen en condiciones de alta energía suelen acompañarse de los problemas antes mencionados (trazos complejos de fractura junto con mal estado de las partes blandas o fracturas abiertas) y con algún otro como el síndrome compartimental. En el mecanismo lesional de alta energía las partes blandas siempre van a estar afectadas, sea en mayor o menor medida. Son bien conocidos los fenómenos fisiopatológicos locales que produce el traumatismo, tales como el edema y la inflamación, dando lugar a alteraciones vasculares locales, creando hipoxia y otras condiciones que desfavorecen los procesos de reparación locales, y situaciones de necrosis que pueden afectar desde la piel hasta el músculo(12). En este escenario, si se realizan grandes abordajes para la reducción abierta junto con la manipulación de tejidos y mayor desvitalización ósea, estaríamos generando mayor daño, incrementando las probabilidades de potenciar el mal estado de las partes blandas, pudiendo evolucionar a complicaciones que empeoran el pronóstico y el resultado final.
Una vez que nos hemos situado en el contexto de “casos complejos de tibia proximal”, lo siguiente es saber qué objetivos debemos conseguir:
- Restaurar la superficie articular.
- Restaurar el eje (alineamiento).
- Restaurar la estabilidad.
- Movilidad temprana.
Todos son determinantes, pero dentro de ellos, restaurar el eje y la estabilidad de la rodilla son críticos(8,13). De hecho, en la práctica clínica observamos que numerosos pacientes tienen subóptimas reducciones de la superficie articular, pero presentan resultados funcionales más que aceptables. Las incongruencias articulares parecen ser “bien toleradas” en el desarrollo de secuelas osteoartrósicas en la meseta tibial cuando se comparan con otras fracturas articulares.
A estos objetivos debemos añadir otro de vital importancia: preservar las partes blandas y prevenir sus complicaciones. Es uno de los pilares actuales en el tratamiento de los casos complejos de la meseta tibial y en el que la FE tiene un papel relevante.
En este sentido, la FE ofrece ventajas que van a ayudar en el cumplimiento de estos objetivos:
- Preserva:
-
Vascularización local.
-
Partes blandas.
-
Es uno de los grandes atractivos que tiene la FE y una gran ventaja a la vez. A diferencia de la RAFI, no necesita grandes abordajes ni dañar más la piel de lo estrictamente necesario para la introducción de pines o agujas. Una osteosíntesis sin necesidad de ser agresivo con las partes blandas puede ser necesaria en los casos complejos.
- Es compatible con:
- Fijación interna.
- Cirugías reconstructivas de las partes blandas.
Además de aportar estabilidad con la FE, podemos, en determinados casos, añadir fijación interna mínima o limitada, como pueden ser tornillos de compresión para sintetizar fragmentos de mayor entidad. Además, en los tratamientos realizados por cirugía plástica, un FE les ofrece un marco de seguridad estable sin movilidad en el foco para poder hacer las reconstrucciones necesarias.
- Mejora la estabilidad y el alineamiento: una correcta estabilización evita nuevas lesiones de las partes blandas y facilita la respuesta del paciente al traumatismo sufrido y a posibles infecciones(13). Además, las condiciones de dolor del paciente mejoran al aportar estabilidad. De igual manera, con un fijador podemos recuperar el alineamiento, ya sea en el momento más reciente de la fractura o en situaciones más evolucionadas, gracias a la programación de corrección que podemos hacer con fijadores de tipo hexápodos.
- Tratamiento multitemporal: la FE puede emplearse en cualquier momento de la fractura, desde la fase más inicial de urgencias hasta en las fases finales y más evolucionadas, cuando tengamos secuelas o problemas derivados de esta, como mal alineamiento, defectos de consolidación o infecciones. A diferencia de la RAFI, un tratamiento definitivo sin opción de modificación, la FE se puede emplear de forma temporal, de forma definitiva o para el tratamiento de secuelas o complicaciones de la fractura.
- Permite errores y modificaciones: durante un tratamiento definitivo con FE, podemos realizar correcciones en todos los planos, mediante los fijadores hexápodos, en función de las deformidades o los desplazamientos, restaurando el eje de forma progresiva. De este modo, podemos corregir, sin límite de oportunidades, la fractura y el eje de la extremidad, ya que si existe algún error en este tratamiento o no ha logrado la corrección deseada, podemos volver a comenzarlo, hasta lograrlo.
Como se menciona anteriormente, la multitemporalidad de la FE nos permite, dependiendo del momento de la fractura, realizar diferentes tipos de montajes.
Tratamiento temporal
Está recomendado en los patrones de FCMT con mecanismo de alta energía e inestabilidad axial aplicar el tratamiento por etapas, comenzando con la FE de forma temporal como herramienta para mejorar la estabilidad, el alineamiento y sobre todo el pronóstico de las partes blandas(14,15).
En las etapas más tempranas, el foco está puesto en prevenir más daño de las partes blandas, hasta resolver la fractura.
Es lo que se denomina staged approach, staged management o tratamiento por etapas, en el que en primer lugar aplicaremos la FE de forma temporal (etapa 1) para posteriormente realizar RAFI (etapa 2) como tratamiento definitivo.
La finalidad de la FE, de forma inicial y temporal, es proteger las partes blandas y con ello conseguir menor incidencia de necrosis de los tejidos, menor infección y mejor resultado de la cirugía final(16), además de estabilizar la fractura y conseguir su alineamiento mediante ligamentotaxis. De esta manera, mejoramos el dolor del paciente y supera en estabilidad, comodidad y resultado final al tradicional método de la tracción transcalcánea(17), que actualmente se sigue utilizando.
Está aceptado que la prevención y la protección de las partes blandas y de las complicaciones de estas es uno de los pilares centrales del tratamiento de las FCMT(15,17). En este tipo de casos y situaciones, se emplea la FE de forma temporal:
- Mecanismos de producción por alta energía.
- Fractura abierta de alto grado o severa contaminación.
- Mal estado de las partes blandas.
- Inestabilidad articular.
- Fracturas con trazos complejos.
- Politrauma (control de daños).
- Comorbilidades importantes que interfieran en procesos de cicatrización.
- Completar estudios/pruebas diagnósticas.
Numerosas publicaciones con algoritmos terapéuticos de las FCMT indican las situaciones donde podemos utilizar la FE como tratamiento temporal. El denominador común de estos es el mecanismo de alta energía(14,15,17).
En estos estudios, además, existe cierto consenso sobre el paso de la etapa 1 a la 2. La FE temporal se mantiene hasta que las partes blandas permitan la RAFI. Este momento depende de nuestro criterio y experiencia, basándonos en la ausencia o la disminución de signos inflamatorios y signos de sufrimiento o lesiones cutáneas, el buen estado vascular o la ausencia de signos de infección, entre otros. Es un tiempo variable, no existe un marco temporal definido para mantener la FE temporal. El manejo clínico habitual es un plazo de entre 5 a 20 días. De hecho, en la mayoría de las publicaciones no es un periodo mayor de 2 semanas, ya que además existe un incremento teórico del riesgo de infección de los pines, con el consiguiente problema para hacer RAFI(14,15). No se recomienda, por tanto, largos periodos de FE temporal.
Se recomienda que la FE temporal se realice en las primeras 24 horas junto con el tratamiento inicial de las partes blandas.
En caso de que las partes blandas no se resuelvan en este periodo y no permitan hacer RAFI, se recomienda que el tratamiento definitivo sea con FE, siendo necesarios otros montajes de carácter definitivo.
En cuanto a las cuestiones técnicas de los montajes, existe consenso sobre la posición de los pines en la tibia con vistas a la futura RAFI. Existen publicaciones que muestran un incremento del riesgo de infección en el lugar donde hubo pines y posteriormente placas(18), por lo que se recomienda la colocación de los pines tibiales en un lugar óptimo que no interfiera, en la medida en que se pueda, con incisiones futuras o con el material de síntesis definitivo. De igual manera, hay numerosas publicaciones que nos muestran lo contrario, sin incremento de riesgo de infección y con mejor resultado final(14,15,17). Es más, muestran que existe más riesgo de infección si se realiza RAFI precoz, antes de que las partes blandas estén en buenas o mejores condiciones.
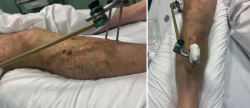
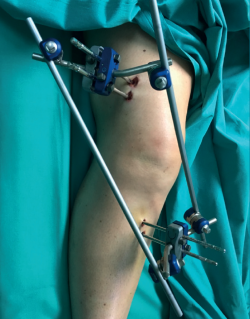
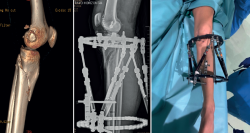
Con respecto a los montajes de FE temporal, lo recomendado es puentear la rodilla, realizando una construcción que nos resulte cómoda, asequible y aporte estabilidad. Este tipo de montaje suele constar de 2 pines en el fémur situados en la cara lateral o anterolateral y 2 pines tibiales situados en la cara anteromedial sobre la tabla tibial interna. Estos pines los uniremos mediante sus correspondientes conectores con barras; en función del tamaño de la rodilla y de la inflamación que presente, podemos usar de 1 a 3 barras abarcando normalmente el mismo plano.
Las claves de estos montajes temporales son, en primer lugar, su realización lo más sencilla y rápida posible, y, en segundo lugar, realizar tracción alineando fractura y eje de la extremidad antes del apretado final, intentando corregir longitud, rotación y angulación (Figuras 1 y 2).
Finalmente, el procedimiento de pasar la FE a RAFI se puede realizar en paso directo o de forma secuencial. Lo más frecuente es el paso directo, realizando retirada del fijador y RAFI en el mismo procedimiento. Los pines pueden ayudar en la reducción por la tracción que hagamos con ellos. Es un proceso habitualmente seguro cuando se realiza en las primeras 2-3 semanas, en ausencia de signos de infección de los pines y cuando las partes blandas están en adecuadas condiciones.
Tratamiento definitivo
Los altos grados de las fracturas de la tibia proximal generan secuelas osteoartrósicas que aumentan las posibilidades de finalizar el tratamiento en una prótesis total de rodilla (PTR) por dolor incapacitante(5). En nuestro medio laboral, es un hecho frecuente, ya que son pacientes jóvenes que a medio-largo plazo desarrollan artrosis de rodilla y sus resultados funcionales son malos.
Esta realidad nos genera el planteamiento de que el tratamiento de las FCMT debe ser lo menos agresivo posible con las partes blandas y con el hueso, consiguiendo restaurar el eje como principal objetivo. A largo plazo, mantener el eje mecánico, aun sacrificando la congruencia articular, es la clave para un buen reemplazo articular. De esta forma, la FE es la alternativa terapéutica que nos permite cumplir con este planteamiento, siendo una opción que debemos incluir en la planificación prequirúrgica en las situaciones que consideremos que aportará más beneficios que la fijación interna, como pueden ser(19,20):
- Fracturas complejas:
- Fracturas V/VI de la clasificación de Schatzker o de tipo 41C de la clasificación AO.
- Fracturas abiertas (III B/C).
- Fracturas no reconstruibles por conminución severa de la superficie articular.
- Disociación metafisodiafisaria.
- Mecanismo de alta energía.
- Inestabilidad articular.
- Severo daño de las partes blandas que nos impida un tratamiento definitivo con RAFI.
- Síndromes compartimentales tratados con fasciotomías.
- Comorbilidades del paciente que contraindiquen fijación interna o influyan negativamente en procesos de cicatrización (diabetes, tabaquismo, mal estado basal) (Figura 3).
La FE como tratamiento definitivo es relativamente poco conocida y realizada. Existe inexperiencia por parte de los equipos de traumatología que tratan habitualmente fracturas de la meseta tibial. Con respecto a nuestro hospital, es una línea de tratamiento aplicada frecuentemente, creciendo, desde hace años, de forma notable con el uso de fijadores hexápodos, debido a que nuestros resultados son similares a los de la evidencia científica publicada(4,6,9,21,22,23,24,25).
Es cierto que la FE plantea una serie de inconvenientes que no comparte con la RAFI: difícil reducción de los fragmentos articulares, incomodidad para el paciente, requerimientos sanitarios, retardo o prolongación en la consolidación e intolerancia o infección de las agujas y los pines.
retla.05210.fs2208016-figura4.png
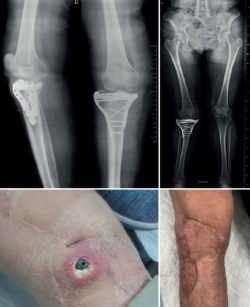
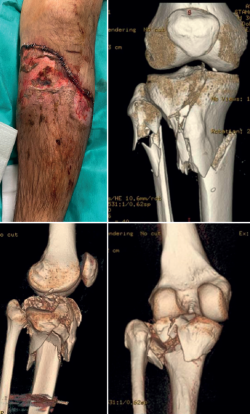
Figura 4. Mujer de 54 años, fumadora, con patología vascular, fractura abierta conminuta de la meseta tibial derecha tratada mediante reducción abierta y fijación interna como tratamiento definitivo. Tras múltiples infecciones, complicaciones de las partes blandas, alteración del eje, dolor crónico y cirugías por parte de cirugía plástica, resulta un auténtico reto la prótesis total de rodilla.
Por tanto, en este tipo de fracturas, debemos cambiar la idea de que la RAFI es el tratamiento de primera elección siempre y tener muy presente que la FE es un método reconocido, válido y respaldado por la bibliografía. De hecho, en la principal publicación que hoy por hoy sigue siendo unas de las referencias, aparece que no existe evidencia acerca de cuál es el mejor tratamiento si comparamos la RAFI y la FE en las FCMT(10). Ante resultados funcionales a largo plazo sin diferencias, parece razonable usar un tratamiento que no nos hipoteque con complicaciones en el futuro, como es la FE (Figura 4).
Tipos de montaje definitivos
Existen fundamentalmente 2 grandes tipos de montajes(20): los modelos híbridos y los circulares. También existe un tercer tipo de montaje, poco reconocido y muy poco empleado, pero está descrito en la bibliografía actual: las placas bloqueadas como fijador externo.
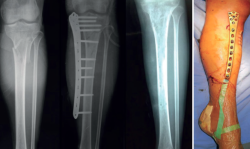
Con respecto a los modelos híbridos, consisten en combinar un aro proximal en el fragmento fracturado que se unirá mediante barras a los pines (ápex) tibiales directamente (Figura 5).
Los modelos híbridos, comparados con los circulares, son más económicos, más sencillos de montar, consumen menos tiempo quirúrgico, proporcionan algo menos de estabilidad y, lo más importante, no permiten programas de corrección.
Los modelos circulares se basan en estabilizar la fractura en sus 360°, siendo el montaje más estable. Se consigue mediante la unión, mínimo, de 2 aros mediante barras rígidas (lo que llamamos popularmente FE de “tipo Ilizarov”) o mediante struts (barras telescópicas). Estos modelos resisten mejor las cargas axiales.
El “tipo Ilizarov” es, clásicamente, la referencia de la FE, ya que es el modelo original del que nacen posteriormente los fijadores circulares hexápodos.
El montaje más básico de un modelo circular consiste en sintetizar el fragmento proximal (fractura) con 3 agujas; en el caso de tener suficiente superficie ósea, podremos valorar la posibilidad de añadir pines. En la región distal se añade otro aro normalmente con 3 pines, ya que solemos tener suficiente superficie ósea.
La evolución de los modelos circulares a hexápodos se basa en el desarrollo que realizan los hermanos Taylor elaborando un modelo en el que los aros se unen por 6 barras telescópicas que pueden crecer o decrecer de forma independiente, logrando realizar cambios en diferentes planos (longitud, traslación, angulación) elaborados por un programa. Es una tecnología capaz de corregir una fractura o una deformidad mediante un software que elabora un plan de corrección diario que el paciente ejecuta mediante la modificación de los struts según las pautas de dicho programa. La capacidad de poder realizar correcciones y modificaciones sobre una fractura o una deformidad es la gran ventaja y la principal característica de los hexápodos. Podremos “permitirnos errores”, ya que siempre tendremos la posibilidad de volver a reprogramar el caso para conseguir el correcto alineamiento, la angulación y la posición deseadas. Esta propiedad tan única es una diferencia determinante con la RAFI u otros tipos de fijadores, con los que, una vez realizado el tratamiento, no hay posibilidad de modificaciones (Figura 6).
Existe un tercer modelo de FE como tratamiento definitivo, muy poco reconocido y empleado(26,27,28,29). Está descrito en la bibliografía actual el uso de placas bloqueadas de la tibia proximal como fijador, apareciendo en estudios biomecánicos y series de casos. Las justificaciones para su uso se basan en que los fijadores circulares son voluminosos e incómodos, que las placas, con su bajo perfil, tienen estabilidad angular y axial, y que el mecanismo de bloqueo hace que sea o actúe como una construcción única. Según algunos estudios, tienen mayor rigidez que la FE convencional, sobre todo en los modelos donde la placa está situada lo más cercana a la piel. Otros dicen que las características biomecánicas no son suficientes como para recomendarlo en la práctica clínica (Figura 7).
Resultados
En los últimos años, nuestra experiencia tratando FCMT mediante FE como tratamiento definitivo resulta satisfactoria, tanto por los resultados funcionales finales y las complicaciones postoperatorias, como por la evolución de nuestra unidad quirúrgica de FE, logrando tiempos de cirugía iguales o menores que realizando RAFI, obteniendo resultados buenos (movilidad, consolidación, alineamiento) con baja tasa de complicaciones y convirtiendo nuestro hospital en uno de los que más utilizan este sistema para el tratamiento de las fracturas. El FE circular hexápodo que empleamos es el Taylor Spatial Frame® (TSF) de Smith & Nephew. Recientemente, incorpora un nuevo sistema de referenciación radiológica que disminuye los tiempos quirúrgicos.
Discusión
El resultado final en una FCMT sabemos que no es habitualmente satisfactorio. Son lesiones que, en el mejor de los casos, dejarán algún tipo de secuela limitante. Los pacientes tienen serias dificultades para volver a su estado previo, ya sea laboral, deportivo o sencillamente de sus actividades de vida diaria. En el caso de las complicaciones posquirúrgicas a corto plazo, como infecciones o problemas de las partes blandas, las consecuencias para el paciente pueden llegar a ser nefastas, dando lugar, además, a numerosas reintervenciones por parte de traumatología o cirugía plástica, tiempos largos de hospitalización y de tratamientos antibióticos, incrementando los costes sanitarios para acabar en alguna incapacidad.
El uso de la FE como tratamiento definitivo en las FCMT obtiene resultados funcionales favorables con pocas complicaciones postoperatorias, convirtiéndose en una opción terapéutica totalmente válida, eficaz y equiparable al gold standard, la RAFI. Aparte de los resultados funcionales, la FE permite una cirugía temprana, ya que podemos usarla con cierta independencia del estado de las partes blandas, consiguiendo una rápida y eficaz estabilización con menor desvitalización.
Además, existen múltiples publicaciones en las que se comparan las 2 alternativas de tratamiento, la FE y la RAFI. Dicha comparativa es motivo de cierto debate en nuestra planificación quirúrgica de las FCMT, encontrando que los resultados a largo plazo son similares y que no existen diferencias en cuestiones tan importantes como consolidación, tasas de infección (similar o menor) o síntomas de artrosis(30,31,32,33,34). Además, con la FE existe menor pérdida de sangre intraoperatoria, menor estancia hospitalaria y menor tasa de reintervenciones. Incluso, en ciertas publicaciones la FE tiene mejores resultados funcionales con reducción similar.
El camino que comienza un paciente con una fractura de este tipo es infausto; por ello, nuestros objetivos primordiales son restaurar el eje y evitar las complicaciones de las partes blandas con un sistema de tratamiento “poco agresivo” como es la FE.
La FE como tratamiento definitivo puede ser el ideal en un paciente bien seleccionado, como son aquellos que tengan condiciones que afecten negativamente a la cicatrización de los tejidos y en fracturas de alto grado con mal estado de las partes blandas.
Conclusiones
La FE como tratamiento temporal en las FCMT es una herramienta casi necesaria y de alto valor para mejorar el pronóstico del paciente. Como tratamiento definitivo es un método poco utilizado, infravalorado, muy útil, con importantes ventajas y resultados funcionales finales satisfactorios, siempre que la indicación sea correcta. Además, según la evidencia actual, no hay consenso acerca de qué opción quirúrgica es mejor(10); por ello, ante las 2 alternativas, RAFI o FE, esta última disminuye las complicaciones a corto y medio plazo, respetando las partes blandas, restaurando el alineamiento de la extremidad para alcanzar un resultado final que es lo suficientemente bueno como para convertir la FE en la primera línea de tratamiento en este tipo de fracturas.
Figuras
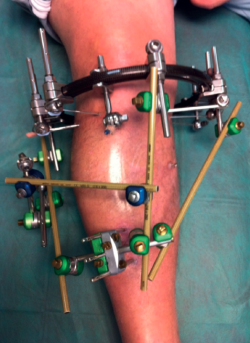
Figura 3. Fractura de grado VI de Schatzker con mal estado de las partes blandas en paciente diabético. Se decidió tratamiento definitivo con fijación externa circular en hexápodo.
Figura 4. Mujer de 54 años, fumadora, con patología vascular, fractura abierta conminuta de la meseta tibial derecha tratada mediante reducción abierta y fijación interna como tratamiento definitivo. Tras múltiples infecciones, complicaciones de las partes blandas, alteración del eje, dolor crónico y cirugías por parte de cirugía plástica, resulta un auténtico reto la prótesis total de rodilla.
Figura 5. Montaje híbrido. Fragmento proximal sintetizado con agujas y estabilizado con el aro que se une mediante 3 barras a conectores que salen de 3 pines tibiales.
Figura 6. Fractura de tipo VI con trazo articular posterior y amplia extensión hacia distal junto con traslación anterior del fragmento proximal. Tratamiento definitivo con fijador externo hexápodo mediante plan de corrección, carga precoz, movilidad completa y buen resultado funcional final.
Información del artículo
Cita bibliográfica
Autores
Pedro Ignacio Carretero Cristóbal
Hospital Monográfico de Cirugía Ortopédica y Traumatología Asepeyo. Madrid
José García López
Unidad de Fijación Externa. Hospital Asepeyo Coslada. Madrid
Unidad de Traumatología. Hospital Monográfico Asepeyo Coslada. Madrid
Ricardo Rodríguez de Oya
Unidad de Traumatología. Hospital Monográfico Asepeyo Coslada. Madrid
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Phisitkul P, McKinley TO, Nepola JV, Marsh JL. Complications of locking plate fixation in complex proximal tibia injuries. J Orthop Trauma. 2007;21(02):83-91.
-
2Shao J, Chang H, Zhu Y, Chen W, Zheng Z, Zhang H, Zhang Y. Incidence and risk factors for surgical site infection after open reduction and internal fixation of tibial plateau fracture: A systematic review and meta-analysis. Int J Surg. 2017 May;41:176-82.
-
3Prat-Fabregat S, Camacho-Carrasco P. Treatment strategy for tibial plateau fractures: an update. EFORT Open Rev. 2016;1:225-32.
-
4Babis GC, Evangelopoulos DS, Kontovazenitis P, Nikolopoulos K, Soucacos PN. High energy tibial plateau fractures treated with hybrid external fixation. J Orthop Surg Res. 2011 Jul 14;6:35.
-
5Papagelopoulos PJ, Partsinevelos AA, Themistocleous GS, Mavrogenis AF, Korres DS, Soucacos PN. Complications after tibia plateau fracture surgery. Injury. 2006 Jun;37(6):475-84.
-
6Debnath UK, Jha DK, Pujari PK. Results of ring (Ilizarov) fixator in high energy Schatzker type VI fractures of proximal tibia. J Clin Orthop Trauma. 2018 Apr-Jun;9(2):186-91.
-
7Lovisetti G, Vulcano E, Bettella L, Tasarib R, Tondolo T, Sala F. Treatment with Circular External Fixation of Bicondylar Tibial Fractures: Potential in Accurate Reduction and Efficacy on Functional Results. J Knee Surg. 2018 May;31(5):459-66.
-
8Giannoudis PV, Tzioupis C, Papathanassopoulos A, Obakponovwe O, Roberts C. Articular step-off and risk of post-traumatic osteoarthritis. Evidence today. Injury. 2010 Oct;41(10):986-95.
-
9Ariffin HM, Mahdi NM, Rhani SA, Baharudin A, Shukur MH. Modified hybrid fixator for high-energy Schatzker V and VI tibial plateau fractures. Strategies Trauma Limb Reconstr. 2011 Apr;6(1):21-6.
-
10McNamara IR, Smith TO, Shepherd KL, Clark AB, Nielsen DM, Donell S, Hing CB. Surgical fixation methods for tibial plateau fractures. Cochrane Database Syst Rev. 2015 Sep 15;2015(9):CD009679.
-
11Lowe JA, Tejwani N, Yoo B, Wolinsky P. Surgical techniques for complex proximal tibial fractures. J Bone Joint Surg Am. 2011;93-A:1548-59.
-
12Südkamp NP. Soft-tissue injury: pathophysiology and its influence on fracture management. En: Reudi TP, Murphy WM (eds.). AO Principles of Fracture Management. Stuttgart, Germany: Thieme; 2000. pp. 59-77.
-
13Worlock P, Slack R, Harvey L, Mawhinney R. The prevention of infection in open fractures: an experimental study of the effect of fracture stability. Injury. 1994 Jan;25(1):31-8.
-
14Egol KA, Tejwani NC, Capla EL, Wolinsky PL, Koval KJ. Staged management of high-energy proximal tibia fractures (OTA types 41): the results of a prospective, standardized protocol. J Orthop Trauma. 2005 Aug;19(7):448-55; discussion 456.
-
15Canton G, Santolini F, Stella M, Moretti A, Surace MF, Murena L. Strategies to minimize soft tissues and septic complications in staged management of high-energy proximal tibia fractures. Eur J Orthop Surg Traumatol. 2020 May;30(4):671-80.
-
16Scalea TM, Boswell SA, Scott JD, Mitchell KA, Kramer ME, Pollak AN. External fixation as a bridge to intramedullary nailing for patients with multiple injuries and with femur fractures: damage control orthopedics. J Trauma. 2000 Apr;48(4):613-21; discussion 621-3.
-
17Tao X, Chen N, Pan F, Cheng B. External fixation combined with delayed internal fixation in treatment of tibial plateau fractures with dislocation. Medicine (Baltimore). 2017 Oct;96(41):e8221.
-
18Shah CM, Babb PE, McAndrew CM, Brimmo O, Badarudeen S, Tornetta P 3rd, et al. Definitive plates overlapping provisional external fixator pin sites: is the infection risk increased? J Orthop Trauma. 2014 Sep;28(9):518-22.
-
19Lovisetti G, Vulcano E, Bettella L, Tasarib R, Tondolo T, Sala F. Treatment with Circular External Fixation of Bicondylar Tibial Fractures: Potential in Accurate Reduction and Efficacy on Functional Results. J Knee Surg. 2018 May;31(5):459-66.
-
20Lowenberg DW, Githens M, Boone C. Principles of tibial fracture management with circular external fixation. Orthop Clin North Am. 2014 Apr;45(2):191-206.
-
21Borrelli J Jr. Management of soft tissue injuries associated with tibial plateau fractures. J Knee Surg. 2014 Feb;27(1):5-9.
-
22Lovisetti G, Vulcano E, Bettella L, Tasarib R, Tondolo T, Sala F. Treatment with Circular External Fixation of Bicondylar Tibial Fractures: Potential in Accurate Reduction and Efficacy on Functional Results. J Knee Surg. 2018 May;31(5):459-66.
-
23Hall JA, Beuerlein MJ, McKee MD; Canadian Orthopaedic Trauma Society. Open reduction and internal fixation compared with circular fixator application for bicondylar tibial plateau fractures. Surgical technique. J Bone Joint Surg Am. 2009 Mar 1;91 Suppl 2 Pt 1:74-88.
-
24Subramanyam KN, Tammanaiah M, Mundargi AV, Bhoskar RN, Reddy PS. Outcome of complex tibial plateau fractures with Ilizarov external fixation with or without minimal internal fixation. Chin J Traumatol. 2019 Jun;22(3):166-71.
-
25Kataria H, Sharma N, Kanojia RK. Small wire external fixation for high-energy tibial plateau fractures. J Orthop Surg (Hong Kong). 2007 Aug;15(2):137-43.
-
26Ang BFH, Chen JY, Yew AKS, Chua SK, Chou SM, Chia SL, et al. Externalised locking compression plate as an alternative to the unilateral external fixator: a biomechanical comparative study of axial and torsional stiffness. Bone Joint Res. 2017 Apr;6(4):216-23.
-
27Luo P, Xu D, Wu J, Chen YH. Locked plating as an external fixator in treating tibial fractures: A PRISMA-compliant systematic review. Medicine (Baltimore). 2017 Dec;96(49):e9083.
-
28Zhang J, Ebraheim NA, Li M, He X, Liu J. One-Stage External Fixation Using a Locking Plate: Experience in 116 Tibial Fractures. Orthopedics. 2015 Aug;38(8):494-7.
-
29Qiu XS, Yuan H, Zheng X, Wang JF, Xiong J, Chen YX. Locking plate as a definitive external fixator for treating tibial fractures with compromised soft tissue envelop. Arch Orthop Trauma Surg. 2014 Mar;134(3):383-8.
-
30Metcalfe D, Hickson CJ, McKee L, Griffin XL. External versus internal fixation for bicondylar tibial plateau fractures: systematic review and meta-analysis. J Orthop Traumatol. 2015 Dec;16(4):275-85.
-
31Wang D, Xiang JP, Chen XH, Zhu QT. A Meta-Analysis for Postoperative Complications in Tibial Plafond Fracture: Open Reduction and Internal Fixation Versus Limited Internal Fixation Combined With External Fixator. J Foot Ankle Surg. 2015 Jul-Aug;54(4):646-51.
-
32Bove F, Sala F, Capitani P, Thabet AM, Scita V, Spagnolo R. Treatment of fractures of the tibial plateau (Schatzker VI) with external fixators versus plate osteosynthesis. Injury. 2018 Nov;49 Suppl 3:S12-S18.
-
33Hall JA, Beuerlein MJ, McKee MD; Canadian Orthopaedic Trauma Society. Open reduction and internal fixation compared with circular fixator application for bicondylar tibial plateau fractures. Surgical technique. J Bone Joint Surg Am. 2009 Mar 1;91 Suppl 2 Pt 1:74-88.
-
34Tripathy SK, Varghese P, Panigrahi S, Panda BB, Srinivasan A, Sen RK. External fixation versus open reduction and internal fixation in the treatment of Complex Tibial Plateau Fractures: A systematic review and meta-analysis. Acta Orthop Traumatol Turc. 2021 Sep;55(5):444-56.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Recogiendo el testigo
- Gigantes
- Fracturas de la meseta tibial en el ángulo posterolateral y posteromedial
- Tratamiento de las fracturas de espina tibial anterior aislada. Indicación y técnicas de fijación
- Manejo de las fracturas osteocondrales de la rodilla
- Papel de la fijación externa en fracturas de meseta tibial
- Edema óseo y fracturas trabeculares en la rodilla: ¿se pueden tratar?
- ¿Cómo evitar la hipotrofia tras la inmovilización?
- Fractura tibial por explosivo: a propósito de un caso
- Análisis de las demandas sobre temas médicos presentadas en los juzgados de lo social en la ciudad de Cartagena contra una mutua de accidente laboral en los años 2012, 2013 y 2014
- Incapacidad laboral en el paciente con una amputación de un miembro superior
- Lesión de Stener en el medio laboral
Más en PUBMED
Más en Google Scholar


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.