Introducción
Los traumatismos por explosivos son per se considerados de alta energía, produciendo gran cantidad de lesiones de distinta índole y afectando a diversas estructuras anatómicas, entre ellas el hueso. Es necesario conocer la fisiopatología de la onda de sobrepresión, también conocida como onda de blast, para poder comprender las lesiones que nos vamos a encontrar y cómo tratarlas.
Este tipo de lesiones no son las habituales en el ambiente laboral, pero no por ello deben ser desconocidas, ya que las explosiones en el medio laboral son un agente causal de lesiones probable.
Estas fracturas tienen un componente de lesiones a distancia que no podemos obviar, ya que la onda de sobrepresión habitualmente rompe el hueso y se distribuye por el canal endomedular tanto a proximal como distal, pudiendo provocar fracturas a distancia que debemos diagnosticar o al menos descartar.
También debemos valorar siempre el estado de los paquetes vasculonerviosos adyacentes, ya que pueden verse afectados (por ejemplo, creándose un pseudoaneurisma contenido por una lesión de la pared del vaso); debemos valorar el estado de los diversos compartimentos musculares, debiendo realizar en la mayoría de los casos fasciotomías profilácticas o terapéuticas. También son lesiones altamente contaminadas (sobre todo en el ambiente militar) y con un componente de lesiones térmicas asociadas.
Caso clínico
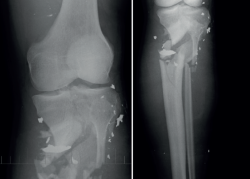
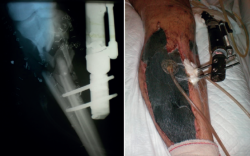
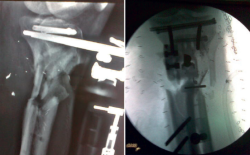
Se trata de un varón de 28 años, militar de profesión, que, estando desplegado en misión en el extranjero, sufre un atentado terrorista con un IED (improvised explosive device) en noviembre de 2008. Como consecuencia de este, sufre diversas lesiones, entre ellas un fractura abierta de tipo IIIA de la tibia derecha con afectación metafisodiafisaria.
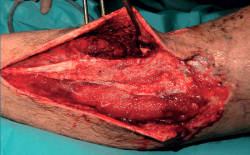
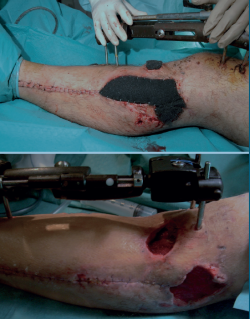
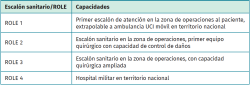
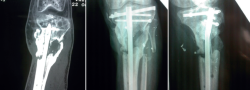
Una vez estabilizado hemodinámicamente por el ROLE 1 (Tabla 1), es trasladado al ROLE 2, donde se revalúa al paciente –no olvidemos que es un paciente politraumatizado– y se realiza la primera actuación quirúrgica sobre la fractura al caso (Figura 1).
En el ROLE 2 se realizan los siguientes procedimientos:
- Estabilización definitiva del paciente (recordar siempre que es un paciente politraumático).
- Desbridamiento y limpieza exhaustiva de la lesión de partes blandas, repitiéndose cada 48 horas.
- Fijador externo transarticular.
- Fasciotomías.
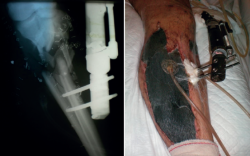
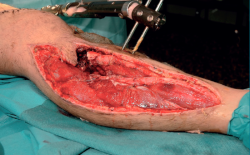
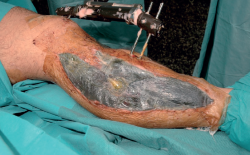
- Colocación de un sistema de presión negativa de tipo Vacuum Assisted Therapy (VAC®), el cual se cambia cada 48 horas (Figura 2).
Una vez el paciente se encuentra apto para ser trasladado (5 días), se procede a su traslado al ROLE 4, donde es nuevamente revalorado y se comienza el tratamiento definitivo del paciente, tratamiento que necesariamente debe ser multidisciplinario, en concreto y en nuestro caso con la colaboración imprescindible del Servicio de Cirugía Plástica y del Servicio de Medicina Interna (infecciosas), el cual instaura un tratamiento antibiótico de gran espectro con levofloxacino, tobramicina y tigeciclina.
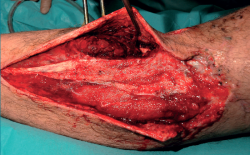
Una vez en nuestro centro, se procede a la revisión quirúrgica de la fractura, realizándose:
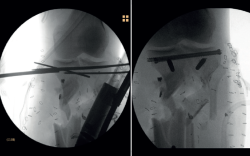
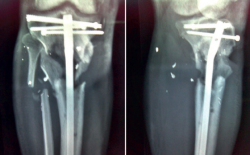
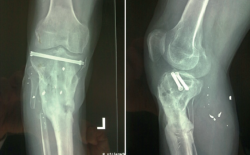
- Sustitución de fijador transarticular por uno en disposición en “T” tibial, con los pines proximales uno en cada hemimeseta tibial.
- Cierre de la fractura de meseta tibial con 2 tornillos percutáneos.
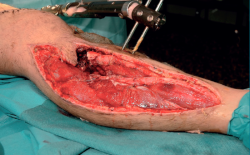
- Desbridamiento, limpieza y revisión de las fasciotomías.
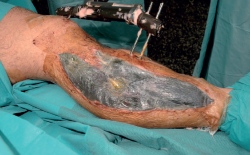
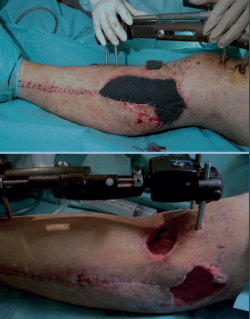
- Colocación de un nuevo VAC® (Figuras 3, 4, 5, 6 y 7).
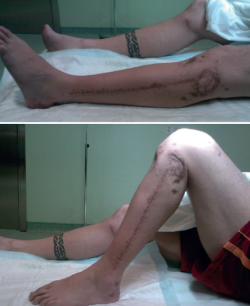
Desde este momento, se continúa con la pauta de revisión y lavado cada 48 horas. A los 5 días del ingreso (10 desde el atentado), ante el buen aspecto del tejido de granulación y de la herida lateral, se decide el cierre parcial (alrededor del 50%) de la herida y la fasciotomía lateral en su zona más distal, colocando un nuevo VAC® en la zona proximal. Tres días después (13 días desde el atentado) se realiza el mismo procedimiento con la zona anteromedial, cerrando la zona distal y colocando un nuevo VAC® en la proximal (Figura 8).
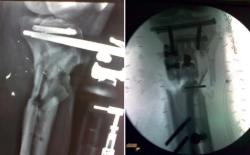
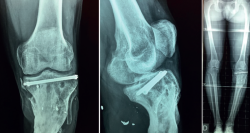
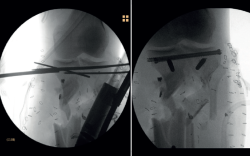
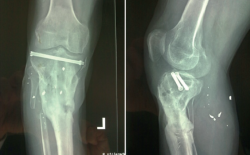
A los 3 meses, encontramos las heridas cerradas y la piel en condiciones óptimas. Se decide la retirada del fijador externo y la implantación de un clavo endomedular fino sin fresar (Figura 9).
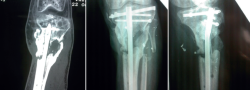
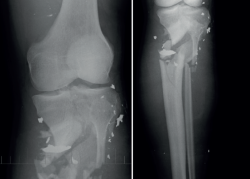
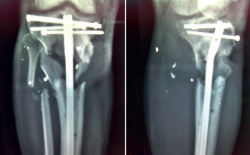
A los 11 meses, el paciente presenta un balance articular completo de la rodilla, aunque refiere dolor en la zona de la fractura. Tras realizarle las pruebas radiológicas pertinentes, se observa la presencia de una pseudoartrosis en el foco de fractura, complicación más que esperable en este paciente (Figuras 10 y 11).
Se decide la retirada del clavo endomedular, el aporte de injerto estructural y realizar una serie de infiltraciones de factores plaquetarios.
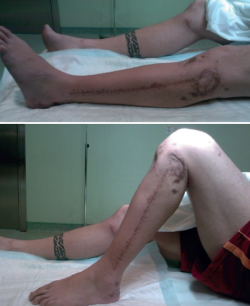
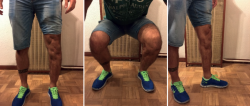
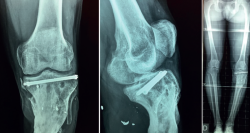
A los 24 meses, el injerto está consolidado, el paciente no tiene dolor, incluso realiza deporte sin carga (natación, bicicleta) (Figura 12).
Durante el seguimiento, se le ofrece al paciente la realización de una osteotomía correctora en la tibia como método para solucionar la mala orientación articular, la cual el paciente rechaza (Figuras 13 y 14).
Discusión
Las lesiones por explosión tienen una etiología absolutamente diferente a las que habitualmente podemos ver en el ambiente laboral. En estas lesiones, el agente lesivo es una onda de sobrepresión, también llamada onda de blast(1,2). Por ello, debemos tener unas nociones básicas de la física de una explosión para así comprender mejor las lesiones a las que nos vamos a enfrentar.
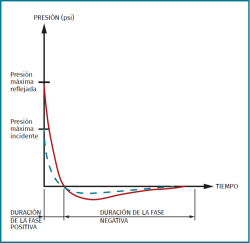
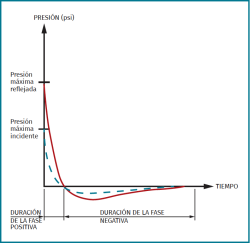
En el momento “cero” de la explosión se produce un aumento brusco de la presión, con un descenso posterior brusco por debajo de la presión atmosférica y una progresiva recuperación hasta alcanzar de nuevo la presión atmosférica (Figura 15).
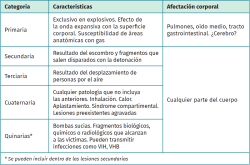
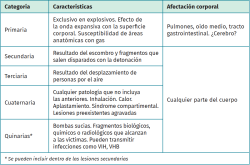
Esta primera onda de sobrepresión, al impactar sobre el cuerpo, es la que va a causar las diferentes lesiones de tipo primario propias de una explosión(1,2); posteriormente, se produce una proyección de material (metralla, piedras del suelo…), que es la que va a causar el resto de las lesiones (Tabla 2).
Estos pacientes deben ser considerados siempre como pacientes politraumáticos, aplicando siempre en primer lugar el protocolo de atención al politrauma para diagnosticar y tratar lesiones que pongan en riesgo la vida del paciente(1,3).
Este tipo de lesiones son tremendamente anfractuosas, contusas, altamente contaminadas(4) y asocian lesión térmica. Siempre hay que valorar posibles lesiones a distancia debido al impacto de la onda de blast, como son fracturas a distancia, lesiones vasculonerviosas y síndromes compartimentales inesperados.
Los principios del tratamiento ante una fractura-amputación por una explosión son los siguientes(5):
- Desbridamiento y lavado exhaustivo, repetido cada 24/48 horas.
- Estabilización de la fractura mediante fijación externa.
- Alerta ante lesiones a distancia (síndromes compartimentales, pseudoaneurismas…).
- Cobertura antibiótica de amplio espectro con toma de muestras seriadas.
- Sistemas de presión negativa (VAC®).
Hay numerosos estudios que señalan la ineficacia de las diferentes escalas de valoración de las extremidades catastróficas en lesiones por explosivo y más aún en lesiones en el ámbito militar o de guerra, luego la única indicación de amputación primaria es una lesión vascular irreparable.
Conclusiones
Las lesiones por explosivos tienen una etiología y una fisiopatología diferentes a las lesiones traumáticas convencionales, por lo que las lesiones son distintas y deben tener un enfoque distinto.
El tratamiento de estas lesiones debe ser multidisciplinario, trabajando conjuntamente con diversos servicios: Unidad de Cuidados Intensivos (UCI), cirugía plástica, infecciosos, rehabilitación, etc.
Este tipo de lesiones deben ser conocidas por todos los traumatólogos, debido a que es el modo más frecuente de actuar por los diversos grupos terroristas para atentar contra la población civil y, concretamente, en el mundo laboral también puede ser una causa probable de lesión.