Historia
El tobillo no es una articulación idónea para la artroscopia debido a su estrecho acceso intraarticular, según lo describió por primera vez Burman en 1931(1). Con la aparición de la fibra-óptica, el artroscopio mejoró a partir de 1970 y ya Watanabe realizó una primera publicación sobre 28 artroscopias de tobillo en 1972(2). A partir de 1980, se publican ya varios artículos sobre técnica y resultados de artroscopia de tobillo(3,4,5,6,7,8,9). Actualmente, la artroscopia se ha consolidado como un potente instrumento de diagnóstico y tratamiento de las patologías articulares, también en el tobillo. En líneas generales, existen 2 tendencias sobre la técnica de cómo realizar una artroscopia anterior del tobillo: la técnica de distracción y la técnica de dorsiflexión. Esta última fue publicada y popularizada por van Dijk(10). La técnica de dorsiflexión parece ser más segura con respecto a la posible lesión iatrogénica de las estructuras neurovasculares anteriores, según se demuestra en un trabajo publicado por los autores de este capítulo(11).
Base anatómica
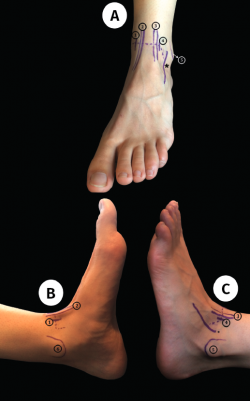
El conocimiento de las estructuras anatómicas y su disposición en el tobillo es fundamental de cara a la correcta localización de los portales y para hacer posible la orientación durante el procedimiento a pesar de la previsible edematización inherente al insuflado de los tejidos por la solución salina empleada. Es importante conocer y delimitar las siguientes referencias (Figura 1): 1) ambos maléolos, tanto el medial como el lateral; 2) la línea anterior de la articulación del tobillo, que se encuentra aproximadamente 1 cm proximal a la punta del maléolo medial y 2 cm proximal a la punta del maléolo lateral; la interlínea articular se puede identificar fácilmente moviendo la articulación en dorsiflexión y flexión plantar; 3) los tendones del tibial anterior y del peroneo anterior o tercer peroneo; y 4) los puntos de referencia de estructuras neurovasculares como la vena safena, que se encuentra frente al maléolo medial y el nervio peroneo superficial y, especialmente, su rama cutánea dorsal. Una maniobra de inversión y flexión plantar del tobillo permite una más fácil identificación de estas estructuras, especialmente en los pacientes delgados(12).
Posicionamiento del paciente
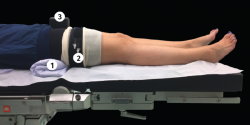
La artroscopia del tobillo anterior se realiza con el paciente en posición de decúbito supino con una ligera elevación del glúteo ipsilateral. El talón de los pacientes se coloca al final de la mesa de operaciones, por lo que el cirujano puede realizar un movimiento completo de dorsiflexión ayudándose del apoyo en el borde de la mesa. El lado por operar habrá sido marcado con una flecha por el paciente o el personal auxiliar para evitar así errores de lateralidad. Se instaura la isquemia mediante un torniquete convencional. Se coloca también un soporte a la altura de la pelvis en el lado contralateral para evitar que el paciente se caiga si precisamos inclinar lateralmente la mesa de operaciones (Figura 2)(13,14).
Portales
Los portales utilizados habitualmente para la artroscopia del tobillo anterior son el anteromedial y el anterolateral (Figura 1). Se instaura en primer lugar el portal anteromedial con el tobillo en ligera dorsiflexión. Como punto de referencia para localizarlo, usaremos la referencia del tendón tibial anterior, del cual la incisión cutánea tiene que hacerse justo medial al mismo y a la altura de la interlínea articular anterior. Las referencias anatómicas que hay que tener en cuenta para realizar el portal anterolateral son el tendón peroneo anterior (peroneus tertius) o, en ausencia de este, el extensor digitorum longus. El portal anterolateral debe hacerse lateral a estos puntos de referencia. Al hacer este portal, se debe prestar especial atención para no dañar el nervio peroneo superficial, realizando la maniobra descrita de eversión y flexión plantar, ya que su lesión iatrogénica es la complicación descrita con mayor frecuencia en la artroscopia anterior del tobillo(13,15).
Indicaciones y contraindicaciones
Las principales indicaciones para la artroscopia anterior del tobillo son(10,11,12,13,14,15,16):
1) El síndrome de pinzamiento anterior que, a su vez, puede ser:
- Pinzamiento de tipo óseo: calcificaciones y/u osteofitos tibioastragalinos anteriores.
- Pinzamiento de partes blandas: pinzamiento anterolateral del ligamento tibioperoneo anterior (LTPA) y/o del LTPA inferior (LTPAI).
2) Lesiones osteocondrales de la cúpula del astrágalo o la tibia distal.
3) Eliminación de cuerpos libres, osículos, adherencias y/o sinovitis.
Pueden considerarse como contraindicaciones para la artroscopia del tobillo anterior: una infección localizada articular o periarticular y/o un proceso degenerativo avanzado(17).
Descripción de la técnica paso a paso
La artroscopia anterior del tobillo se lleva a cabo como un procedimiento de “cirugía de día”, tanto bajo anestesia espinal como general. No se realiza profilaxis antibiótica de forma rutinaria. Para la insuflación se utiliza solución salina normal y el flujo se mantiene rutinariamente por una bomba artroscópica. La visualización del receso anterior del tobillo se realiza con un artroscopio de 4,0 mm y con óptica de 30°. Se emplea instrumental estándar y terminales motorizados de artroscopia. Puede ser útil también poder contar con un escoplo pequeño de 4 mm de ancho para facilitar la escisión de osteofitos y osículos.
Después de crear el portal anteromedial con el tobillo en ligera dorsiflexión, como se ha señalado, se disecciona directamente la capa subcutánea con ayuda de una pinza hemostática pequeña hasta penetrar la articulación. Con el fin de evitar lesionar el cartílago al introducir los instrumentos a través de los portales, se mantiene el tobillo en máxima flexión dorsal; de esta forma, el cartílago de la cúpula astragalina está cubierto y protegido por la tibia. La altura ideal del portal anterolateral se determina introduciendo una aguja espinal justo lateral al tendón peroneus tertius bajo la visión directa establecida en el portal anteromedial. En el punto elegido, se realiza una pequeña incisión vertical únicamente de la piel para no dañar el nervio peroneo superficial. La capa subcutánea se disecciona nuevamente con una pinza hemostática pequeña, dilatando el abordaje hasta alcanzar la articulación y poder introducir el instrumento deseado.
Resección de osteofitos
Después de la identificación del contorno de la tibia anterior y en los casos en que presente un osteofito, el tejido blando superior al mismo se elimina con un sinoviotomo, se determina la extensión de la formación ósea y se escinde mediante una terminal motorizada de fresado y/o el empleo de un pequeño escoplo de 4 mm de ancho. La ubicación del osteofito determinará el uso del instrumental a través de los diferentes portales. Así, en el caso de un osteofito situado en el borde distal medial o delante del maléolo medial, el artroscopio se introduce a través del portal anterolateral y los instrumentos a través del portal anteromedial. La misma disposición se puede utilizar para resecar los osteofitos de la punta del maléolo medial y extraer pequeños fragmentos u osículos en esta misma zona. Si es preciso, se puede crear también un tercer portal accesorio frente a la punta del maléolo medial que permita la resección de osteofitos en dicha punta mediante el empleo de un terminal motorizado de fresado.
Tratamiento de lesiones osteocondrales
En los casos en que la lesión a tratar sea un defecto osteocondral, primeramente se desbrida el defecto con el empleo de curetas manuales y/o un terminal motorizado de tipo sinoviotomo hasta exponer el hueso subcondral sano. Posteriormente, se penetra este hueso subcondral según la técnica habitual de “microfracturas”.
En estos casos es útil el empleo de un dispositivo de distracción estéril y no invasivo(18).
Al final del procedimiento, se suturan las incisiones cutáneas con sutura no reabsorbible Ethilon® 3.0 (Johnson & Johnson Medical Devices) para prevenir la formación de fístulas. Para lograr un efecto analgésico de los abordajes, estos se infiltran con una solución de 10 mL bupivacaína/morfina al 0,5%. Por último, se aplica un apósito estéril y un vendaje compresivo.
Pauta postoperatoria
El paciente es dado de alta el mismo día de la cirugía con un vendaje compresivo aplicado al tobillo intervenido. Se permite y aconseja a los pacientes realizar movimientos activos de dorsiflexión varias veces por hora. Tres días después de la intervención se retira el vendaje postoperatorio y se permite mojar las heridas. La reanudación del apoyo depende del tipo de intervención realizada. Así, se permite el apoyo a los 5 días después de la resección de osteofito(s), pero en los casos de tratamiento de lesiones osteocondrales grandes (> 1 cm) no se permite iniciar el apoyo parcial hasta transcurridas 6 semanas(13,19).
Consejos y trucos para evitar complicaciones
- Identificar las referencias anatómicas para realizar los portales con seguridad. Estas son el tendón tibial anterior en relación con el portal anteromedial y el tendón peroneo anterior para establecer el portal anterolateral.
- Situar el tobillo al borde de la mesa de operaciones para permitir una flexión plantar máxima durante la artroscopia.
- Posicionar el tobillo en dorsiflexión durante la introducción del instrumental a través de los portales para evitar lesionar el cartílago de la cúpula astragalina.
- Prestar especial atención al nervio peroneo superficial al crear el portal anterolateral. Este se puede identificar con más facilidad realizando la maniobra descrita de flexión plantar e inversión. Marcar seguidamente el nervio palpable a través de la piel y realizar siempre el portal anterolateral medial a la marca, ya que el nervio cambiará de posición mientras se mueve el tobillo(15,20).
- Acostumbrarse a intercambiar regularmente portales e instrumental.