Introducción
El pinzamiento posterior de tobillo (PPT) es un síndrome que obedece a diversas etiologías cuya característica común es la presencia de dolor referido a la región posterior del tobillo(1). La prueba clínica, también común, es la provocación de dolor en dicha región posterior del tobillo mediante un movimiento de flexión plantar forzada. La sintomatología está relacionada con la presencia de una movilidad anómala del os trigonum (OT) o con la presencia de tejido inflamatorio provocado por un fenómeno de compresión de las partes blandas entre el margen posterior de la tibia y un proceso posterolateral del astrágalo hipertrófico (PPAH) o un OT. Puede tener un carácter crónico, particularmente típico de deportes que realizan movimientos repetitivos de flexión plantar del tobillo (bailarines, jugadores de fútbol, corredores de descenso) o agudo postraumático (fractura o inestabilidad). El tratamiento indicado inicialmente es de tipo conservador, pero si este fracasa, estará indicado el tratamiento de carácter quirúrgico. El desarrollo experimentado por las técnicas de artroscopia del receso posterior del tobillo ha conducido a su uso rutinario para tratar esta patología(2,3,4,5). Este abordaje se ha convertido en una forma segura y fiable para tratar la mayoría de las causas del pinzamiento posterior, especialmente la exéresis del OT o la resección de un PPAH, pero también para la eliminación de tejidos fibrosos patológicos(6,7,8). Esta técnica se realiza típicamente en un entorno ambulatorio, bajo anestesia locorregional y ofrece las ventajas de la menor morbilidad, un menor dolor postoperatorio y permitir una más rápida recuperación funcional y retorno a las actividades deportivas(4).
Indicaciones
- OT o presencia de un PPAH, que puede ser asiento de fractura o pseudoartrosis.
- Sinovitis por pinzamiento posterior de partes blandas (sobreuso).
- Patología del tendón flexor hallucis longus (FHL): tenosinovitis, baja implantación muscular, músculo sóleo accesorio.
Contraindicaciones
- Riesgo quirúrgico inaceptable del paciente.
- Infección.
Disposición quirúrgica
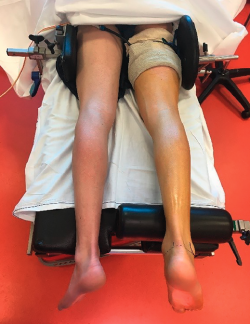
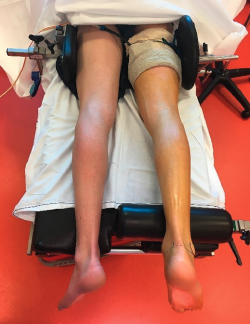
- El paciente se coloca en posición de decúbito prono con un soporte en la parte anterior del tobillo. El pie cuelga vertical al borde de la mesa de operaciones. El torniquete de isquemia se aplica a nivel del muslo (Figura 1).
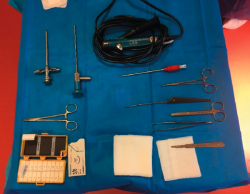
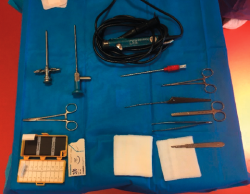
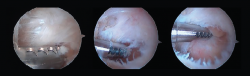
- Instrumentos generales: torre artroscópica, artroscopio de 4,0 mm y 30°, terminales de motor de artroscopia de resección sinovial y fresa de 3,5 a 4,5 mm, instrumentación artroscópica estándar (Figura 2).
- Instrumentos específicos para la técnica: curetas y punzones, osteotomo de 4 o 5 mm, pinza de tipo grasper.
- No son necesarios los sistemas de bomba ni de distracción articular.
Técnica quirúrgica paso a paso
Se utiliza la técnica clásica, descrita por Van Dijk(9).
Sinovectomía y liberación del proceso posterior del astrágalo
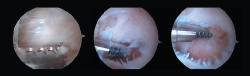
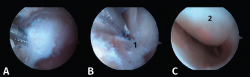
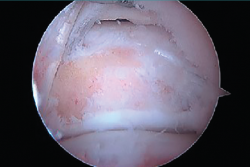
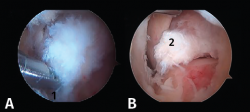
Se realiza el abordaje del receso posterior a través del portal posterior clásico que incluye la apertura del ligamento de Rouviére, de la fascia crural y de la cápsula articular subastragalina (Figura 3). El primer paso del procedimiento debe ser alcanzar una perfecta visión de los diferentes puntos de referencia mediante resección de tejido fibroso y sinovial(10). Así, es posible identificar el proceso posterolateral del astrágalo (PPA), el ligamento peroneo-astragalino posterior (LPAP), el FHL y el ligamento astrágalo-calcáneo posterior (LACP).
Mediante el sinoviotomo se realiza una resección de tejido blando alrededor de la PPA, comenzando desde lateral y completándola hacia medial. De esta forma, liberaremos el LPAP, el retináculo flexor (RF) y el LACP, respectivamente.
El artroscopio se orienta ahora mirando inferiormente en dirección al primer espacio intermetatarsiano. La ventana del terminal de sinovectomía se apoya contra el calcáneo hasta visualizar la articulación subastragalina posterior, lateral al PPA.
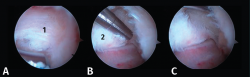
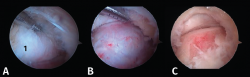
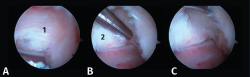
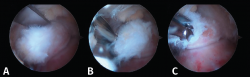
- Primer paso: retirar el LPAP, completamente en caso de PPAH y parcialmente en caso de OT. La resección del tejido ligamentoso se realiza apoyando la ventana del sinoviotomo contra el lateral del PPA (Figuras 4 A, B y C).
- Segundo paso: eliminar el tejido blando en la parte superior del PPA. La ventana del sinoviotomo se gira 90° para apoyarse sobre la parte superior del PPA. Con ello, se realiza la artrotomía tibioastragalina y se escinde la cápsula hipertrófica de la articulación posterior. Es importante realizar movimientos en plano horizontal para preservar la continuidad del ligamento intermaleolar y evitar una artrotomía de trazo vertical que podría seccionar inadvertidamente dicho ligamento (Figuras 5 A, B y C).
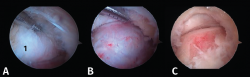
- Tercer paso. El sinoviotomo se gira ahora para que la ventana vuelva a mirar la cara medial del PPA. En este momento, el tendón FHL permanece medial al sinoviotomo y opuesto a su ventana. Podemos así seccionar el retináculo del FHL con el sinoviotomo o mediante una pinza de tipo basket (Figuras 6 A, B y C).
- Cuarto paso: quitar el LACP de la parte inferior del PPA para completar su liberación (Figura 7 A y B).
Evaluación del tendón flexor hallucis longus
El tendón del FHL se valora sistemáticamente mediante el gancho explorador, pudiendo encontrar tenosinovitis y/o atrapamiento por la presencia de una unión musculotendinosa de implantación baja. A continuación, se introduce el artroscopio en la propia vaina para poder evaluar el resto del recorrido del tendón (Figura 6 C).
Resección ósea
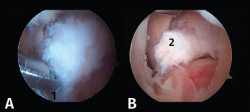
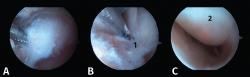
Tras la disección completa del PPA y la evaluación y el tratamiento de la patología asociada del FHL, si es necesario, podemos iniciar el procedimiento de resección ósea(11,12,13). Así, en caso de pinzamiento óseo, los procedimientos se realizan de acuerdo con la etiología de este (Figuras 8 A, B y C).
Os trigonum
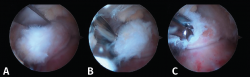
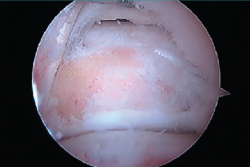
En ocasiones, está desprendido y se puede retirar fácilmente con una pinza grasper. Pero, si está fijado por fibrosis, es posible separarlo mediante el empleo de un desperiostizador o el sinoviotomo. Pero, cuando la fusión está calcificada, será preciso emplear un osteotomo de 5 mm introducido por el portal artroscópico. El fragmento escindido se extrae mediante una pinza grasper. También se puede utilizar un terminal de fresado para hacer la resección o para finalizarla regularizando los bordes del hueso. El límite del cartílago de la articulación subastragalina constituye el mejor punto de referencia para asegurarnos una resección adecuada (Figura 9).
Proceso posterolateral del astrágalo hipertrófico o proceso de Stieda
En los casos de PPAH, el hueso se puede cortar mediante el empleo de un osteotomo de 5 mm introducido por el portal artroscópico o resecarse mediante un terminal motorizado de fresa artroscópica. El uso del osteotomo no es fácil debido a que el ángulo del corte no es perpendicular; por ello, la mayoría de las veces es necesario finalizar la resección ósea mediante la fresa de artroscopia.
Cierre
La sutura de los abordajes de piel y el vendaje completan el procedimiento.
Pauta postoperatoria
Se permite el apoyo completo de forma inmediata portando una tobillera durante 8 a 10 días. Se comienza la rehabilitación también de forma temprana realizando ejercicios de movilidad activos y pasivos, reeducación de la marcha, ejercicios contra resistencia de flexión dorsal y plantar, de eversión e inversión, y también ejercicios de propiocepción con apoyo.
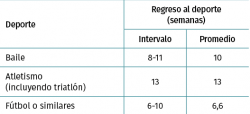
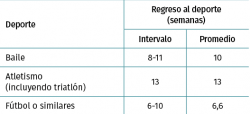
Se permite el retorno a las actividades físicas sin apoyo, tales como natación y/o ciclismo entre la 3.ª y la 6.ª semanas. Se permite reiniciar la carrera a partir de la 4.ª semana y otros deportes sin limitaciones a partir de transcurridos 2 meses desde la intervención (Tabla 1).
Consejos y trucos
- La rehabilitación temprana es esencial para evitar artrofibrosis y rigidez.
- La presencia de un OT no es sinónimo de pinzamiento posterior, ya que puede ser asintomático. Conviene realizar, por ello, un cuidadoso diagnóstico diferencial.
- Puede haberse producido una fractura del PPA o también del proceso posteromedial del astrágalo. Las imágenes preoperatorias son esenciales para el diagnóstico de estos casos.
- Para un mejor control del procedimiento se deben resecar todos los restos de ligamentos mediante el sinoviotomo antes de practicar la resección ósea.
- No es necesario el empleo de electrocauterio.
- En casos de inestabilidad asociada, la cirugía ligamentosa debe realizarse conjuntamente al tratamiento del pinzamiento posterior.
Aspectos a destacar
- La artroscopia constituye el patrón de oro del tratamiento quirúrgico.
- Un conocimiento perfecto de la anatomía y de las técnicas de artroscopia de tobillo es necesario para alcanzar un resultado seguro y fiable.
- Se describen hasta un 90% de buenos o excelentes resultados(1,2), siendo especialmente mejores tras el tratamiento de patologías por actividades de "sobreuso"(3,9).
- La duración de los síntomas antes de la cirugía está significativamente correlacionada con el tiempo de retorno al deporte(5).