Introducción
La osteomielitis es una complicación de difícil manejo, relativamente frecuente en traumatología, que puede llegar a afectar hasta a un tercio de los pacientes con lesiones graves y/o con fracturas abiertas de la extremidad inferior(1). El tratamiento de la osteomielitis está influenciado por múltiples factores que pueden dar lugar a una diversidad de tratamientos diferentes. Sin embargo, el tratamiento debe estar basado en unas reglas básicas y secuencias temporales definidas si se quiere tener una mínima garantía de éxito(1,2).
Caso clínico
Presentamos el caso de un paciente politraumatizado tras un accidente de trafico in itinere (camión-coche) que presentó los siguientes diagnósticos:
- Traumatismo craneoencefálico asociando hematoma subdural.
- Fractura mandibular.
- Neumotórax.
- Fractura de pelvis.
- Fractura bifocal del fémur.
- Fractura de la meseta tibial.
- Parálisis del nervio ciático poplíteo externo (CPE).
- Fractura diafisaria del húmero abierta.
El paciente fue atendido inicialmente en otro hospital, donde realizaron el control de daños y la posterior osteosíntesis de la pelvis, del fémur mediante un enclavado endomedular y placa lateral distal, de la meseta tibial mediante placa lateral y del húmero mediante enclavado endomedular anterógrado. Durante su estancia en dicho hospital presentó infección en la herida quirúrgica lateral en el fémur distal, que obligó a múltiples desbridamientos, a la retirada del material y a la colocación de un fijador externo puenteando la articulación de la rodilla. Los cultivos fueron positivos para Enterococcus faecium, precisando tratamiento antibiótico intravenoso y posteriormente oral con linezolid.
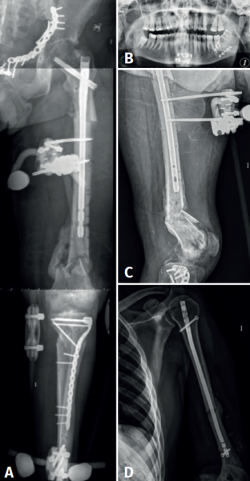
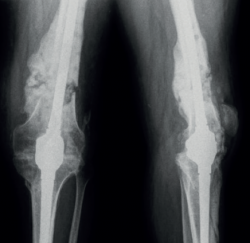
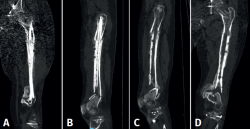
A los 5 meses, el paciente fue trasladado a nuestro hospital. En la Figura 1 puede verse la situación radiológica del paciente a su ingreso.
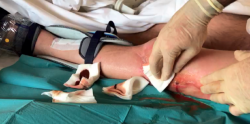
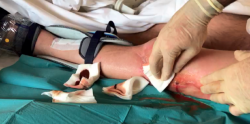
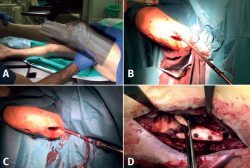
Se suspendió el tratamiento antibiótico por vía oral que tomaba, pues aparecía exudado purulento a través del pin proximal del fijador externo, por lo que se retiró el fijador. Las muestras intraoperatorias fueron positivas para Staphylococcus epidermidis. Tres días después el paciente presentó febrícula, elevación de reactantes de fase aguda y exudado purulento a través de una fístula en la herida quirúrgica lateral en el fémur distal (Figura 2).
Ante esta situación, actuamos asumiendo la existencia de una pandiafisitis femoral. No se realizó una resonancia magnética como estudio de extensión por el bajo rendimiento de la prueba, dado el artefacto que produciría el material de osteosíntesis.
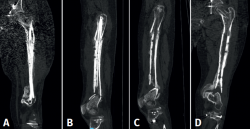
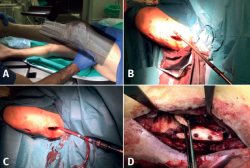
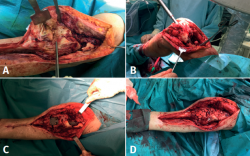
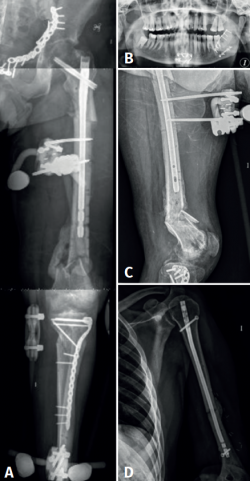
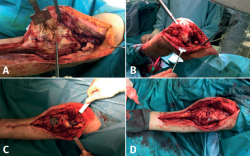
Se plantean al paciente 2 escenarios posibles, que pasaban por la amputación supracondílea vs. cirugía de preservación de la extremidad, asumiendo el riesgo de persistencia de la infección y la disminución funcional de dicha pierna. Se desestimó conjuntamente con el paciente la posibilidad de amputación, llevándose a cabo la cirugía de preservación de la extremidad en 2 tiempos, tras comprobar la consolidación de la fractura en el fémur proximal (Figura 3). El primero de ellos con la retirada del material de síntesis, desbridamiento, lavado con reamer irrigator aspirator (RIA), tratamiento antibiótico sistémico y posterior periodo ventana sin antibióticos con control de la normalización de los parámetros analíticos de infección. El segundo tiempo, con artrodesis de rodilla mediante un sistema de artrodesis modular (KAM-Titan®) (Figuras 4 y 5).
Las muestras intraoperatorias cultivadas resultaron positivas para S. epidermidis en el fresado medular y E. faecium en todas las muestras del foco distal. La cobertura antibiótica fue la siguiente: 3 semanas intravenosa con vancomicina 0,5 mg cada 12 h + ceftazidima 2 g cada 8 h y otras 3 semanas por vía oral con linezolid 600 mg cada 12 h. El periodo ventana sin antibióticos antes de la segunda cirugía fue de 3 semanas. Se requirió el uso de terapia de presión negativa incisional por presentar dehiscencia de la herida quirúrgica, consiguiéndose la cicatrización completa.
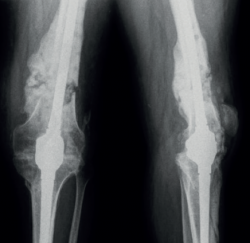
En el control al año el paciente no ha presentado ningún signo de reactivación de la infección con los reactantes de fase aguda dentro de la normalidad. Se ha recuperado parcialmente de la parálisis del CPE y deambula sin ayuda de muletas (Figura 6).
Discusión
La toma de decisiones de este caso vino condicionada:
- Por la situación clínica de la pierna afecta, que presentaba: parálisis del CPE, rigidez articular de la rodilla, fémur distal en antecurvatum, hueso desvitalizado, atrofia muscular global, artrosis postraumática de la rodilla y partes blandas debilitadas por las cirugías previas.
- Por la toma de decisiones conjunta con el paciente.
La situación de la extremidad afecta que acabamos de describir nos hizo descartar las opciones terapéuticas más ambiciosas, que pasaban por una reosteosíntesis del fémur pensando en un futuro en la implantación de una prótesis total de rodilla.
La artrodesis de rodilla y la amputación eran las opciones más realistas. En la literatura, podemos encontrar artículos que reportan ventajas de una opción sobre otra, pero también trabajos que muestran resultados similares en cuanto a funcionalidad y calidad de vida a largo plazo(3,4,5). Al paciente se le planteó la amputación como forma de conseguir unos resultados funcionales aceptables minimizando los riesgos y las consecuencias del mal control de un proceso séptico activo, o bien la artrodesis como forma de preservar la extremidad asumiendo múltiples tratamientos quirúrgicos con la falta de certeza con respecto a la erradicación o no de la infección y la pérdida de función de la extremidad. Finalmente, el paciente optó por esta segunda opción, que nos llevó a resolver el caso como hemos mostrado.
Conclusiones
Aunque el tratamiento de la osteomielitis debe individualizarse en cada caso, es muy importante seguir unas reglas básicas y secuencias temporales definidas basadas en el desbridamiento y la retirada del implante, la identificación del germen, el tratamiento con antibióticos sistémicos, un periodo ventana sin antibióticos y, tras ello, la fijación/síntesis definitiva. El análisis detenido de cada caso debe llevarnos a plantear opciones realistas y consensuadas con el paciente.