Tratamiento miniinvasivo de gran lesión quística del astrágalo con guías a medida. Curetaje y autoinjerto óseo a través de un acceso subcondral
Minimally invasive treatment of large cystic lesion of the talus with custom-made guides. Curettage and bone grafting through a subchondral approach
Resumen:
Introducción: los quistes óseos en el astrágalo son infrecuentes y pueden estar asociados con lesiones osteocondrales. En los casos sintomáticos, el tratamiento quirúrgico mediante curetaje y relleno de injerto óseo es el procedimiento habitual para este tipo de lesiones. Los tratamientos clásicos requieren de abordajes articulares amplios, osteotomías maleolares y disecciones extensas de tejidos blandos, con el consiguiente riesgo de yatrogenia secundaria. El desarrollo de guías a medida con tecnología de fabricación aditiva permite tratar, de forma menos invasiva y con mayor precisión quirúrgica, lesiones situadas en áreas de difícil acceso.
Caso clínico: se presenta el caso de un varón de 33 años con dolor en el tobillo derecho de 3 años de evolución. El estudio por imagen reveló la presencia de un quiste óseo del astrágalo de 2 × 1 × 2,3 cm. Se planificó la intervención mediante una recreación digital de la lesión y se fabricó una guía a medida a partir de tecnología de fabricación aditiva a escala 1:1. A través de ella, se realizó el tratamiento quirúrgico de la lesión quística mediante un curetaje y relleno con injerto óseo autólogo, desde un acceso extraarticular, subcondral, de manera retrógrada y sin invadir la articulación tibioastragalina, respetando la superficie condral y evitando la necesidad de una osteotomía maleolar.
Resultado: el estudio histológico confirmó el diagnóstico de quiste óseo aneurismático. Empezó ejercicios de movilidad articular a las 3 semanas de la intervención y precisó de 6 semanas de descarga. Se constató mejoría del control del dolor respecto a la situación preoperatoria (escala visual analógica –EVA–: 8 → 1) y mejoría en la escala funcional (American Orthopaedic Foot and Ankle Society –AOFAS–: 59 → 90) medidas a los 4 meses del procedimiento. Los controles radiológicos muestran preservación de la superficie articular tibioastragalina, relleno de la cavidad quística y estabilización de la lesión. Tras 15 meses de seguimiento, el paciente presenta un rango de movilidad completo, no refiere dolor, realiza trabajos de carga y actividad deportiva.
Conclusiones: para el tratamiento de lesiones quísticas del astrágalo localizadas en áreas de complejo acceso, el uso de biomodelos a medida permite un tratamiento individualizado que mejora la precisión de los gestos quirúrgicos, disminuye la yatrogenia, evita la exposición articular y reduce la dosis de radiación, acortando los tiempos quirúrgicos y optimizando los resultados.
Abstract:
Introduction: bone cysts in the talar bone are rare and may be associated with osteochondral lesions. In symptomatic cases, surgical treatment by curettage and bone graft filling is the usual procedure for this type of lesion. Classic treatments require wide joint approaches, malleolar osteotomies and extensive soft tissue dissections, with the consequent risk of secondary iatrogenesis. The development of custom guides with additive manufacturing technology allows for less invasive and more surgically precise treatment of lesions located in anatomical areas of difficult approach.
Case report: we present the case of a 33-year-old male with a symptomatic huge cystic lesion (> 2 cm) on the right ankle since last 3 years. Surgical treatment was indicated. A custom-made guide was manufactured at a 1:1 scale. Through it, the surgical treatment of the cystic lesion was performed by curettage and filling with autologous bone graft, from an extra-articular, subchondral access, in a retrograde approach, respecting the chondral tibiotalar surface and avoiding the need for a malleolar osteotomy.
Results: the histological study confirmed the diagnosis of aneurysmal bone cyst. The patient began joint mobility exercises 3 weeks after surgery and started weight bearing at 6 weeks. There was an improvement in pain control (visual analogue scale –VAS–: 8 → 1) and improvement in the functional scale (American Orthopaedic Foot and Ankle Society –AOFAS–: 59 → 90) measured 4 months after the procedure. Radiological controls showed preservation of the tibiotalar joint surface, filling of the cystic cavity and stabilization of the lesion. After 4 months he returned to his work activities and after 15 months of follow-up, the patient has a full range of mobility and does not report pain.
Conclusions: for the treatment of cystic lesions of the talus located in areas of difficult access, the use of custom biomodels allows for individualized treatment that improves the precision of surgical gestures, decreases iatrogenesis, prevents joint exposure and reduces the radiation dose, shortening surgical times and optimizing results.
Introducción
Los quistes óseos del astrágalo suelen ser lesiones benignas e infrecuentes. Acostumbran a tener un tamaño promedio de alrededor de 1 cm, siendo menos habituales aquellos con tamaños superiores a los 2 cm. Las manifestaciones clínicas comunes son en forma de dolor intermitente que frecuentemente aumenta con la actividad. Su extensión determina, en gran medida, la aparición de los síntomas(1).
La incidencia de quistes óseos del astrágalo representa el 0,003% de los tumores óseos y lo más común es que estas lesiones sean quistes óseos simples, quistes óseos aneurismáticos o ganglios intraóseos(2).
Los quistes óseos del astrágalo de gran tamaño pueden causar lesiones del cartílago articular e incluso fracturas patológicas, condicionando episodios de dolor, edema y limitación de las articulaciones subastragalina y tibioastragalina. Para un quiste sintomático que no responde al tratamiento conservador, debe considerarse el tratamiento quirúrgico(3).
Los objetivos del tratamiento de estas lesiones son el alivio sintomático, la prevención de la recurrencia y la progresión a fracturas patológicas.
Los procedimientos clásicamente empleados, mediante desbridamiento abierto y relleno con injerto óseo, frecuentemente requieren una disección extensa de los tejidos blandos y la necesidad de un acceso articular a través de diferentes tipos de osteotomías maleolares. Existen lesiones voluminosas que por las particularidades del astrágalo condicionan un acceso dificultoso y no exento de lesiones yatrogénicas para su tratamiento. Además, la preservación de la superficie condral sana es mandatoria y, de nuevo, requiere de alta dificultad técnica(4).
El desarrollo de guías a medida con tecnología de fabricación aditiva permite acceder de forma menos invasiva a lesiones localizadas en áreas complejas. Permite el tratamiento de estas lesiones desde un acceso alejado de la superficie articular, a través de una ventana en el cuello del astrágalo, en una región desprovista de cartílago articular, sin comprometer la superficie condral de la cúpula astragalina(5).
El propósito de esta nota técnica es describir la técnica miniinvasiva de tratamiento de un quiste óseo aneurismático (QOA) del cuerpo del astrágalo, para la que se elaboraron guías a medida que permitieron el tratamiento de la lesión y el relleno de esta, de forma extraarticular, subcondral y miniinvasiva, evitando la necesidad de osteotomía maleolar o alteración de la articulación tibioastragalina, obteniendo buenos resultados clínicos, funcionales y radiológicos.
Caso clínico
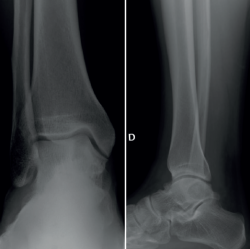
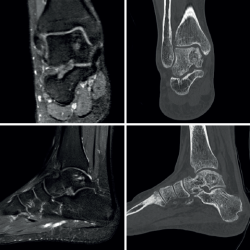
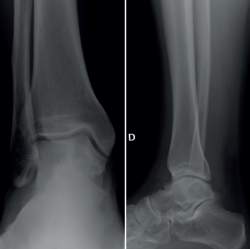
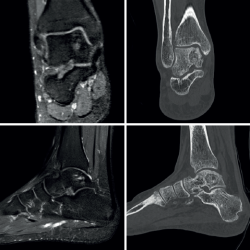
Se presenta el caso de un varón de 33 años con clínica de dolor y limitación funcional en el tobillo derecho de 3 años de evolución. Los estudios por imagen mostraron una lesión de tipo quístico de 2 × 1 ×2,3 cm (diámetros anteroposterior, transversal y craneocaudal), de márgenes geográficos, en el cuerpo del astrágalo, con extensiones filiformes a la articulación tibioastragalina, a nivel de la cúpula medial, que fue orientado en las pruebas radiográficas iniciales como un posible ganglión intraóseo (Figura 1).
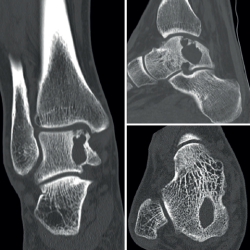
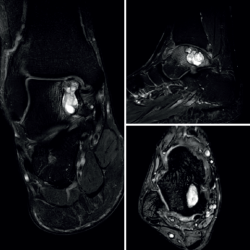
El estudio por resonancia magnética (RM) mostraba un comportamiento de la señal isointenso al líquido en todas las secuencias, con múltiples tabiques que le conferían un aspecto multilobulado (Figura 2).
rpt.3901.fs2501001-figura2.png
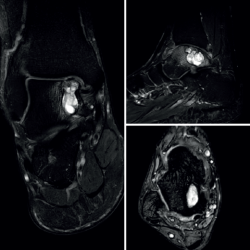
Figura 2. Estudio de resonancia magnética preoperatorio. En los quistes óseos aneurismáticos típicamente puede identificarse el nivel líquido-líquido (especialmente en secuencias STIR), el aspecto polilobulado, los septos internos, el contenido hiperintenso y, en este caso también, el notable edema óseo asociado.
El complejo del ligamento lateral externo, el ligamento deltoideo y la sindesmosis tibioperonea no presentaba alteraciones.
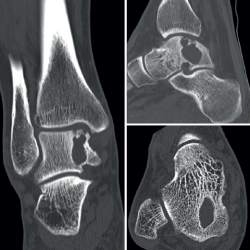
Se amplió el estudio con imágenes de la tomografía axial computarizada (TAC) que mostraron su extensión subcondral (Figura 3).
Durante 2 años se le practicaron pruebas de imagen comparativas de control, sin observarse crecimiento de la lesión ni cambios en su morfología.
A pesar de un tratamiento conservador mediante técnicas de fisioterapia, descarga temporal y posterior uso de ortesis de tobillo, persistió el dolor y las limitaciones para las actividades de la vida diaria. Presentaba una puntuación preoperatoria según la escala visual analógica (EVA) del dolor de 8 y una puntuación en la escala funcional de la American Orthopaedic Foot and Ankle Society (AOFAS) de 59.
Tuvo que abandonar la práctica de deportes de impacto y carga axial, y permanecer en situación de incapacidad laboral temporal, dadas las solicitudes mecánicas propias de sus actividades en el ámbito de la construcción.
Se planificó el tratamiento quirúrgico con el objetivo de evitar el acceso articular e inestabilizar más la lesión condral. Para ello, se pensó en abordar la lesión a través de un acceso retrógrado subcondral, desde donde poder vaciar el contenido de la cavidad, tratar la lesión mediante un curetaje y rellenar el espacio virtual con injerto óseo. Se planificó la conformación de guías a medida a partir de fabricación aditiva, para llevar a cabo el tratamiento quirúrgico intralesional.
Intervención quirúrgica
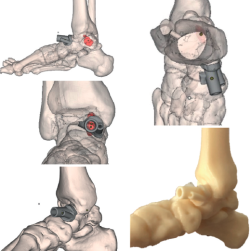
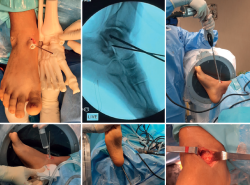
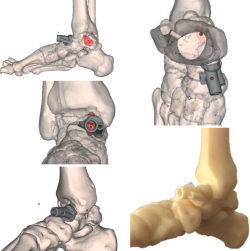
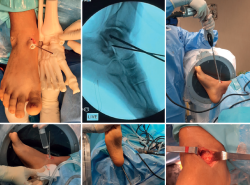
Se realizó un estudio y una planificación preoperatoria pormenorizados del caso, obteniendo una recreación digital de la lesión. Se diseñó una guía a medida con la angulación y el calibre de canal necesario para el instrumental escogido, así como orificios para su fijación con agujas de Kirschner de 2 mm. Se obtuvo a partir de tecnología de fabricación aditiva el biomodelo a escala 1:1, así como el mismo modelo adaptado al tobillo del paciente (Figura 4).
El procedimiento de la intervención es el siguiente: se posiciona el paciente en decúbito supino, tras una anestesia regional raquídea, y se coloca el manguito de isquemia en el muslo.
Se realiza un primer tiempo artroscópico para la revisión del estado articular, sinovectomía y exéresis del osteofito anterior tibial, siendo crucial la preservación del osteofito astragalino, donde apoyará la guía. Se comprueba la estabilidad de la superficie condral del domo astragalino.
A continuación, se prosigue con el segundo tiempo, mediante un acceso anteromedial sobre el cuello del astrágalo, con una incisión longitudinal de unos 3 cm. Se introduce y aplica la guía de forma miniinvasiva, con un mango elaborado también a medida, y se encaja de forma satisfactoria según lo planificado en la región del cuello del astrágalo desprovista de superficie condral. Se fija con agujas de Kirschner divergentes, a través de orificios diseñados en la propia guía a medida (Figura 5).
A través del canal de la guía, se introduce una aguja de Kirschner. Mediante un control radioscópico, se comprueba que la punta está situada dentro de la cavidad quística. Se procede al brocado, guiado a través de la aguja, por dentro del canal elaborado en la guía, hasta la cavidad lesional. Se comprueba radiológicamente a través de distintas proyecciones el trayecto preciso de acceso.
Se sustituye la broca inicial por el sistema de brocado FlipCutter® III Drill (Arthrex).
Se lleva a cabo un curetaje y vaciado percutáneo del quiste óseo con este instrumental específico, así como también con cuchara de mango largo (antes de la intervención se comprobó su paso a través del canal de la guía). Se realiza un lavado a presión a través de la guía, dentro de la cavidad. Durante el procedimiento, se obtienen muestras para su estudio histológico y microbiológico. Se inspecciona el vaciado de la cavidad con la óptica artroscópica.
Tras comprobar el vaciado de la lesión tras el legrado, se rellena con autoinjerto de hueso esponjoso del calcáneo ipsilateral, que es introducido a través de la guía a medida y del canal astragalino creado hasta el quiste. Se aporta, como aumentación, sustituto óseo compuesto de hidroxiapatita y sulfato de calcio (Figura 6).
La comprobación radiológica intraoperatoria es satisfactoria, así como la estabilidad y la preservación de la superficie condral, mediante un nuevo control artroscópico de revisión articular tras el relleno de la cavidad.
Resultados
El estudio anatomopatológico informa de una lesión de tipo QOA, con celularidad fusiforme sin atipias.
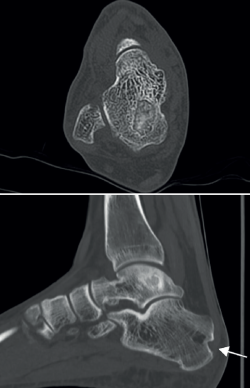
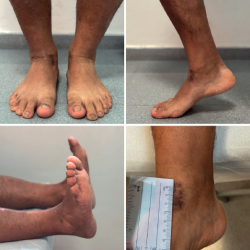
El paciente inicia la movilización activa y pasiva supervisado por un fisioterapeuta a la tercera semana. Realiza descarga por espacio de 6 semanas, seguida de carga parcial progresiva según la tolerancia. Presenta mejoría del control del dolor respecto a la situación preoperatoria (EVA: 8 → 1) y mejoría en la escala funcional (AOFAS: 59 → 90) tras 4 meses de tratamiento. Se realizan controles radiográficos a la cuarta y la décima semana de la intervención. Se realiza estudio por TAC a los 4 meses y al año de la intervención. Se realiza estudio por RM al año de la intervención quirúrgica. Los controles radiológicos muestran preservación de la superficie articular tibioastragalina y relleno de la cavidad quística (Figuras 7 y 8).
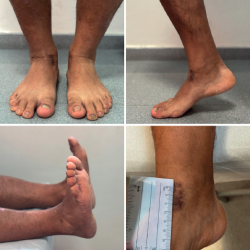
Se reincorporó a su actividad laboral (albañil) a los 4 meses de la intervención quirúrgica y a los 9 meses ya realizaba deportes de impacto (fútbol).
Tras 15 meses de seguimiento, el paciente permanece asintomático, con un rango de movilidad completo, realizando trabajos de carga y practicando deportes de carrera, salto e impacto de forma recreativa (Figura 9).
Discusión
Los quistes óseos grandes en el cuerpo y la cúpula medial del astrágalo son infrecuentes y pueden estar asociados con lesiones osteocondrales. Estas lesiones suelen tener un tamaño promedio de alrededor de 1 cm, pero en ocasiones sobrepasan los 2 cm. Se han reportado quistes óseos excepcionalmente grandes, de hasta 7 cm de tamaño. La lesión quística más común en el astrágalo es el ganglión intraóseo(6).
Reiliingh et al. sugirieron que los quistes óseos del astrágalo estaban estrechamente relacionados con las lesiones del cartílago, fisuras subcondrales y el aumento de presión de los fluidos(7).
Debido a su curso progresivo, el quiste óseo cerca de la superficie articular es propenso a provocar una fractura patológica o a causar osteoartritis secundaria al defecto del cartílago(8). Recomiendan considerar el tratamiento quirúrgico para aquellos quistes óseos en articulaciones donde los síntomas persistan.
Los pacientes experimentan dolor intermitente, que a menudo se intensifica con la actividad y la carga axial. Suelen ser habituales fenómenos de edema y derrame articular.
Radiográficamente, la lesión se caracteriza por un área radiolúcida circular u ovalada bien definida, bordeada por un borde de hueso esclerótico más denso(9).
El QOA es considerado como un tumor osteoclástico benigno, que se observa principalmente en los huesos largos y planos de adolescentes y niños. Tiene una incidencia reportada de 0,32 en una población de 100.000, con una ligera preponderancia masculina. Con una histología similar al tumor de células gigantes, el QOA primario es quístico, multiloculado, con contenido hemático, localmente destructivo y bien definido en las imágenes. Rara vez se presenta como una lesión maligna. Los QOA primarios del astrágalo son entidades extremadamente raras(10).
El tratamiento de las lesiones quísticas del astrágalo supone un reto para el cirujano ortopédico; la lesión del cartílago articular es frecuente y puede condicionar una artrosis con dolor limitante. Conlleva un riesgo de fractura patológica secundaria. El tratamiento de estas lesiones dependerá de la localización de la lesión, de su extensión y de la repercusión clínica.
En las pruebas de imagen, la RM es la que mejor caracteriza estas lesiones. Muestra una señal hiperintensa en T2W, pueden delinearse niveles llenos de líquido y observarse múltiples septaciones internas. Permite valorar su extensión perilesional y el edema circundante. La TAC es útil para determinar la presencia de una fractura patológica.
El enfoque quirúrgico estándar para el manejo de estas lesiones implica un legrado intralesional seguido de un relleno con injerto óseo, que generalmente es eficaz. La recurrencia ocurre en aproximadamente el 7% de los casos(11).
Las técnicas clásicas implican abordajes articulares intracapsulares extensos y la necesidad de osteotomías maleolares para el acceso a estas lesiones(12).
La osteotomía maleolar medial, comúnmente utilizada para acceder a este tipo de lesiones, conlleva una serie de complicaciones propias, como la falta de unión, la extensa exposición de articulación y cartílago, la rigidez articular o la artropatía secundaria a una incongruencia de la osteotomía.
En los casos en los que el quiste es extenso y ha causado un daño significativo en la superficie condral del astrágalo, se pueden considerar opciones alternativas como el uso de aloinjertos osteocondrales frescos, injertos óseos vascularizados o técnicas que utilizan periostio autólogo(13,14,15,16,17,18).
Si los intentos de salvar la superficie condral del astrágalo no tienen éxito, se pueden recomendar procedimientos de fusión articular o de sustitución articular(19).
Otras opciones de tratamiento han sido propuestas, tanto como terapia adyuvante o como terapias únicas: radioterapia, embolización, escleroterapia y tratamiento médico (con bisfosfonatos o inhibidores del RANKL). La embolización y la inyección directa de un agente esclerosante en la lesión, mediante técnicas de radiología intervencionista, pueden ser realizadas como complemento a la cirugía o como tratamientos en solitario(20).
El caso presentado, con un gran quiste subcondral intraóseo del astrágalo, multiloculado, se trató de manera efectiva mediante curetaje e injerto óseo. Esto se logró a través de un abordaje novedoso mínimamente invasivo a distancia, a través del cuello del astrágalo, que no requirió una osteotomía maleolar medial ni invadió la articulación tibioastragalina. Se realizó una revisión artroscópica previa para confirmar la viabilidad de la preservación de la superficie condral, tal y como se había planificado, con el objetivo de tratar solo el hueso subcondral.
La decisión de operar al paciente se basó en la naturaleza sintomática del quiste del astrágalo y el potencial de colapso y fractura de la articulación tibioastragalina.
El tratamiento del hueso subcondral de forma retrógrada ha sido objeto de estudio y publicaciones en los últimos años(21,22). Planteado como un enfoque alternativo a las técnicas convencionales anterógradas intraarticulares, se ha empleado en su uso la asistencia por fluoroscopia, la navegación y, más recientemente, las guías de acceso anatómicas. Reportado por primera vez por Lee y Mercurio en 1981(23), los valores diferenciales destacados son su poca invasividad, la ausencia de yatrogenia en la superficie condral y la capacidad de inducir fenómenos de revascularización y posterior osteogénesis.
Esta nota clínica presenta un enfoque innovador para abordar dichos quistes de forma retrógrada. En el pasado, el cirujano se basaba en las referencias anatómicas y la experiencia previa para colocar una aguja en el posicionamiento preliminar. Para confirmar si la posición era la correcta, en muchas ocasiones se realizaban fluoroscopias repetidas para ajustar la posición de la aguja de Kirschner, lo que prolonga el tiempo de la operación y aumenta la radiación intraoperatoria. En los últimos años, la tecnología de impresión 3D ha ganado popularidad en ortopedia y ha traído nuevas soluciones para resolver el problema mencionado.
La impresión 3D agrupa un conjunto de tecnologías de fabricación aditiva que ha adquirido un interés progresivo en medicina y, sobre todo, en especialidades quirúrgicas. Se han desarrollado numerosas aplicaciones, que aportan un valor singular al tratamiento de los pacientes: planificación preoperatoria avanzada, cirugías con herramientas individualizadas para cada caso, tratamientos ortésicos a medida, implantes o prótesis personalizadas y un desarrollo innovador en el ámbito de la ingeniería tisular(24,25,26).
Este creciente cambio de paradigma puede permitir abordajes distintos a los tradicionales, aportando, a las indicaciones clásicas, enfoques alternativos que optimicen resultados.
Los modelos tridimensionales se obtienen mediante el procesado de los estudios digitales por TAC de los pacientes y el análisis topográfico de las lesiones. En la actualidad es posible un prototipado rápido avanzado. En casos como el presentado, nos permiten crear herramientas a medida, radiotransparentes, que posibilitan un tratamiento seleccionado de lesiones, aumentando la precisión de nuestros gestos técnicos, minimizando la yatrogenia, reduciendo la radiación empleada, disminuyendo el sangrado, acortando los tiempos quirúrgicos y mejorando resultados.
Se ha demostrado que es una nueva tecnología segura y fiable, especialmente adecuada para el tratamiento quirúrgico individualizado de casos difíciles(27).
Es importante recordar, como es sabido por muchos cirujanos, la importancia de preservar el perfil óseo y los osteofitos del astrágalo. No deben ser resecados durante la fase inicial de la cirugía, para que la guía pueda adaptarse tal y como fue elaborada con las imágenes de la TAC realizada preoperatoriamente.
El caso que se presenta tiene sus limitaciones. El periodo de seguimiento es relativamente corto, de 15 meses, que no permite una valoración a largo plazo del paciente. Debido al pequeño número de casos de quistes óseos grandes en el pie y el tobillo, los estudios publicados suelen ser series de pequeños casos o reportes de casos aislados. Por lo tanto, es difícil analizar la superioridad de los diferentes métodos de injerto óseo o analizar las complicaciones perioperatorias. Sería necesario realizar futuros estudios multicéntricos de casos y controles para superar estas limitaciones.
Conclusiones
Para lesiones del astrágalo situadas en áreas de complejo acceso y riesgo de posible yatrogenia, el uso de biomodelos como las guías a medida permite reducir los tiempos quirúrgicos y aumentar la seguridad de las intervenciones. Con la ayuda de la tecnología de impresión 3D para estas lesiones, podemos abordar el tratamiento de forma retrógrada, accediendo a la lesión y tratando el hueso subcondral sin invadir la superficie cartilaginosa.
Figuras
Figura 1. Estudio inicial por radiografía simple en carga del tobillo derecho, donde se aprecia la lesión intraósea del astrágalo.
Figura 2. Estudio de resonancia magnética preoperatorio. En los quistes óseos aneurismáticos típicamente puede identificarse el nivel líquido-líquido (especialmente en secuencias STIR), el aspecto polilobulado, los septos internos, el contenido hiperintenso y, en este caso también, el notable edema óseo asociado.
Figura 3. Tomografía axial computarizada que muestra una lesión expansiva, con septos internos, de márgenes esclerosos y bien definidos, y con alguna zona de disrupción intraarticular.
Figura 4. Estudio y planificación digital preoperatoria de la lesión y su abordaje, diseño del biomodelo y fabricación a escala 1:1 de la guía quirúrgica.
Figura 5. Colocación de la guía a medida en la región anteromedial del cuello del astrágalo a través de una incisión de 3 centímetros.
Figura 6. Fotografías de la intervención quirúrgica. Introducción del instrumental a través de la guía, acceso directo a la lesión y comprobación radiológica, obtención de muestras y relleno con autoinjerto de calcáneo de la cavidad quística y el canal astragalino.
Figura 7. Control por resonancia magnética y tomografía axial computarizada que muestran relleno de la cavidad quística, preservación de la superficie articular y resolución del edema óseo perilesional.
Figura 8. Imagen axial del relleno de la cavidad tras la intervención. Imagen de la consolidación de la zona dadora en el calcáneo (flecha) y el relleno de la cavidad astragalina en la visión lateral, al año de la intervención quirúrgica.
Información del artículo
Cita bibliográfica
Autores
Carlos Álvarez Gómez
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Marqués de Valdecilla. Santander
Cirugía Ortopédica y Traumatología. Hospital de la Santa Creu i Sant Pau. Universitat Autònoma de Barcelona
Universitat Autònoma de Barcelona. Hospital Sanitas CIMA. Barcelona
Rebeca García Barcenilla
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Marqués de Valdecilla. Santander
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de interés.
Premios
El estudio presentado en este artículo recibió el premio al mejor cartel científico en el congreso de la Sociedad Española de Medicina y Cirugía de Pie y Tobillo (SEMCPT) celebrado en Mérida en 2024.
Referencias bibliográficas
-
1Anastasio AT, Wixted CM, McGroarty NK. Osteochondral Lesions of the Talus: Etiology, Clinical Presentation, Treatment Options, and Outcomes. Foot Ankle Clin. 2024;29(2):193-211.
-
2Sawa M, Nakasa T, Ikuta Y, Yoshikawa M, Tsuyuguchi Y, Kanemitsu M, et al. Outcome of autologous bone grafting with preservation of articular cartilage to treat osteochondral lesions of the talus with large associated subchondral cysts. Bone Joint J. 2018;100-B(5):590-5.
-
3Zhu Y, Xu X. Osteochondral Autograft Transfer Combined With Cancellous Allografts for Large Cystic Osteochondral Defect of the Talus. Foot Ankle Int. 2016;37(10):1113-8.
-
4Rikken QGH, Kerkhoffs GMMJ. Osteochondral Lesions of the Talus: An Individualized Treatment Paradigm from the Amsterdam Perspective. Foot Ankle Clin. 2021;26(1):121-36.
-
5Vaishya R, Patralekh MK, Vaish A, Agarwal AK, Vijay V. Publication trends and knowledge mapping in 3D printing in orthopaedics. J Clin Orthop Trauma. 2018;9(3):194-201.
-
6Maurel B, Le Corroller T, Bierry G, Buy X, Host P, Gangi A. Treatment of symptomatic para-articular intraosseous cysts by percutaneous injection of bone cement. Skeletal Radiol. 2013;42(1):43-8.
-
7Reilingh ML, Blankevoort L, van Eekeren IC, van Dijk CN. Morphological analysis of subchondral talar cysts on microCT. Knee Surg Sports Traumatol Arthrosc. 2013;21(6):1409-17.
-
8Cheng X, Su T, Fan X, Hu Y, Jiao C, Guo Q, Jiang D. Concomitant Subchondral Bone Cysts Negatively Affect Clinical Outcomes Following Arthroscopic Bone Marrow Stimulation for Osteochondral Lesions of the Talus. Arthroscopy. 2023;39(10):2191-9.e1.
-
9Han SH, Lee JW, Lee DY, Kang ES. Radiographic changes and clinical results of osteochondral defects of the talus with and without subchondral cysts. Foot Ankle Int. 2006;27(12):1109-14.
-
10Pala E, Trovarelli G, Angelini A, Cerchiaro MC, Ruggieri P. Modern treatment of unicameral and aneurysmatic bone cysts. EFORT Open Rev. 2024;9(5):387-92.
-
11Otsuka T, Kobayashi M, Sekiya I, Yonezawa M, Kamiyama F, Matsushita Y, Matsui N. A new treatment of aneurysmal bone cyst by endoscopic curettage without bone grafting. Arthroscopy. 2001;17(7):E28.
-
12Jamshidi K, Kargar Shooroki K, Sharifi Dalooei SMA, Mirzaei A. Intraosseous Ganglion Cyst of the Talus Treated With Curettage and Bone Grafting Through a Medial Malleolus Osteotomy. Foot Ankle Int. 2023;44(2):118-24.
-
13Chinzei N, Kanzaki N, Fujishiro T, Hayashi S, Hashimoto S, Kuroda R, Kurosaka M. Arthroscopic Debridement of a Talar Cyst and Bone Grafting with the Osteochondral Autograft Transfer System A Case Report. J Am Podiatr Med Assoc. 2017;107(6):541-7.
-
14Cebesoy O. Intraosseous ganglion of the talus treated with the talonavicular joint approach without exposing the ankle joint. J Am Podiatr Med Assoc. 2007;97(5):424-7.
-
15Tanaka Y, Omokawa S, Fujii T, Kumai T, Sugimoto K, Takakura Y: Vascularized bone graft from the medial calcaneus for treatment of large osteochondral lesions of the medial talus. Foot Ankle Int. 2006;27:1143-7.
-
16Pereira GF, Steele JR, Fletcher AN, Clement RD, Arasa MA, Adams SB. Fresh Osteochondral Allograft Transplantation for Osteochondral Lesions of the Talus: A Systematic Review. J Foot Ankle Surg. 2021;60(3):585-91.
-
17Raikin SM. Fresh osteochondral allografts for large-volume cystic osteochondral defects of the talus. J Bone Joint Surg Am. 2009;91(12):2818-26.
-
18Artioli E, Mazzotti A, Gerardi S, Arceri A, Barile F, Manzetti M, et al. Retrograde drilling for ankle joint osteochondral lesions: a systematic review. J Orthop Traumatol. 2023;24(1):37.
-
19Hollander JJ, Dahmen J, Emanuel KS, Stufkens SAS, Kennedy JG, Kerkhoffs GMMJ. The Frequency and Severity of Complications in Surgical Treatment of Osteochondral Lesions of the Talus: A Systematic Review and Meta-Analysis of 6,962 Lesions. Cartilage. 2023;14(2):180-97.
-
20Park HY, Yang SK, Sheppard WL, Hegde V, Zoller SD, Nelson SD, et al. Current management of aneurysmal bone cysts. Curr Rev Musculoskelet Med. 2016;9(4):435-44.
-
21Wu X, Zhong Y, Wei S, Wu H, Zheng B, Xu F. Retrograde Drilling and Bone Graft for Hepple Stage V Subchondral Bone Lesion of Talus Using 3D Image-Based Navigation-Assisted Endoscopic Technique. Foot Ankle Int. 2023;44(10):1003-12.
-
22Huber T, Schwertner A, Breuer R, Charwat-Pessler CG, Rath B, Orthner E. Retrograde Drilling, Ossoscopy, and Autologous Bone Grafting: An Alternative Technique for Treatment of Osteochondral Lesion of the Talus Stage 2 and 3 in Adults. Foot Ankle Int. 2023;44(6):488-96.
-
23Lee CK, Mercurio C. Operative treatment of osteochondritis dissecans in situ by retrograde drilling and cancellous bone graft: a preliminary report. Clin Orthop Relat Res. 1981;(158):129-6.
-
24Semba JA, Mieloch AA, Rybka JD. Introduction to the state-of-the-art 3D bioprinting methods, design, and applications in orthopedics. Bioprinting. 2019;18:e00070.
-
25Hess S, Husarek J, Müller M, Eberlein SC, Klenke FM, Hecker A. Applications and accuracy of 3D-printed surgical guides in traumatology and orthopaedic surgery: A systematic review and meta-analysis. J Exp Orthop. 2024;11(3):e12096.
-
26Ren X, Yang L, Duan XJ. Three-dimensional printing in the surgical treatment of osteoid osteoma of the calcaneus: A case report. J Int Med Res. 2017;45(1):372-80.
-
27Moonot P, Dakhode S, Karwande N. Novel Surgical Approach for Large Intraosseous Subchondral Cysts of Talus: A Case Report and Technical Innovation. Cureus. 2024;16(1):e52078.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- De la investigación al <em>abstract</em>: cómo comunicar de forma sintética los hallazgos científicos en cirugía de pie y tobillo
- Actualización del tratamiento del pie zambo congénito
- Experiencia del alargamiento proximal del gastrocnemio medial en diferentes patologías del pie y tobillo
- Sección de gemelo medial como tratamiento de la fascitis plantar recalcitrante
- Evaluación del equino residual y función del tendón de Aquiles después del tratamiento ortopédico funcional
- Utilidad del plasma rico en plaquetas como adyuvante en el tratamiento quirúrgico de las roturas tendinosas del tendón de Aquiles. Una revisión sistemática
- Análisis de las complicaciones en la artroscopia de tobillo y su vínculo con la curva de aprendizaje a medio plazo
- Tratamiento miniinvasivo de gran lesión quística del astrágalo con guías a medida. Curetaje y autoinjerto óseo a través de un acceso subcondral
- <em>Turn down flap</em> tendinoso como solución a desinserción aguda atraumática de tibial anterior
- Revista de revistas
Más en PUBMED
Más en Google Scholar


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.